感觉传导通路解剖精讲及定位诊断
2023-10-29 神经病学医学网 神经病学医学网 发表于上海
知识不学不会,临床不用不活,今日精品推荐:感觉传导通路解剖精讲,帮你牢记这几条!话不多说,小板凳搬来,一起牢记她吧!
基本概念要理清:感觉传导路,又称上行传导通路或向心传导通路。根据感觉神经末梢所在的部位及神经纤维的性质不同,感觉传导通路分为四大类:即一般躯体感觉传导通路、特殊躯体感觉传导通路、一般内脏感觉传导通路和特殊内脏感觉传导通路。躯体感觉传导通路向中枢传递外界环境的信息,又可分为一般躯体感觉和特殊躯体感觉传导通路。前者传递起始于体表的或肌肉(骨骼肌)和关节的神经冲动,后者传递特殊感觉器官的信息。所谓"特殊"是指仅在头部存在,而在躯干、四肢不存在的那些感受器及其相应的传入径路,例如视、听、平衡、嗅、味觉感受器及其相应的传入径路。内脏感觉传导通路传递内脏器官的神经冲动。
一般躯体感觉传导通路
一般躯体感觉传导通路是将冲动自躯体感受器经周围神经、脊髓、脑干、间脑传至大脑皮质的神经通路,是由三级神经元组成,其中第二级神经元是交叉的。临床上重要的一般躯体感觉传导路有∶
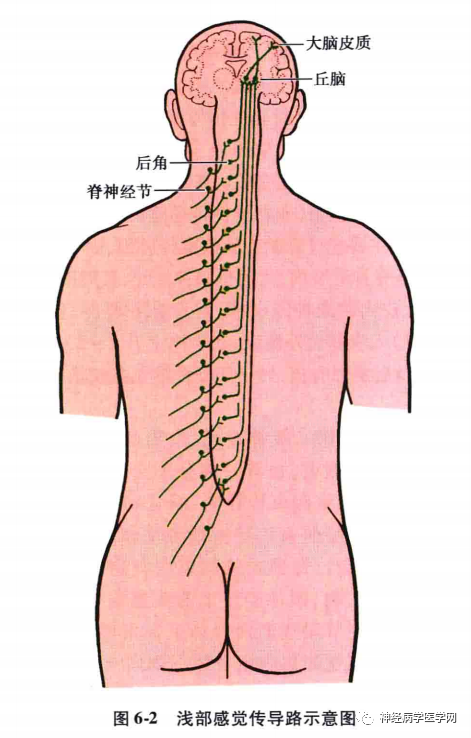
浅部感觉传导通路:
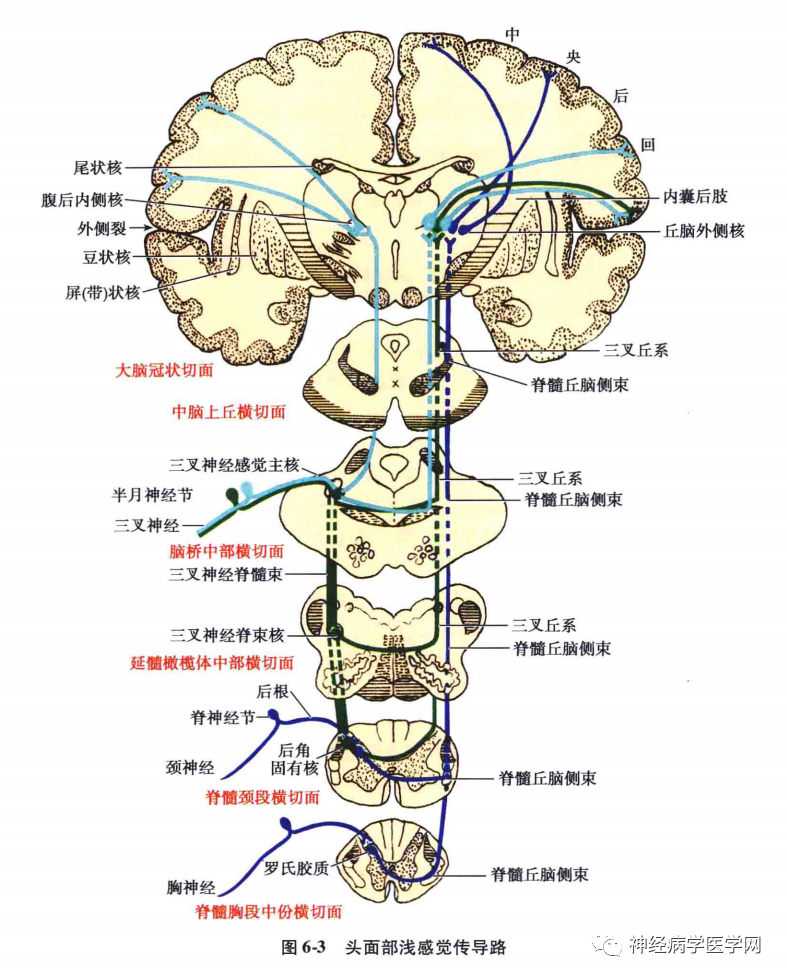
浅部感觉传导通路传导皮肤和黏膜的痛觉、温度觉和粗触觉、压觉(图 6-1)。
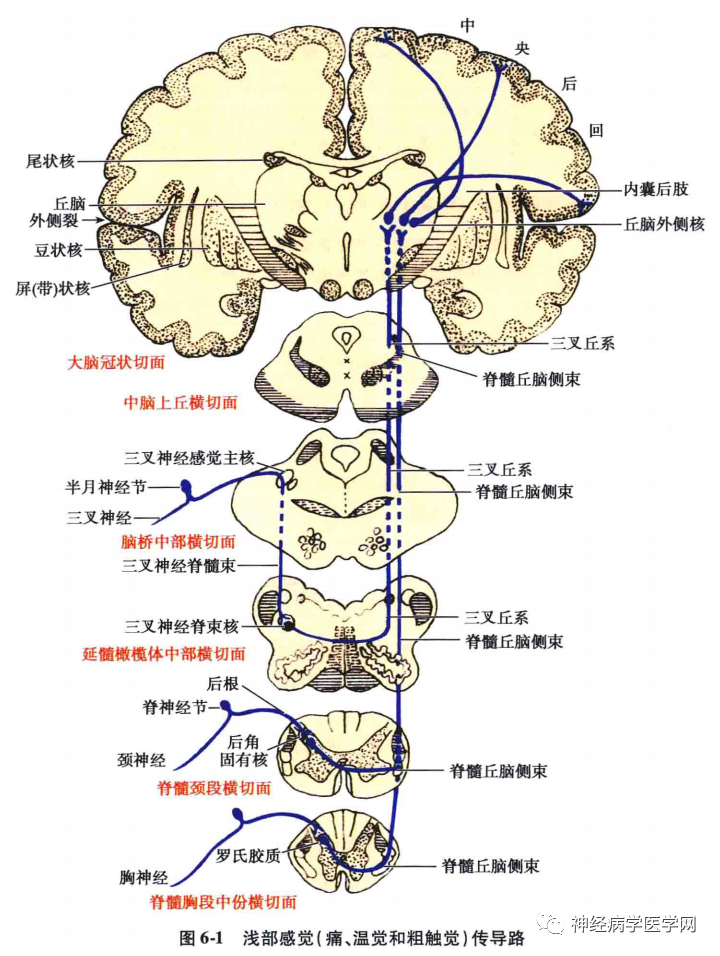
痛觉神经末梢几乎遍布全身各组织,因而痛觉可根据组织存在的部位分为皮肤痛、深部痛和内脏痛三类。皮肤痛是一种锐(快)痛,多为锐利刺激物刺激皮肤和体表黏膜所引起,定位比较清楚,由A类δ纤维(细有髓纤维)传导,传导速度较快,所以也叫快痛。深部痛为刺激肌肉、肌腱、筋膜和关节所引起,由混合神经的肌支传导,是一种钝痛,定位模糊,倾向于辐射。深部器官对刺激的敏感性各不相同,如骨膜最敏感,其次为韧带、关节囊纤维层、肌腱和筋膜,最差的是肌肉。这和它们的神经纤维分布的密度有关,肌肉内最稀、筋膜较密,骨膜中最密。内脏痛的性质与深部痛相似,也是弥散而无明确定位的,但可起自主性功能反应,如出汗、呕吐、血压下降等。深部痛和内脏痛均由C 类无髓纤维传导,这种纤维较A类δ 纤维更细,传导速度较慢,所以又叫慢痛。快痛由特异性传导路传导,慢痛则由非特异性传导路传导。
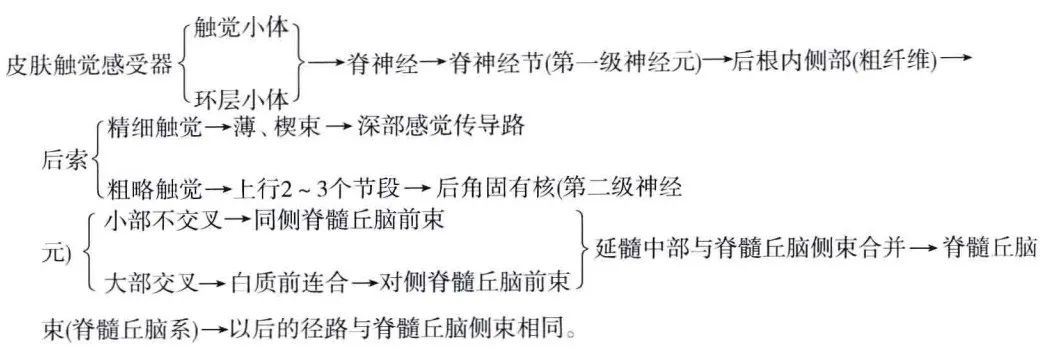
触觉可分为精细触觉和粗略(轻)触觉。精细触觉为区别两点距离和物体纹理粗细等感觉,它是实体感觉的基础,其传导路走在深感觉传导路中。
1.躯干和四肢的浅部感觉传导路(特异性传导路):
躯干和四肢的痛、温觉由脊髓丘脑侧束传导,粗略触觉和压觉由脊髓丘脑前束传导,两者的传导路开始是分开走行的,至脑干合在一起,总称为脊髓丘脑束或称脊髓丘脑系。其中快痛和温度觉由新脊髓丘脑束(属特异性传导路)传导,慢痛由旧脊髓丘脑束(非特异性传导路)传导。
(1)快痛、温觉传导路∶主要经过脊髓丘脑侧束传递颈、躯干和四肢的痛、温觉。此束的第一级神经元的细胞体位于脊神经节内,为假单极神经元,其周围突起经脊神经分布于躯干和四肢皮肤的浅感受器(上皮内游离神经末梢、克劳斯终球-冷、鲁菲尼小体-热等);中枢突起经后根的外侧部(细纤维)入脊髓后外侧束,在束内上升1~2 个脊髓节段后进入后角,一部分纤维止于角周巨胞核及后角固有核,另一部分纤维先在胶状质内更换神经元,然后再至角周巨胞核及后角固有核。
角周巨胞核及后角固有核为第二级神经元,发出的大部分纤维经白质前连合交叉至对侧侧索上行,组成脊髓丘脑侧束,也有一部分不交叉的纤维至同侧侧索,加入同侧脊髓丘脑侧束。一般认为脊髓丘脑侧束传导痛、温觉和粗触觉冲动,位于外侧索前部在脊髓小脑前束的内侧;脊髓丘脑前束传导精细触觉和压觉冲动,位于前索的外侧部,与网状脊髓内侧束的纤维相混杂。脊髓丘脑侧束在脊髓内有某种程度的定位,其规律是由外向内依次传导尾、骶、腰、胸、颈神经传来的浅感觉。因此,当脊髓髓内病变由内向外发展时,痛温觉障碍自病变节段逐渐向身体下部发展;相反,如果病变来自脊髓外部,病变由外向内发展时,痛、温觉障碍则由身体下部向上扩展。此束上行至延髓,在延髓中部与脊髓丘脑前束合并成—束,统称脊髓丘脑束或脊髓丘脑系,为新脊髓丘脑束。位于下橄榄的背外侧,至脑桥,先位于内侧丘系的背外侧,后转至内侧丘系的背侧。至中脑下部,行于下丘核和下丘臂的腹侧。在脑干,此束的定位顺序同样是自背外侧向腹内侧,依次传导下肢、躯干和上肢的痛温觉冲动。此束经脑干向上投射终止于丘脑的腹后外侧核。在丘脑,此投射也有定位,即腹后外侧核由外向内依次接受来自尾、骶、腰、胸、颈投射的纤维。
丘脑腹后外侧核为第三级神经元,发出的纤维组成丘脑皮质束,经内囊枕部的豆丘部,组成放射冠的一部分,最后投射至中央后回的中、上部和旁中央小叶后部,在此形成定位明确、感觉清晰的痛觉和温觉。

【深度讲解】就痛觉而论,脊髓丘脑侧束传导的是精确的和快相的痛觉。这些长距离的纤维可发出侧支至网状结构;此束中的短纤维,位于长距离纤维的内侧,终于脊髓网状结构和脑干网状结构。网状结构中的上述纤维,经过几次中继止于丘脑的板内核群和中线核群,它们就是所谓的旧脊髓丘脑系统,也可称为脊髓网状丘脑径路,它们传导弥散,也就是定位不确切的慢相痛觉。
脊髓丘脑束中还有一部分纤维止于中脑上丘深层灰质,这一部分纤维就是所谓的脊髓顶盖束,其功能推测是传导伤害性刺激的冲动。
新近的研究揭示脊髓丘脑束还可以传递关节的运动觉。
(2)粗触觉及压觉传导路∶主要经过脊髓丘脑前束传递颈、躯干和四肢的粗触觉和压觉。此束的第一级神经元的胞体也在脊神经节内,其周围支经脊神经分布于皮肤、皮下、结膜、舌尖等处的触觉感受器(触觉小体);中枢支经后根内侧部(粗纤维)入后索,其中传导精细触觉的纤维随薄、楔束上行,传导粗略触觉的纤维,在后索内上升2~3个脊髓节段后,以其终支或侧支终于后角固有核。后角固有核(第二级神经元)发出的纤维大部分经白质前连合(左右交叉)至对侧前索上行,组成脊髓丘脑前束,一小部分纤维不交叉,加入同侧脊髓丘脑前束。脊髓丘脑前束在靠近脊髓前索前缘处上行至延髓,在延髓中部与脊髓丘脑侧束合并成一束,称脊髓丘脑束(系),位于下橄榄核的背外侧,至脑桥、中脑,位于内侧丘系的外侧,至丘脑终于腹后外侧核。丘脑的腹后外侧核为第三级神经元,发出的纤维组成丘脑皮质束,经内囊后肢、放射冠至大脑皮质躯体感觉区,即中央后回的中、上部及旁中央小叶后部和第二躯体感觉区。
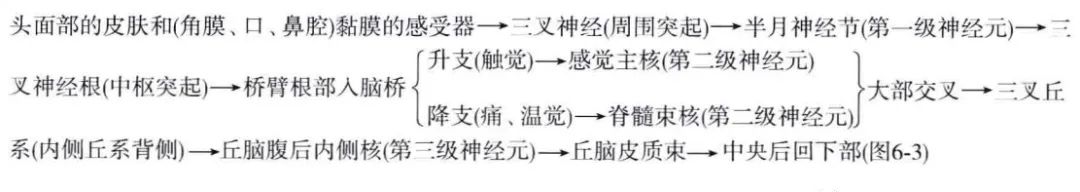
2.面部的浅感觉传导路(特异性传导通路):
传导头面部的痛、温、触觉,主要由三级神经元组成。第一级神经元的胞体分别位于三叉神经半月节、舌咽神经的上神经节、迷走神经的上神经节和面神经的膝神经节内。其周围突起分别组成相应神经(三叉神经、舌咽神经、迷走神经、面神经)的感觉支,分布于头面部的皮肤和(角膜、口、鼻腔)黏膜的浅感受器;其中枢突起一般认为全部止于三叉神经脊髓束核。其中,半月神经节细胞的中枢突起组成三叉神经感觉根,经脑桥臂的根部入脑桥后,一部分纤维分为短的升支和长的降支,另一部分纤维不分支,直接上升或下行。升支终于三叉神经感觉主核,主要传导触觉;向下行的纤维和降支构成三叉神经脊束,行于延髓外侧部,向下可与脊髓的后外束相续,其中多数纤维止于其内侧的三叉神经脊髓束核,主要传导痛、温觉。舌咽神经上神经节,迷走神经上神经节,和面神经膝状神经节细胞的中枢突起入脑后,也经三叉神经脊束止于三叉神经脊髓束核。三叉神经脊束内的少量纤维可止于三叉神经脊束核内侧的网状结构区和孤束核。头面部痛、温觉在三叉神经脊束核内的投射存在着定位,来自眼神经的纤维位于三叉神经脊束的腹侧,降至颈髓2~3 节,终于尾侧亚核;来自下颌神经的纤维位于脊束的背侧,仅降至延髓上段,止于嘴侧亚核;来自上颌神经的纤维在脊束中的位置居前两者之间,降至延髓下段,止于极间亚核。来自上颌神经、下颌神经的部分纤维也可止于尾侧亚核。临床资料表明尾侧亚核与头面部的痛觉关系至为密切,在闩平面以下4~5mm处切断三叉神经脊束及其尾侧亚核,可解除头面部顽固性疼痛。
由三叉神经感觉主核和脊髓束核(第二级神经元)发出的纤维大部分交叉至对侧组成三叉丘系(三叉丘脑束),三叉丘系又分为腹侧束和背侧束两部分,腹侧束位于内侧丘系的背侧,此束由内向外依次排列着来自下颌神经、上颌神经和眼神经止核的纤维,背侧束靠近中央灰质,两束上行止于丘脑腹后内侧核,部分止于正中央核。由丘脑腹后内侧核(第三级神经元)发出的纤维组成丘脑皮质束,经内囊枕部、放射冠,投射到大脑皮质躯体感觉中枢,即中央后回的下1/3部的头面部代表区,产生定位和性质皆明确的浅感觉。
浅部感觉传导通路:
深部感觉传导路又叫本体感觉传导路。包括意识性深部感觉传导路(将冲动传入大脑皮质)及非意识性深部感觉传导路(将冲动传入小脑)。意识性深部感觉传导路除传导意识性深部感觉(包括位置觉、运动觉和振动觉)冲动外,还传导浅部感觉中的精细触觉(辨别两点间距离和感受物体性状及纹理粗细等)。
2. 意识性感觉传导通路:
1)躯干和四肢的深部感觉传导路(图6-4、图6-5):
躯干和四肢的深部感觉传导路主要是经过薄、楔束将躯干和四肢的深部感觉及精细触觉传入到大脑皮质的传导路。由三级神经元组成。
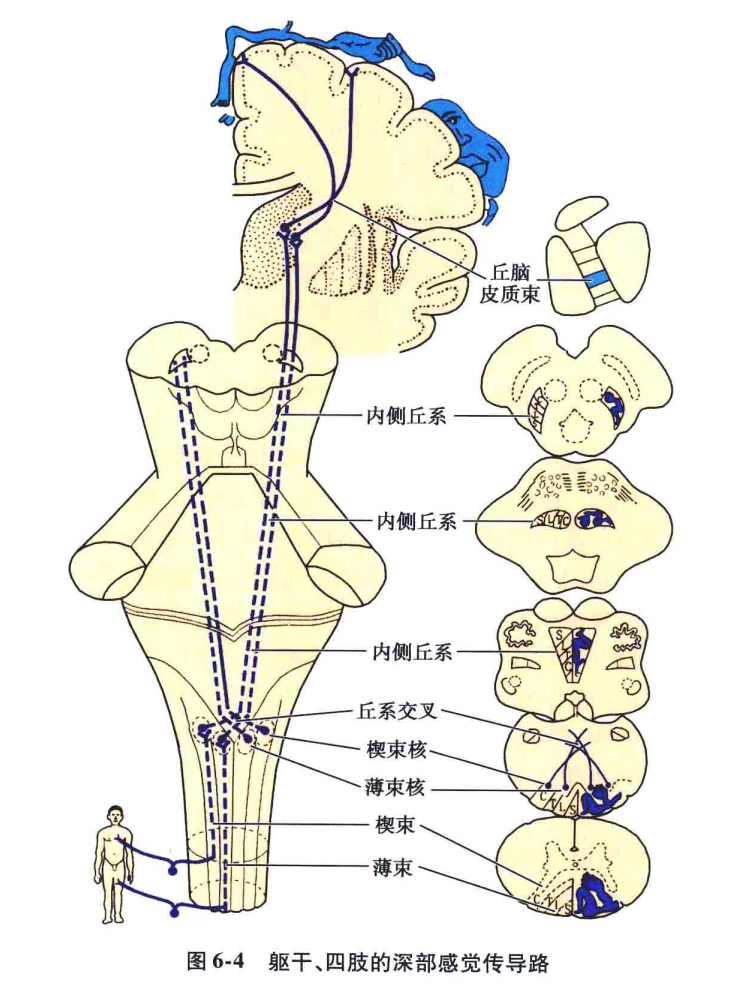
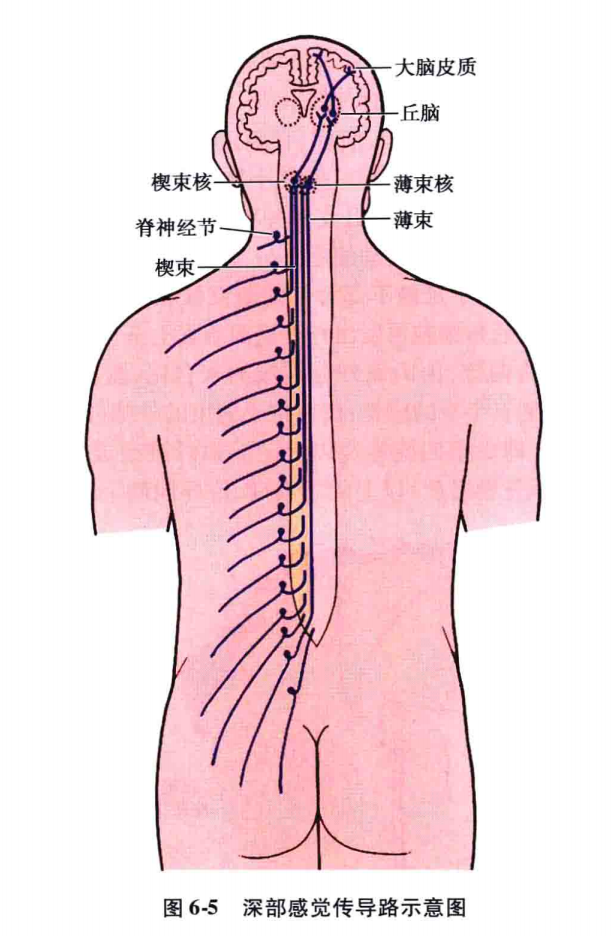
第一级神经元的胞体位于脊神经节内(假单极神经元),其周围突起组成脊神经的感觉纤维,分布至躯干、四肢的肌肉、肌腱、骨膜、关节等处的深部感受器(游离神经末梢、肌梭、腱梭等)和皮肤的精细触觉感受器(触觉小体);中枢突起组成后根的内侧部(粗纤维),沿后角内侧进入脊髓后索,分为长的升支和短的降支,在上升和下降途中都发出侧支,直接或通过中间神经元间接地与前角运动细胞形成突触,构成脊髓反射。升支中 25% 的长纤维在薄束和楔束内上升,终止于延髓下部背侧的薄束核和楔束核。部分后根纤维和侧支进入后角,终止于后角细胞,后角细胞再发出纤维返回后索上升至延髓薄束核和楔束核。薄束位于后索内侧部后正中沟两侧,由内而外分别接纳来自尾、骶、腰、下胸部神经后根的纤维,贯穿脊髓全长,传导同侧下半身的感觉;楔束位于薄束的外侧,由内而外分别接纳来自上胸和颈神经后根的纤维,亦即由第四胸神经以上的后根纤维组成,所以只存在于第四胸髓(也有人主张第六胸髓节就开始出现)以上的后索内,传导同侧上半身的感觉。两束在第四或第六胸髓节以上,在脊髓表面以后正中沟为界。薄束和楔束在脊髓后索上行,至延髓的薄束核和楔束核交换神经元。
在此,投射有严格的定位,即薄束核、楔束核内的细胞由内而外定位地接纳了薄束、楔束内由内而外的纤维。也就是尾神经后根来的纤维行干薄束的最内侧,最后终止于薄束核的最内侧,第一颈神经来的纤维行于楔束最外侧表面,最后终止于楔束核的最外侧。薄束核、楔束核发出二级纤维,弯向前内,形成内弓状纤维,绕中央管的前方跨过中线,左右交叉。此即所谓的内侧丘系交叉(延髓感觉交叉),交叉后折而上行,称内侧丘系。内侧丘系位于锥体束的背内侧,呈矢状位,居中线两侧。内侧丘系背侧部纤维来自楔束,腹侧部的纤维来自薄束,即由腹侧至背侧分别传导自下部脊髓节而上部脊髓节传来的本体感觉冲动。到达脑桥,内侧丘系由矢状位渐变为横位,居被盖的前缘,纵行干横行的斜方体纤维之间。内侧丘系中的纤维定位,由延髓的腹背关系变成此处的内外关系。到了中脑,内侧丘系被红核推向中脑被盖的腹外侧,纤维排列的内外关系又变成了由前内斜向后外。内侧丘系最后定位投射于丘脑腹后外侧核内的第三级神经元。腹后外侧核由外向内分别接受薄束核、楔束核自内向外依次发出的纤维。腹后外侧核发出三级纤维,组成丘脑皮质束,经内囊后肢的豆丘部,构成放射冠的一部分,投射到中央后回的中、上部及旁中央小叶的后部(3、1、2 区),一部分至顶上小叶(5、7区),还有一部分纤维可投射到中央前回。在这些部位经大脑皮质的分析综合,最后形成对躯干和四肢的运动、振动、位置(深感觉)和两点辨别、实体觉(精细触觉)的知觉。

2)头面部的深部感觉传导路:头面部的深部感觉传导路径尚不甚清楚。一般认为头面部的深部感觉主要是由三叉神经传导的,三叉神经中脑核可能是第一级神经元的胞体,保留在中枢神经内,未能移出到脑神经节,因为此核的细胞形态极似脑脊神经节的细胞。由三叉神经中脑核至丘脑和大脑皮质的径路目前仍不清楚。
2.非意识性深部感觉传导路
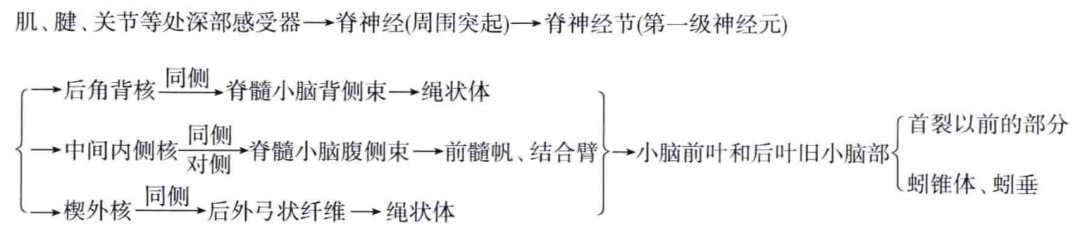
非意识性深部感觉传导路又称反射性深部感觉传导路,主要经脊髓小脑前、后束及后外弓状纤维将躯干、四肢的肌、腱、关节等处的深部感觉传入到小脑的传导路。由二级神经元组成。第一级神经元的胞体位于脊神经节内,其周围支分布于肌、腱、关节等处深部感受器,中枢支经后根入脊髓后,分别止于背核、中间内侧核及楔外核。其发出的二级纤维分别组成脊髓小脑前、后束及后外弓状纤维,经脊髓、脑干至小脑,小脑接受冲动后,经锥体外系反射性调节肌肉的张力和协调运动,以维持身体的平衡和姿势(图6-6)。
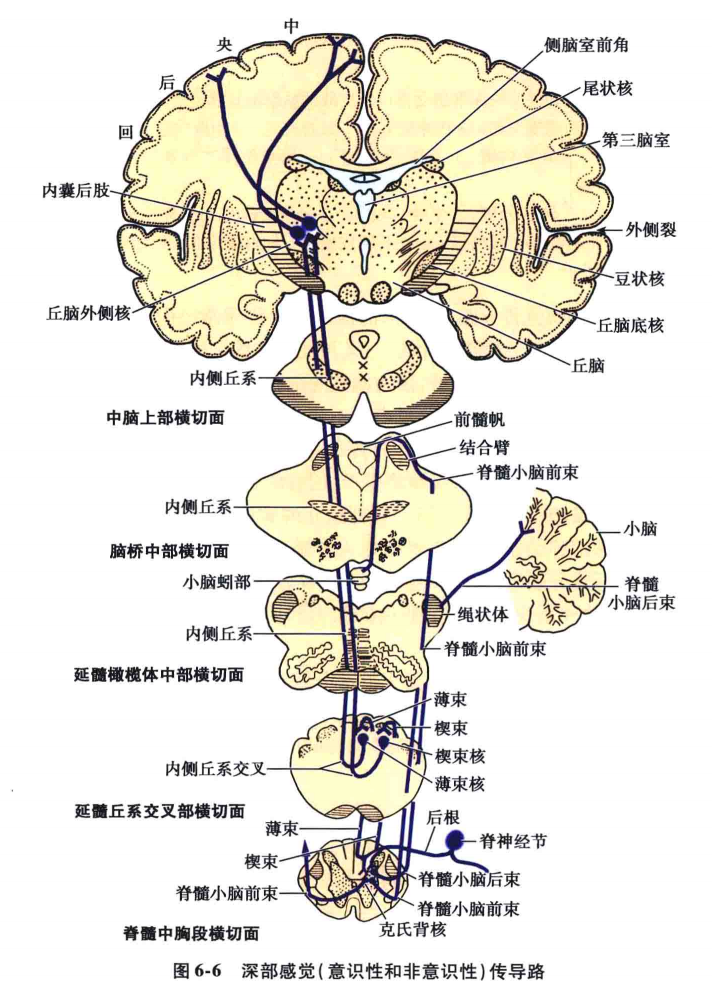
(1)脊髓小脑后束:其一级纤维为薄束的部分终支和侧支,入后角背核,主要见于胸髓和上腰髓,由同侧背核发出的二级纤维即为脊髓小脑后束,于脊髓侧索上行,经绳状体入小脑,止于前叶的上蚓(小舌、中央小叶和山顶)和后叶旧区的下蚓(蚓垂和蚓锥体),传导同侧下肢(和躯干)的反射性本体感觉。
(2)脊髓小脑前束:其第一级纤维为脊髓后索的部分侧支和终支,至脊髓中间内侧核(见于脊髓全长),由两侧的中间内侧核(以对侧为主)发出的二级纤维组成脊髓小脑前束,也行于脊髓侧索内,经过延髓和脑桥经前髓帆和结合臂入小脑,止于前叶的上蚓,其终点在脊髓小脑后束稍内侧,传导两侧下半身(或全身)的反射性本体感觉。
(3)后外弓状纤维(楔外核小脑纤维):其一级纤维为同侧楔束的部分终支和侧支,终于楔束核外侧的楔外核,由楔外核发出的二级纤维即为后外弓状纤维,经同侧绳状体入小脑,终于脊髓小脑前、后束的止点处(前叶和后叶旧小脑部),传导上半身(或上肢)的反射性本体感觉冲动。

1.感觉路周围部:
即脑、脊神经中的感觉纤维,损伤时为周围型感觉障碍,并依其损伤部位的不同分为末梢型、神经干型和神经丛型。
(1)末梢型感觉障碍:病变在末梢神经时,感觉障碍的特点主要表现为双侧对称性的以四肢末端为主的呈现手套型及袜子型的感觉障碍。由于脑、脊神经中含有各种感觉纤维,可传导深、浅部各种感觉冲动,所以在受损区域内各种感觉皆有障碍。同时感觉障碍的程度可不同,常表现为末端消失,而近端减退。越往末端感觉障碍越重。并常在感觉障碍区内出现感觉异常、疼痛、自主神经功能障碍、不同程度的下单位性瘫痪、肌肉萎缩及腱反射减弱或消失等。
(2)神经干型感觉障碍∶神经干为混合神经,除含有各种躯体感觉纤维,还含有躯体运动纤维和内脏运动纤维。当神经干发生病变时,在该神经干所支配区的范围内出现各种感觉障碍,同时伴有相应支配区的运动障碍、肌营养障碍及反射障碍。神经干型感觉障碍的特点如下∶
▲ 神经干型感觉障碍特点
1)神经干型感觉障碍的范围,与该神经干所支配的区域相吻合,在支配区内各种感觉均有障碍。
2)在感觉障碍区内常伴有自发性疼痛、麻木或其他感觉异常。
3) 由于神经干所支配的感觉区的边缘部多与邻近的神经干所支配的区域互相重叠,故在某一神经干病变时,其感觉障碍区的范围常常较正常的支配区为小,并且感觉障碍的程度亦不一致,病变的中心区感觉消失,周边区感觉减退。
4)在感觉障碍区内可同时有运动障碍、肌肉萎缩、反射障碍及自主神经功能障碍。
(3)神经丛型感觉障碍:神经从有颈丛、臂丛、腰丛、骶丛。当任何一个神经从发生病变时,就会在该神经丛所支配的区域内出现与神经干损伤相似的症状:
▲ 神经丛型感觉障碍特点
1)在该神经从所支配的区域内出现各种感觉减退或消失。
2)在感觉障碍区内伴有自发性疼痛、麻木及感觉异常。
3)感觉障碍的范围小于该神经丛分布的范围。
4)在感觉障碍区内有肌力减退、肌肉萎缩、肌张力减低、腱反射减弱或消失及自主神经功能障碍等。
2.后根病变(图6-7"10"):
后根由脊神经节的中枢支组成,可传导各种躯体感觉和内脏感觉冲动,并呈节段性分布,后根病变时,出现根型感觉障碍,其特点如下:
(1)后根刺激性病变:当后根受炎症刺激或肿物压迫时,可出现受损的后根支配区内出现疼痛,称为后根痛。后根痛多很剧烈,疼痛沿脊神经后根的支配区放射,在四肢表现为条带状疼痛区,在躯干部表现为环带状疼痛区。后根痛的特点是可同时出现脑脊液冲击症;即当患者咳嗽、喷嚏或用力憋气时可诱发疼痛或使疼痛加重。如后根病变侵及脊髓神经节时,尤其当带状疱疹毒病侵及时,可在相应节段的皮肤、黏膜上出现带状疱疹。
(2)后根破坏性病变:主要表现为该神经根所分布的区域一切感觉消失或减退。但由于相邻神经根在皮肤的分布是相互重叠的,因而单一神经根损伤时,往往查不出客观的感觉障碍。后根破坏性感觉障碍的分布,在躯干如为双侧呈环形,单侧呈半环形,在四肢呈条带状。
(3)伴随症状:由于脊髓前、后根相距甚近,故后根病变时常累及前根出现前根损害的症状及体征,如相应支配区的肌力减弱、肌张力减低、腱反射及浅反射减弱或消失、肌肉萎缩、肌束震颤以及节段性自主神经功能障碍等。
3.后角病变(图6-7"9"):
后角接受由后根传来的痛、温觉纤维和粗略触觉纤维。后根纤维分为内、外侧两部,内侧部为粗有髓纤维,越过后角尖端进入后索,组成薄束和楔束,其中传导粗略触觉的纤维上升2~3个节段后进入后角,终于后角固有核(传导精细触觉的纤维沿后索上升)。外侧部为无髓纤维和细有髓纤维,在后外侧束内上升1~2个节段后进入后角,终于固有核,传导痛、温觉。所以后角固有核是传导痛、温觉和粗略触觉的第二级神经元的细胞体。
后角病变时,可出现病灶同侧肢体节段性分离性感觉障碍,即痛、温觉消失,触觉减退,深感觉正常,也称为浅感觉分离现象。腱反射减弱或消失。后角刺激性病变也可产生疼痛,但较根性疼痛轻。此外。由于浅部感觉传入纤维在脊髓后外侧束内上升1~2个节段后终于后角细胞,所以后角病变时,痛、温觉障碍的水平往往较病灶平面低1~2个节段。
4.白质前连合病变:
痛、温觉及粗略触觉纤维在后角中继后经白质前连合交叉至对侧,组成脊髓丘脑侧束和前束。在交叉处,脊髓丘脑侧束的交叉纤维位于后部,脊髓丘脑前束的交叉纤维在其前方,所以当中央灰质和白质前连合病变时(如脊髓空洞症),首先侵犯脊髓丘脑侧束的交叉纤维,出现痛、温觉障碍,进一步累及脊髓丘脑前束的交叉纤维而产生触觉减退。由于深感觉及精细触觉纤维无损,故深感觉及精细触觉完全保存。所以脊髓白质前连合病变时,由于损伤两侧的交叉纤维,影响两侧肢体,故出现双侧的、对称性的、节段性的痛、温觉障碍,而触觉大致正常。深部感觉完全正常。亦称为深、浅感觉的分离现象。
5.感觉路(传导束)脊髓部病变:
如前所述,当脊神经后根及脊髓后角、白质前连合病变时,均可引起节段性的感觉障碍,即感觉障碍的范围仅限于病变节段的相应支配区。而感觉路(传导束)脊髓部病变时,则在病灶平面以下的肢体都发生感觉障碍,感觉障碍的范围广泛,此即所谓传导束型感觉障碍。
在脊髓部主要有三种感觉传导束向中枢部传导。一是痛、温觉,通过侧索中的脊髓丘脑侧束传导;二是触觉,通过脊髓后索及前索中的脊髓丘脑前束向上传导;三是深部感觉,通过后索传导。在脊髓病变时常常同时损伤三个传导束或是损害1~2个传导束,现分述如下:
(1)脊髓丘脑侧束损害:脊髓丘脑侧束是传导对侧肢体痛、温觉的感觉传导路,脊髓丘脑侧束在脊髓内的排列次序是自外向内依次为骶、腰、胸、颈。故脊髓丘脑侧束发生病变时,主要表现为病变水平以下对侧肢体的痛、温觉减退或消失。由于病变的部位不同,即有来自髓外的病变或来自髓内的病变(尤其是占位性病变),其感觉障碍起始部位及发生发展的顺序均有所不同。
1)来自脊髓髓外的病变,尤其是来自脊髓侧方的脊髓压迫症,其痛、温觉的障碍首先出现在病灶对侧的骶神经分布区,以后随着病情的加重,压迫由外向内扩张,感觉障碍逐渐上升至腰段神经分布区,再后上升至胸段分布区,最后上升至颈段神经分布区,直至病灶以下为止。此即所谓的上升性感觉障碍,是髓外硬膜内脊髓压迫症感觉障碍的特点。例如左侧颈4脊髓水平的占位性病变,会出现右侧颈5、6以下的痛、温觉障碍。在病变进展的过程中,痛、温觉障碍先从骶神经分布区开始,以后逐渐上升至腰神经分布区。此时,在疾病发展的过程中。根据痛,温觉障碍的发展形式。只能起到定位的作用,而不能准确地提示病变的上位水平。因此,神经根痛是髓外硬膜内占位性病变的定位诊断的重要依据。例如左侧颈髓4的侧方占位性病变,一方面会出现左侧的颈4神经根疼痛,同时会出现右侧骶神经分布区的痛、温觉障碍,并且逐渐向腰、胸神经支配区扩展,从这一侧(左颈4)有神经根痛及对侧(右)有自骶神经分布区开始呈上升性痛、温觉障碍的临床表现,便可以分析出左侧颈髓4 有脊髓压迫症的可能。
2)来自脊髓髓内病变(肿瘤)时,则出现一侧或双侧自病灶水平以下开始的由上向下发展的痛、温觉障碍,称为下降性感觉障碍。甚至当病变已经发展到晚期,还可能遗留尾骶部的痛、温觉正常区,这是诊断脊髓髓内肿瘤的重要依据。
(2) 脊髓后索病变:后索含有薄束和楔束,是传导深部感觉与精细触觉的纤维束,由后根进入脊髓的后索,不交叉直接在本侧后索内上行。后索损害时,可出现病灶以下同侧深部感觉障得(减退或消失)及轻度触觉障碍。同时出现感觉性共济失调和闭目难立征阳性(图6-7"8")。
(3)脊髓半侧损害:又称脊髓半离断(Brown-Sequard)综合征。表现为病变以下同侧出现中枢性肢体瘫痪及深感觉障碍;病变以下对侧出现痛、温觉障碍;病变水平的同侧出现节段性各种感觉障碍;病变水平的同侧上方出现节段性感觉过敏带(图6-8)。
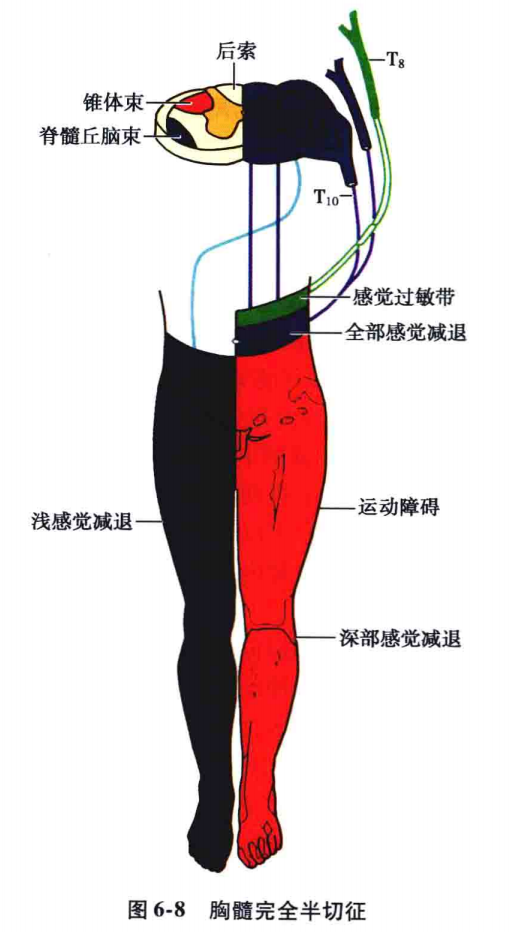
(4)脊髓横贯性损害:病变水平以下的双侧肢体出现各种感觉障碍,同时伴有双侧中枢性肢体瘫痪及大、小便功能障碍。
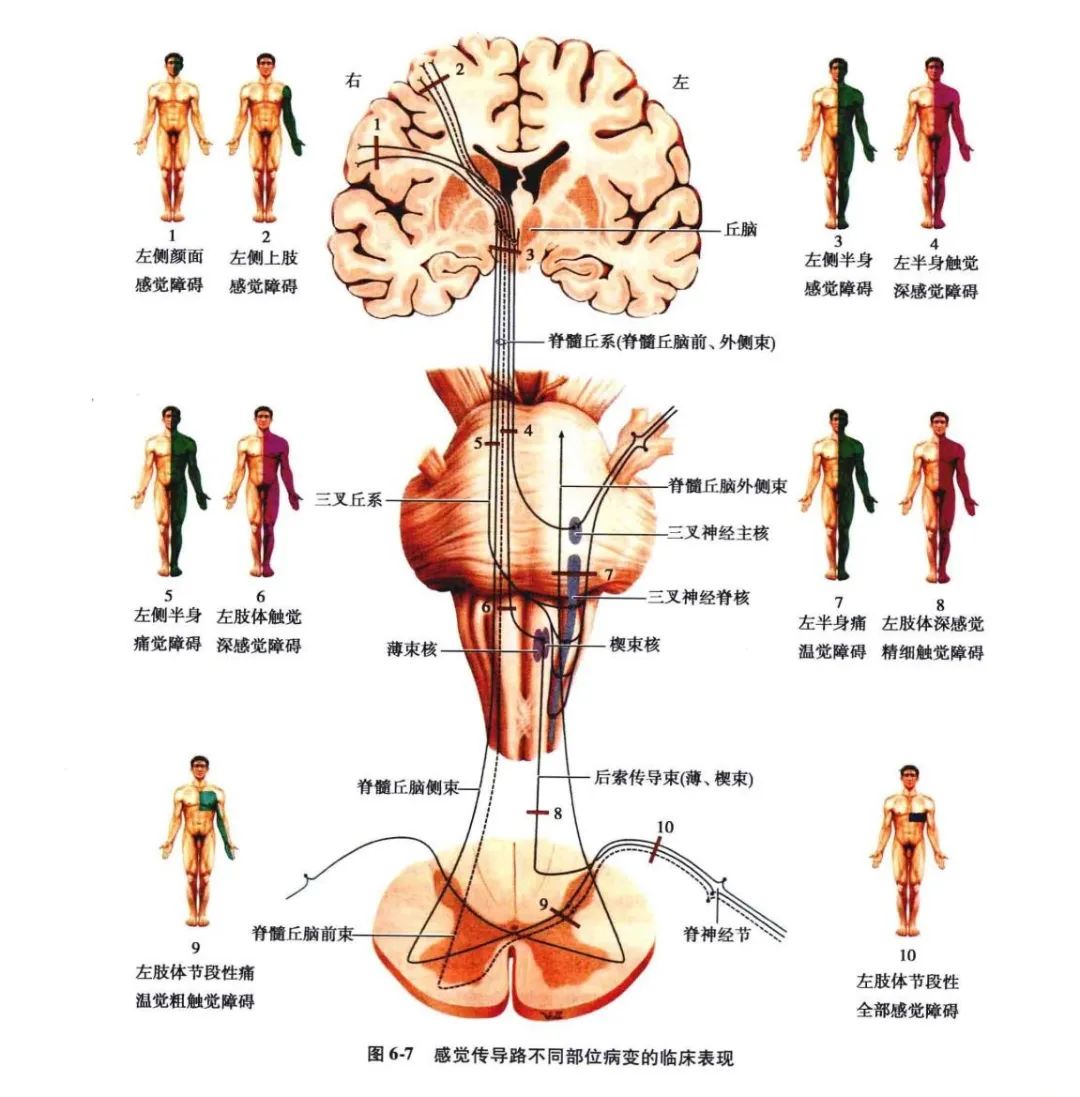
6.感觉路脑干部病变(图6-7"3"~"7"):
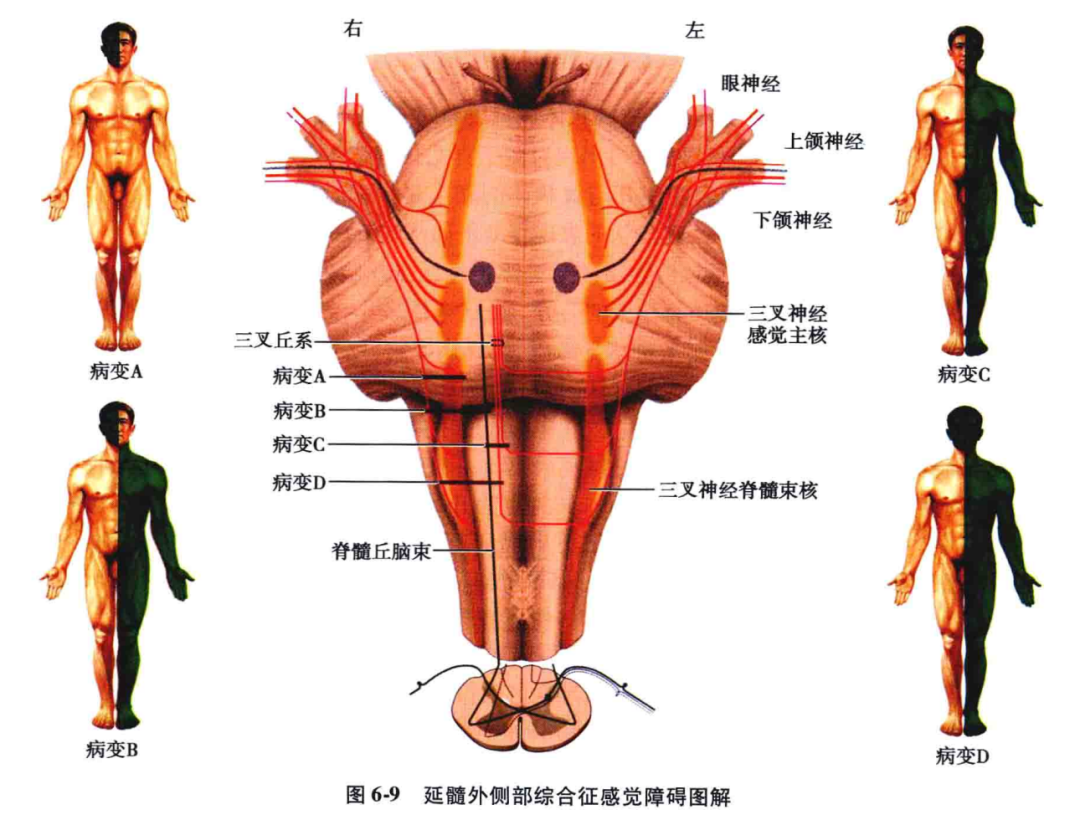
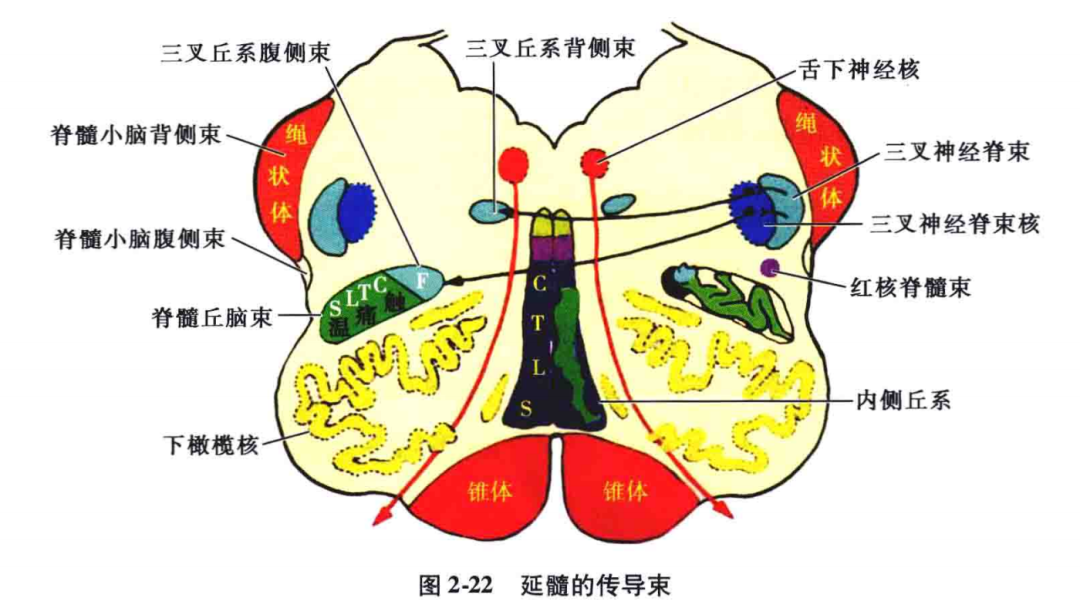
在脑干内,除躯干和四肢的感觉传导束外,还增加了头面部的感觉传导束。后者包括未交叉的三叉神经脊髓束及其核与交叉的三叉丘系。其中深感觉传导束先在延髓的背侧,交叉后进入中央部;脊髓丘脑束居外侧部;三叉神经脊束及其核在脊髓丘脑束背侧;三叉丘系在脊髓丘脑束内侧。
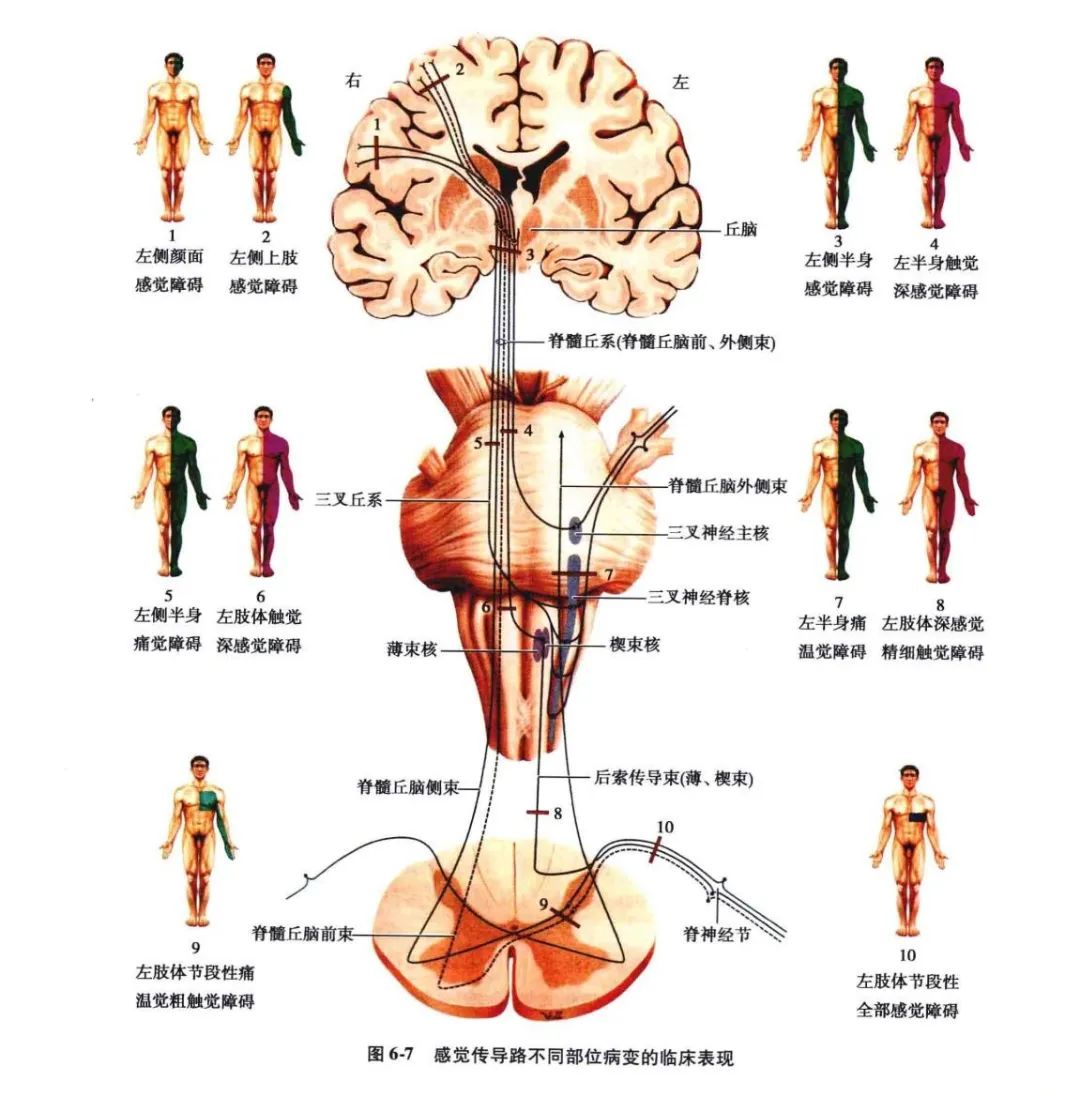
(1)延髓病变:在延髓中,内侧丘系位于中央部分,脊髓丘脑束居于外侧,三叉神经脊髓束及其核也在外侧部,故延髓病变时,容易出现交叉性和分离性感觉障碍。
1)延髓后(背)部病变:传导深部感觉的薄、楔束进入延髓下段的后部,止于薄、楔束核。由两核发出的纤维经丘系交叉延续为内侧丘系,在延髓的中央部上行。延髓后部一侧病变时所产生的症状与脊髓后索损伤时相同。
2)延髓中央部病变:延髓中央部一侧受损时出现对侧肢体深部感觉障碍。由于两侧内侧丘系在中央部比较靠近,所以延髓中央部病变往往累及两侧内侧丘系,从而引起两侧肢体深部感觉和精细触觉障碍。
3)延髓外侧部病变∶脊髓丘脑束(已交叉的纤维)和三叉神经脊束及其核(未交叉)位于延髓下段的外侧部。所以此区病变可产生交叉性痛、温觉障碍,即同侧头面部和对侧肢体痛、温觉缺失(图6-9"B")。由于三叉丘系(已交叉的纤维)也在延髓的外侧部,紧靠脊髓丘脑束内侧,它们可同时受损,出现两侧头面部及对侧肢体的痛、温觉障碍。
4)在延髓下段,内侧丘系与脊髓丘脑束相距较远,延髓局限性病变时可不同时受损,因而只出现深感觉或浅感觉障碍,称为深、浅感觉分离障碍(见图2-94、图2-100)。
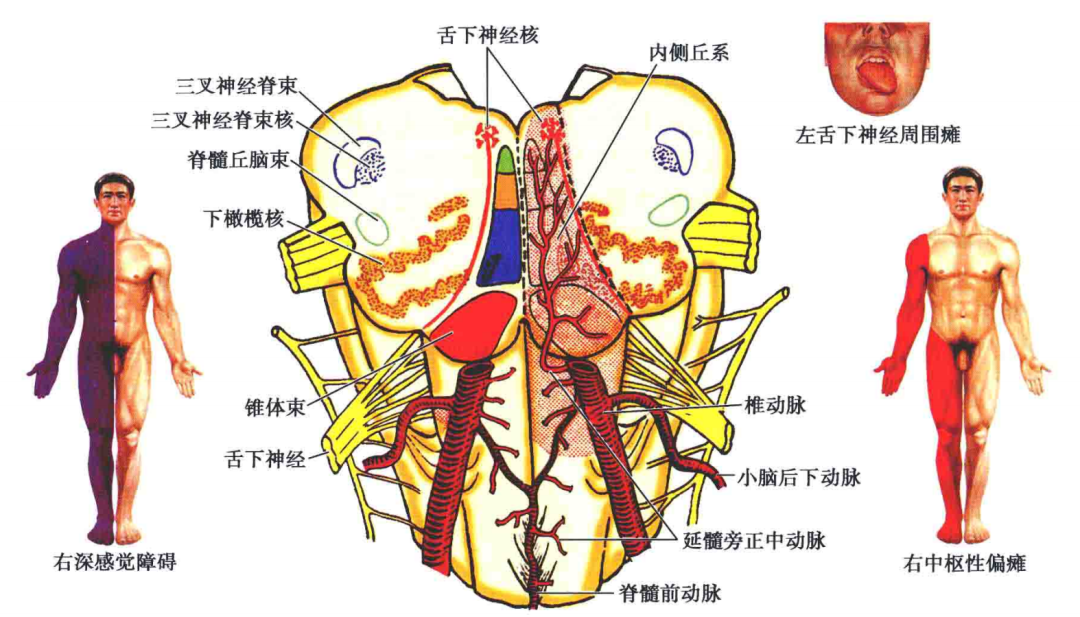
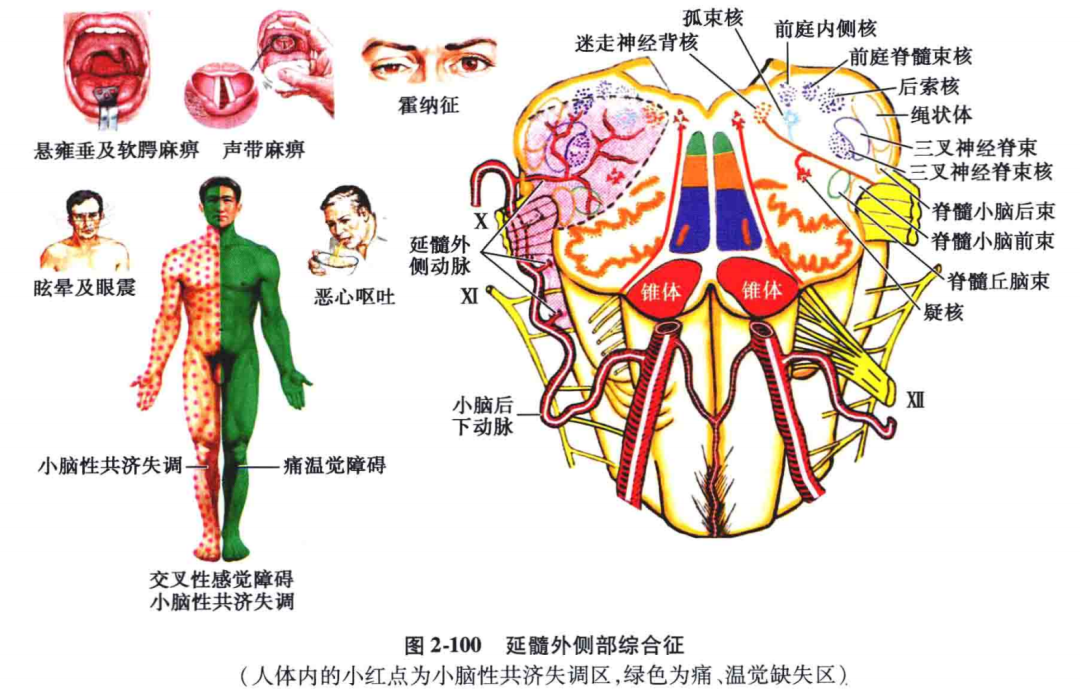
5)在延髓上段的外侧部,三叉丘系和脊髓丘脑束相邻很近,前者在内侧,后者在外侧,都位于脊髓小脑前束的内侧,如同时受损可出现对侧半身痛、温觉缺失(图6-9"C")。在延髓,小脑后下动脉血栓形成是常见的疾病,然而小脑后下动脉供应区常常略有变异,病变时累及组织亦略有不同,故可能出现几种不同类型的感觉障碍。
▲ 延髓上段外侧部
(1)交叉型痛、温觉障碍:病变累及三叉神经脊束、三叉神经脊髓束核及脊髓丘脑束,出现病灶同侧的颜面及对侧颈1以下半身的痛、温觉障碍(图6-9"B")。
(2)半身型感觉障碍:病变位于延髓稍上部并靠近内侧,累及脊髓丘脑束及传导对侧颜面痛、温觉已经交叉过的三叉神经二级纤维(三叉丘系),出现对侧半身(包括对侧颜面及肢体)痛、温觉障碍(图6-9"C")。
(3)双侧颜面及一侧颈1以下半身的痛,温觉障碍:病变范围较广,累及了同侧的三叉神经脊髓束及核以及来自对侧颜面的痛、温觉二级纤维(三叉丘系)和来自对侧颈1 以下半身的痛、温觉纤维,出现两侧颜面及对侧上下肢及躯干的痛、温觉障碍(图6-9"D")。
(4)一侧上、下肢及躯干的痛、温觉障碍:病变范围较小,只累及脊髓丘脑束,不出现面部的痛、温觉障碍,只出现病灶对侧颈1 以下半身的痛、温觉障碍(见图2-22、图6-9)。
(2)脑桥和中脑病变:感觉传导路的三个部分都位于被盖的前外侧部,而且互相靠拢,近似三角关系,即内侧丘系位于被盖的前内侧,其外侧为脊髓丘脑束,背侧是三叉丘系(前束)。因此可同时受累,产生对侧半身感觉障碍。如病变在内侧主要侵犯内侧丘系,出现对侧半身的深感觉障碍;病变靠外侧主要累及脊髓丘脑束,出现对侧半身的痛、温觉障碍,由于两侧的内侧丘系都离开中线,相距较远,故不易产生两侧性病变的症状。
7.感觉路丘脑部病变:
丘脑是各种感觉传导路的中继站,是第三级感觉神经元细胞体的所在地。丘脑腹后内侧核接受三叉丘系(头面部)的纤维,腹后外侧核接受内侧丘系和脊髓丘脑束的纤维。丘脑病变时,可产生丘脑综合征。
▲ 丘脑综合症
(1)对侧半身感觉障碍:特别是丘脑腹后核受损时,可产生对侧半身各种感觉障碍,根据病变的轻重不同可出现感觉减退或感觉消失。其特点是深部感觉障碍重于浅部感觉障碍。同时出现感觉性共济失调。
(2)自发性剧痛:也称为丘脑痛或中枢性疼痛。其特点是呈现一种痛苦的、难忍的、异常不适的、定位不确切的、性质难以形容的强烈灼热感或疼痛。患者主观感觉对侧半身剧痛,但检查病灶对侧半身感觉时,常可发现客观感觉障碍,故亦称为痛性感觉障碍。
(3)感觉过敏、倒错:用痛、冷、热、触等刺激施于病变对侧半身时,皆可出现感觉过敏,有时伴有感觉倒错,如以冷为热或以触为痛等。
(4)感觉过度:其特点为兴奋阈增高,对刺激的精细辨别力及分析力丧失。施干刺激至感到刺激有一个潜伏期,呈暴发性剧烈疼痛,疼痛具有扩散性,疼痛定位不明确,刺激去除后仍有短时间的疼痛,称为后作用。
(5)同向性偏盲:当病变累及外侧膝状体或视放射时,可出现对侧视野的同向性偏盲。
(6)对侧半身水肿:丘脑病变时,可出现对侧半身尤其是肢体水肿。
(7)不自主运动:当丘脑病变使其与纹状体的联系受损害时,可以出现各种不自主运动,例如舞蹈症及手足徐动症等,其症状的表现程度不如基底节病变时明显。
8.感觉路内囊部病变:
感觉传导路的第三级神经元自丘脑发出纤维(丘脑皮质束)进入内囊,位于后肢的豆丘部、皮质脊髓束的后方。此区范围较小,纤维比较集中,此处发生病变时,如内囊出血,即可产生对侧半身感觉障碍,内囊病变时,感觉、运动传导路往往同时受累,有时侵犯视放射,此时即出现三偏症状(偏身感觉障碍、偏盲、偏身运动障碍)。
9.感觉路皮质部病变(图6-7"1"、"2"):
丘脑皮质束纤维经放射冠至中央后回及旁中央小叶后部。深感觉传导路的部分纤维至中央前回和顶上小叶。皮质感觉区刺激性病变可引起贾克森(Jackson)感觉性癫痫发作,其特点为开始出现局部感觉异常,以后可逐渐扩散至单一肢体或半身。如病变向周围扩散可出现全身痉挛;破坏性病变可引起病灶对侧肢体各种感觉障碍,其中痛、温觉障碍较轻,深部感觉障碍较重,精细触觉和实体感觉障碍最重,而且四肢重于躯干,肢体远端重于近端。由于皮质感觉区范围较广,故很少引起半身感觉障碍(见图5-29)。
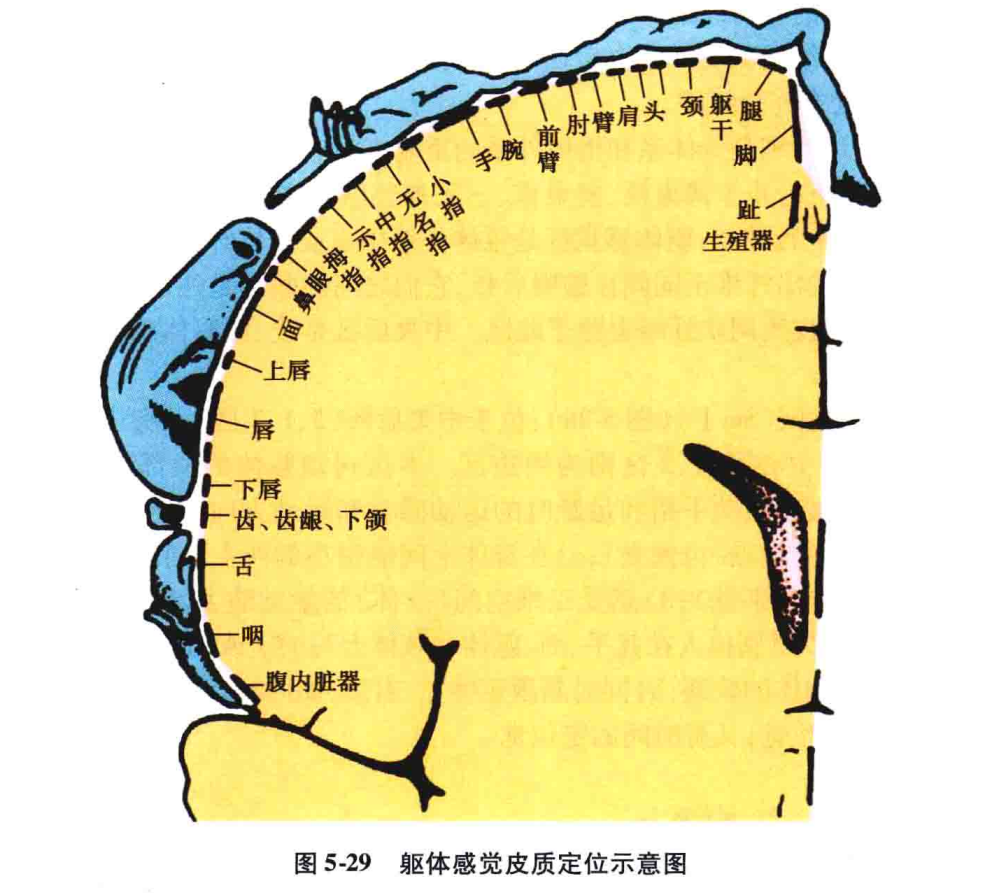
当中央后回上部损害时,出现下肢感觉障碍;下部损害时,出现头面部感觉障碍。人体各部位的感觉在大脑皮质感觉区的投射不仅有横的方向排列,即下肢在上,躯干与上肢依次在下,同时也有纵的方向排列,如上肢感觉区内来自桡侧者在前(在后中央回前部),而尺侧在后(在后中央回的后部)。如发生小病灶时,可出现假性节段性感觉障碍。感觉路各部病变特点的比较见下表:
| 病变部位 | 主要症状 | ||
| 周围神经 | 神经干 |
1.一切感觉障碍 2.感觉丧失范围小于神经分布的实际范围 3.常伴有运动障碍、肌营养障碍和反射障碍 |
|
| 后根 |
1.根痛(刺激性病灶) 2.病灶侧一切感觉障碍呈节段性 3.带状疱疹(侵及神经节) |
||
| 脊髓 | 后角 | 病灶侧节段性痛温觉缺失,触觉迟钝 | |
| 白质前连合 | 病灶两侧节段性痛、温觉缺失,触觉迟钝 | ||
| 传导束 | 后索 | 病灶水平以下同侧深感觉障碍(感觉性共济失调) | |
| 前外侧束 | 病灶水平以下对侧传导束型痛、温觉障碍 | ||
| 脑干 | 内侧(中央部) | 病灶对(两)侧深感觉障碍 | |
| 延髓下段外侧部 | 交叉性痛、温觉障碍(病灶侧头面部,病灶对侧肢体) | ||
| 被盖外侧部 | 浅感觉障碍 | ||
| 丘脑 |
1.病灶对侧半身感觉障碍 2.发性剧痛、感觉过敏、感觉倒错 |
||
| 大脑皮层 | 内囊部 | 病灶对侧半身感觉障碍、常伴有运动障碍,有时引起偏盲 | |
| 皮质部 |
1.病灶对侧一切感觉障碍 2..感觉性癫痫或全身痉挛(刺激性病灶)) |
||
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







