Spine:良性关节松弛症患者腰痛及功能障碍风险更大
2013-08-26 phdyhm dxy
良性关节过度活动症(Joint Hypermobility,JHM)又名全身性韧带松弛症(Generalized ligament laxity)、关节松弛症,是一种不会对身体直接造成明显损害的临床综合症。 尽管有文献报道强调JHM是体育活动过程中受伤的一个危险因素,但其对肌肉骨骼系统的活动和功能的直接影响却并不明显。有研究证据表明,JHM可能会增加主要负重关节的负担,同时还可能成为因工
良性关节过度活动症(Joint Hypermobility,JHM)又名全身性韧带松弛症(Generalized ligament laxity)、关节松弛症,是一种不会对身体直接造成明显损害的临床综合症。
尽管有文献报道强调JHM是体育活动过程中受伤的一个危险因素,但其对肌肉骨骼系统的活动和功能的直接影响却并不明显。有研究证据表明,JHM可能会增加主要负重关节的负担,同时还可能成为因工作所致腰痛的易感因素。【原文下载】
目前关于JHM对腰痛发生的影响仍知之甚少。尽管有研究提示JHM可能会对腰椎节段的活动产生影响,然而JHM对腰椎节段活动的影响程度以及这种继发的腰椎节段过度活动与腰痛之间的相关性目前尚不清楚。
腰椎节段过度活动并不是腰痛与腿部神经根病变的常见力学诱因,同时以往的研究对于腰痛与腰椎节段活动之间的相关性仍存在较大的争议。一部分研究结果显示腰椎节段活动范围的增加与腰痛密切相关,而另一部分研究却未发现二者之间存在显著的相关性。
为了进一步探讨JHM对患者腰椎节段活动以及腰痛等健康状态的影响,韩国学者Kim等进行了一项回顾性病例对照研究,该研究结果已在近期的Spine杂志上发表。
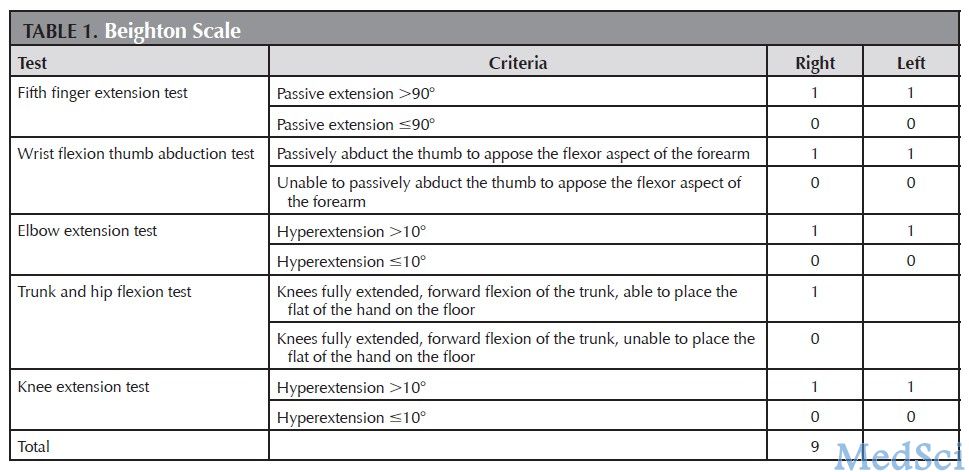
在该研究中,作者将32例JHM患者与32例未患JHM的健康青年男性进行比较,其中32例JHM患者的Beighton分级评分均在4分以上。两组患者的年龄无显著差异,均在20-25之间。
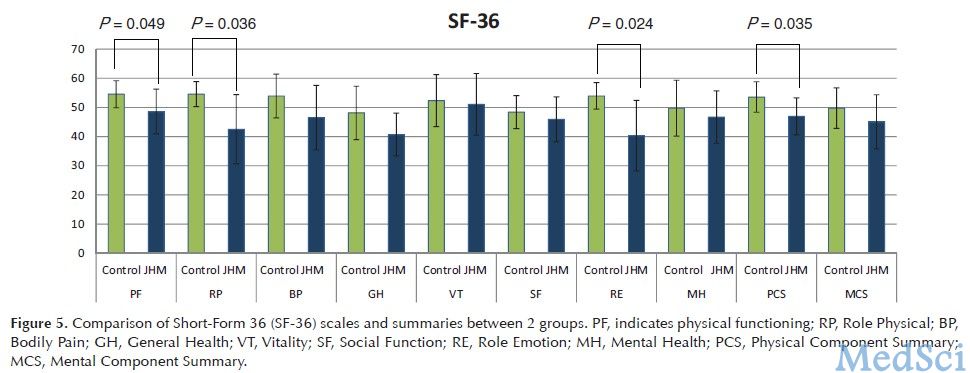
两组患者均采用Oswestry功能障碍指数(ODI)、疼痛视觉模拟评分(VAS)、SF-36量表等进行评价。SF-36量表从生理和心理2个方面、8个维度进行综合测量。2个方面的内容为躯体健康状况(PCS)和精神健康(MCS)。
8个维度的内容分别命名为生理功能(PF)、生理角色限制(RP)、躯体疼痛(BP)、健康总体自评(GH)、活力(VT)、社会功能(SF)、情感角色限制(RE)和心理健康(MH)。
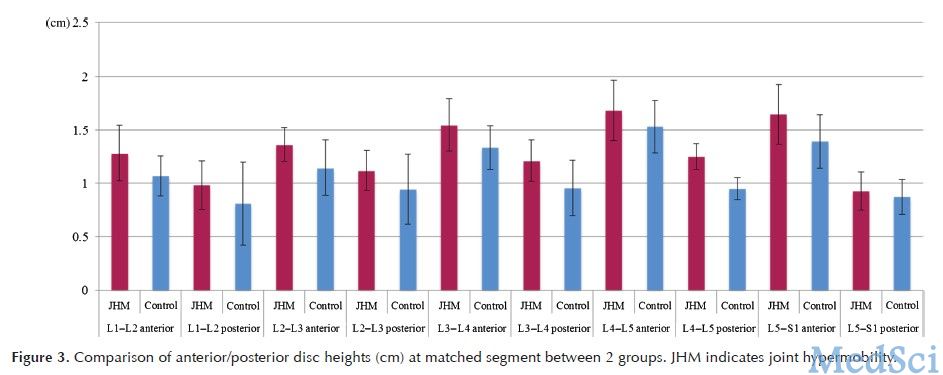
通过测量患者脊柱过曲位与过伸位平片上Cobb角的差异以计算出患者每个节段及整个腰椎的运动范围。此外,在患者的侧位平片上测量出脊柱每个节段的椎间盘高度。
表2.JHM组与对照组的人口统计学资料
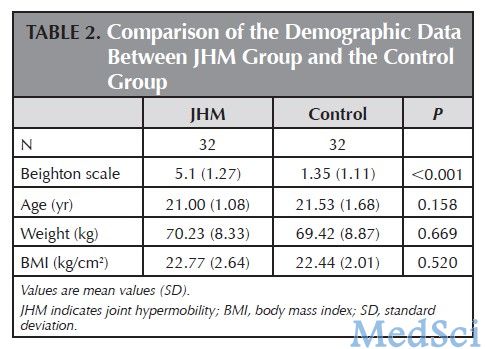

研究结果显示,JHM组患者腰椎的活动范围以及每个相应节段的椎间盘高度均显著高于健康对照组。JHM组患者的VAS评分与ODI结果也都显著高于健康对照组,而JHM患者SF-36量表中的PF、RP、RE、PCS等指标测量结果均显著低于健康对照组。
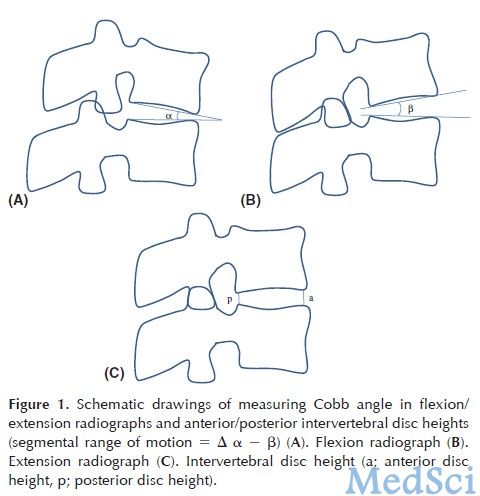
图1.测量过伸位与过曲位Cobb角以及椎间盘高度的方法示意图。(A)过曲位片;(B)过伸位片;(C)椎间盘高度。
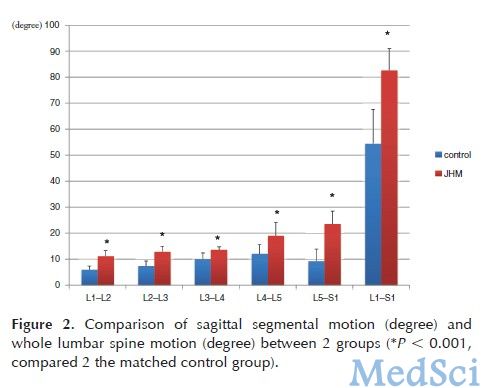
图2.两组患者每个节段及整个腰椎活动范围的比较。
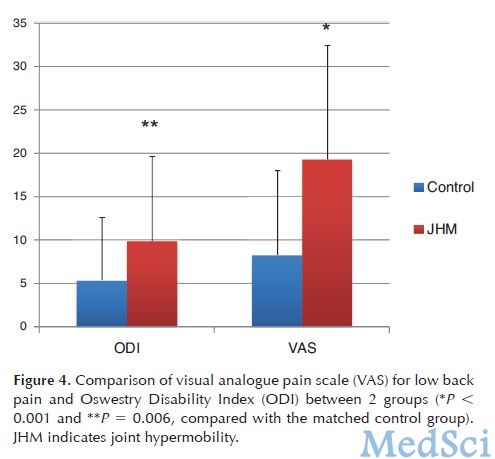
图4.两组患者VAS评分及ODI结果的比较。
该研究结果表明,JHM患者腰椎节段的活动范围远大于正常人,从而使得患者出现腰痛、无力以及活动功能受限等风险大大地增加。而良性JHM患者这些临床与影像学变化的发现,将有助于进一步阐明JHM患者在腰椎退行性改变过程中所出现的生物力学与临床行为变化。
原始出处:
Kim HJ, Yeom JS, Lee DB, Kang KT, Chang BS, Lee CK.Association of benign joint hypermobility with spinal segmental motion and its clinical implication in active young males.Spine (Phila Pa 1976). 2013 Jul 15;38(16):E1013-9. doi: 10.1097/BRS.0b013e31828ffa15. 【原文下载】
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#Spine#
19
#功能障碍#
29