Front Endocrinol:孟德尔随机研究支持血清胱抑素C与糖尿病肾病风险之间的因果关系
2022-12-20 从医路漫漫 MedSci原创 发表于上海
多项研究证实,血浆肾损伤分子1(Kim1)是T1 DM患者终末期肾病的阳性预测因子,可预测早期EGFR下降和进展至大量白蛋白尿的慢性肾脏病3期。生长分化因子-15(GDF-15)被报道为肾功能迅速恶化

背景:糖尿病肾病是糖尿病最常见的并发症,是引起终末期肾病的主要原因,占全球糖尿病患者的25%~40%。临床上常以尿微量白蛋白与尿肌酐比值大于300 mg/g或估计肾小球滤过率(EGFR)小于60ml/min/1.73m2为依据,诊断为糖尿病肾病。治疗糖尿病肾病的选择非常有限。因此,不断寻找潜在的新的治疗靶点是非常必要的。近十年来,许多危险因素被认为与糖尿病肾病的发生和发展有关。多项研究证实,血浆肾损伤分子1(Kim1)是T1 DM患者终末期肾病的阳性预测因子,可预测早期EGFR下降和进展至大量白蛋白尿的慢性肾脏病3期。生长分化因子-15(GDF-15)被报道为肾功能迅速恶化的预测因子。
最近的一项荟萃分析表明,总胆红素水平与糖尿病肾病的风险呈负相关。另一项对25741名T2 DM患者的荟萃分析显示,血清尿酸每增加1 mg/dl,患糖尿病肾病的风险就会增加24%。血清肌酐(Scr)和半胱氨酸氨基转移酶C(Cystatin C)被常规用于评估EGFR。然而,最近的一项研究表明,T2 DM患者基线半胱氨酸氨基转移酶C水平高,且半胱氨酸氨基转移酶C升高速度快,在以后的生活中更容易发生糖尿病肾病。最近的研究还报道,高血肌酐(Scr)变异性可以独立预测T2 DM患者蛋白尿的发生。然而,这些观察性研究并不能得出这些危险因素与糖尿病肾病之间的因果关系。
孟德尔随机化(MR)可以通过分析以单核苷酸多态(SNPs)为代表的遗传变异作为工具变量来探索危险因素与预后是否存在因果联系。由于基因在受孕时随机分布,MR可以模拟随机试验,最大限度地减少混杂因素对观察性研究的影响。受益于最近与糖尿病肾病的GWAS进行的综合荟萃分析,我们进行了MR分析,以了解这些危险因素对糖尿病肾病可能的因果影响。在这项研究中,我们使用磁共振来评估以下六个肾功能或肾损伤的血清生物标志物(半胱氨酸氨基转移酶C、Kim-1、GDF-15、总胆红素、尿酸和Scr)是否与糖尿病肾病偶然相关。有趣的是,结果发现只有血清胱抑素C与糖尿病肾病有关。随后,我们分析了与胱抑素C相关的SNP,发现大多数SNP与体重指数(BMI)和收缩压(SBP)有关。因此,我们使用SBP和BMI作为混杂因子,通过多变量MR进一步验证了血清胱抑素C和糖尿病肾病之间的因果关系,这表明有害的偶然效应略有减轻。两步法MR显示BMI可能在半胱氨酸氨基转移酶C和糖尿病肾病之间起中介作用。因此,我们得出结论,胱抑素C是糖尿病患者发生糖尿病肾病的一个独立于BMI和SBP的危险因素。
目的:半胱氨酸蛋白酶抑制剂Cystatin C已被用作评估肾小球滤过率的生物标志物。然而,胱抑素C与糖尿病肾病之间的因果关系仍不确定。
方法:采用孟德尔随机化(MR)分析方法,评价Cystatin C与其他5种血清标志物(Kim-1、GDF-15、TBIL、尿酸、Scr)对糖尿病肾病的因果关系。234个基因变异体作为工具变量来评价胱抑素C对糖尿病肾病(Ncase/NControl高达3283/210463)的因果效应。采用多变量磁共振成像(MVMR)评价半胱氨酸蛋白酶抑制剂C因果关系的稳定性。采用两步法MR评价BMI和SBP的调节作用。
结果:在6项血清标志物中,只有胱抑素C与糖尿病肾病相关(IVW OR:1.36,95%CI[1.15,1.61])。在调整了潜在混杂因素BMI和SBP后,胱抑素C对糖尿病肾病的因果效应保持不变(OR:1.17,95%CI[1.02,1.33]),这意味着糖尿病肾病的风险增加了17%,血清胱抑素C水平增加了大约1个标准差(SD)。两步MR结果提示,BMI可能参与了半胱氨酸氨基转移酶C对糖尿病肾病的致病作用。
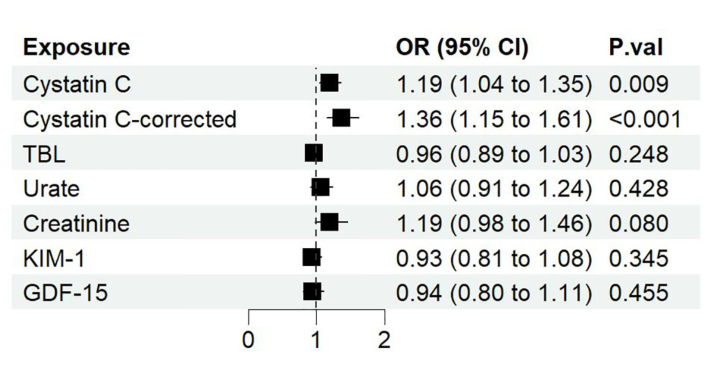
图1 不同血清生物标志物对糖尿病肾病影响的森林图。OR,优势比;CI,可信区间;P.val,IVW MR分析的p值。
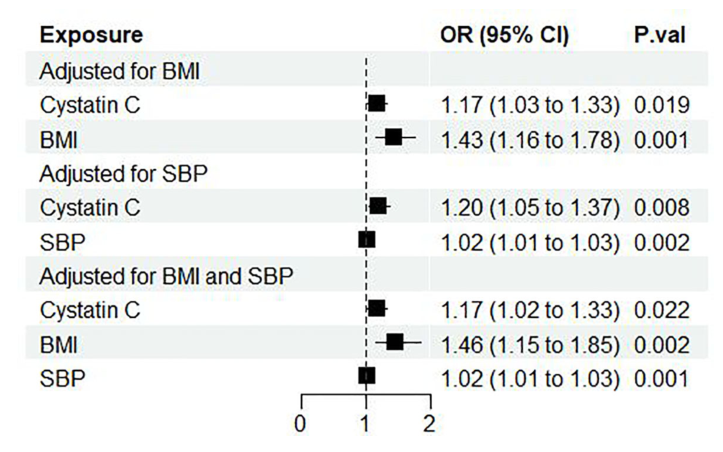
图2 根据体重指数和/或SBP调整后的胱抑素C对糖尿病肾病的影响。OR,优势比;CI,可信区间;P.val,IVW MR分析的p值。BMI,体重指数;SBP,收缩压。

图3 带有BMI和SBP的两步MR的森林图。OR,优势比;CI,可信区间;P.val,IVW MR分析的p值。BMI,体重指数;SBP,收缩压。
结论:我们的研究结果发现,在糖尿病患者中,胱抑素C是糖尿病肾病的一个独立于BMI和SBP的危险因素。未来的研究还需要阐明其潜在的机制,并证明靶向循环胱抑素C可能是一种潜在的治疗方法。
原文出处:Feng B, Lu Y, Ye L,et al.Mendelian randomization study supports the causal association between serum cystatin C and risk of diabetic nephropathy.Front Endocrinol (Lausanne) 2022;13
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言