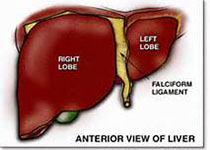
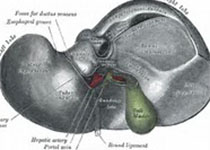
正常胆囊壁在声像图上呈铅笔状薄回声线。
胆囊壁厚度与胆囊扩张程度有关,餐后可出现假性胆囊扩张。如下图
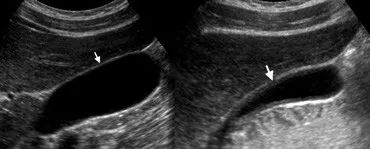
正常胆囊壁在CT上呈薄薄的软组织密度线影,在注射造影剂后强化。
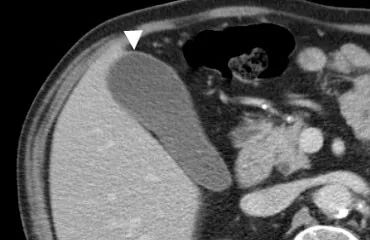 胆囊壁增厚超过3mm,通常在声像图上有分层表现,在CT上常常含有一层低密度的浆膜下水肿,类似于囊周积液。
胆囊壁增厚超过3mm,通常在声像图上有分层表现,在CT上常常含有一层低密度的浆膜下水肿,类似于囊周积液。
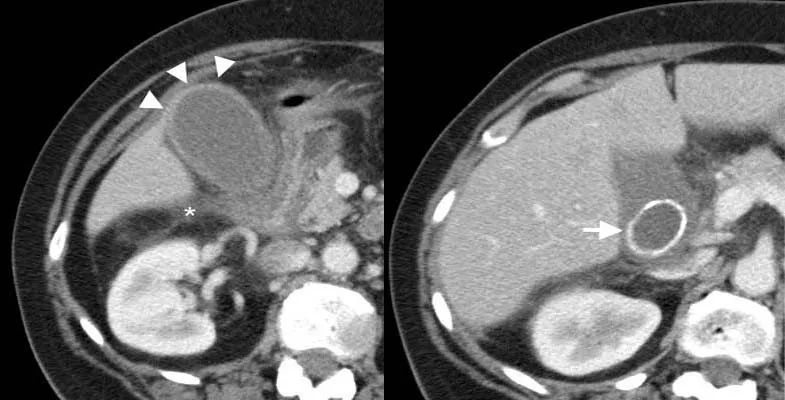
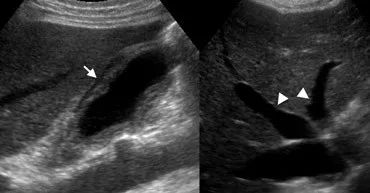
下图 左:一位59岁的急性胆囊炎 显示胆囊壁增厚的分层表现,在回声线之间有一个低回声区。右:在增强的CT上,胆囊壁厚包含由于浆膜下水肿引起的外层低密度层(箭头)。
胆囊壁增厚的鉴别诊断,如下图
胆囊壁弥漫性增厚可发生在没有原发性胆囊疾病但胆囊继发于外部病理状态的患者。在这些患者中,胆囊异常通常会在纠正其外在原因后恢复正常。

急性胆囊炎是出现急腹症患者入院的第四大最常见原因,然而,这一特征不是病理征象,应提供额外的影像学征象,以支持对急性结石性胆囊炎的诊断,如胆囊梗阻、胆囊积液扩张、超声墨菲征阳性、胆囊周脂肪炎或液体或胆囊壁充血。
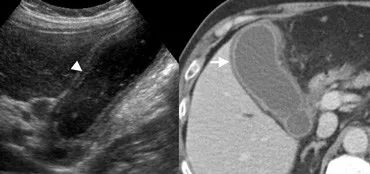
下图 43岁女性急性结石性胆囊炎,CT增强显示胆囊扩张及壁略增厚(箭头),局部脂肪淤积(*),胆囊颈部有一个结石(箭头)。
急性无结石性胆囊炎主要发生在危重病人,可能是由于空腹胆汁粘度增加和药物导致胆汁淤积。影像学特征是急性胆囊炎,除了没有结石,而胆囊淤泥通常存在。危重病人的胆囊异常往往继发于全身疾病,所以非结石性胆囊炎很难诊断。
慢性胆囊炎是临床上使用的一个术语,指的是引起一过性梗阻的症状性胆囊结石,导致低度炎症与纤维化。
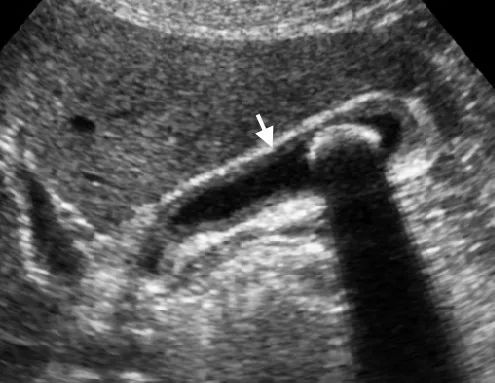
下图 慢性胆囊炎 胆囊声像图显示有轻微的壁增厚(箭头)和腔内结石。
黄色肉芽肿性胆囊炎是慢性胆囊炎的一种特殊类型,其特点是一种与黄色肉芽肿性肾盂肾炎类似的脂质性炎症过程。
影像学表现为胆囊壁明显增厚,常含有壁内结节,超声低回声,CT低密度,代表了黄色肉芽肿性炎症的脓肿病灶。这些特征与胆囊癌的特征重叠,使得术前区分通常是很难的。
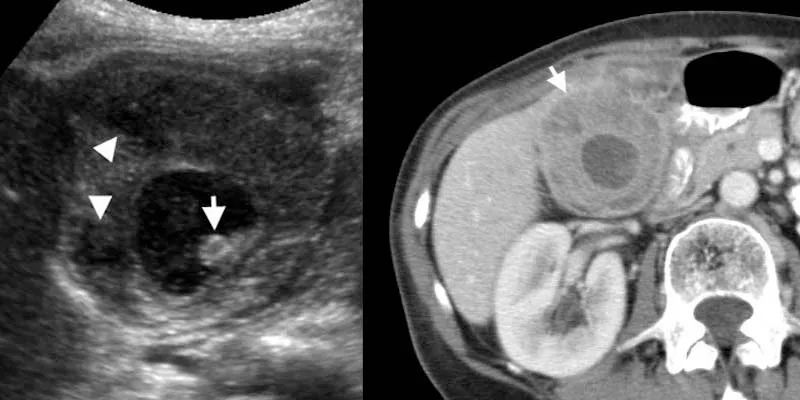
下图黄色肉芽肿性胆囊炎。左:US显示壁明显增厚,壁内低回声结节(箭头),腔内结石(箭)。右:增强CT显示胆囊壁畸形增厚,内有低密度结节。
下图黄色肉芽肿性胆囊炎,低密度结节(箭头)代表脓肿,腔内结石(箭)。
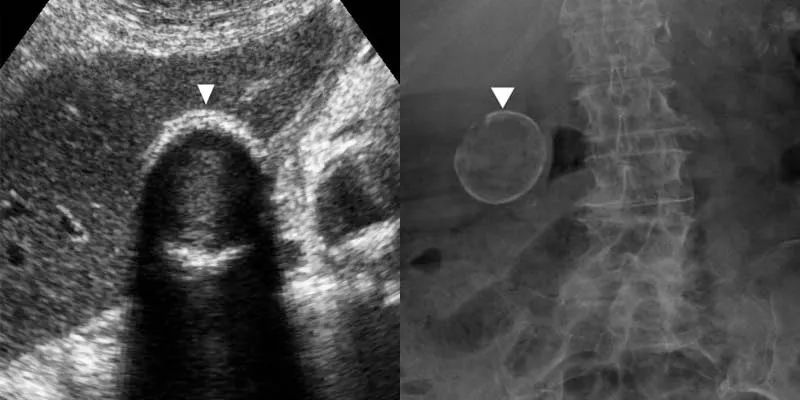
瓷胆囊是一种罕见的疾病,慢性胆囊炎壁钙化。由于胆囊癌与胆囊癌的关系,主张预防性胆囊切除术。然而,这种联系似乎很弱。
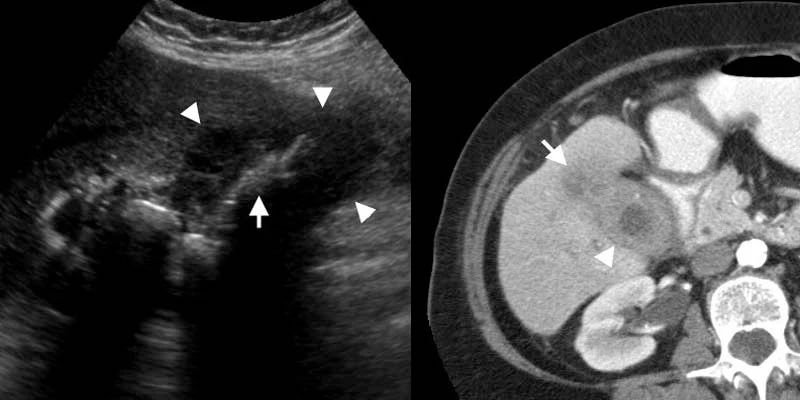
胆囊癌是第五常见的胃肠道恶性肿瘤,在1%-3%的胆囊切除标本中偶然发现。由于缺乏早期或特定的症状,常常在疾病的晚期才被发现。胆囊癌有多种影像学表现,从息肉样腔内病变到浸润性肿块取代胆囊,也可表现为弥漫性壁增厚。
下图 增强CT显示一个厚壁胆囊(箭头),肿块在邻近的肝脏(箭头)局部浸润。
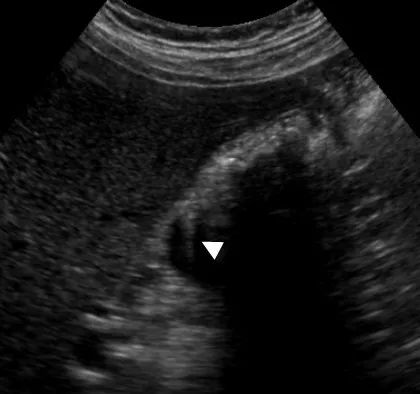
胆囊腺肌症是以上皮增生、肌性肥厚和壁内憩室(Rokitansky-Aschoff窦)为特征,可节段性或弥漫性地累及胆囊。这是一个良性的情况,不需要特殊的治疗,在多达9%的胆囊切除术标本中偶然发现。
在增厚的胆囊壁内发现胆固醇晶体,显示为“彗星尾巴”混响伪影(下图),这强烈提示这一诊断。MRI可以通过对Rokitansky-Aschoff窦的描述来鉴别腺瘤病和胆囊癌。
全身性疾病如肝功能不全、心力衰竭或肾功能衰竭可导致弥漫性胆囊增厚。不同条件下胆囊壁水肿的确切病理生理机制尚不清楚,但可能是门脉压升高、全身静脉压升高、血管内渗透压降低或这些因素综合作用所致。低蛋白血症也被报道为引起外源性胆囊疾病的原因之一,但这是有争议的。
肝硬化、肝炎和充血性右心衰是较常见的病因
下图 56岁男性肝硬化患者:US显示壁增厚(左箭头),周围有腹水。注意不规则的肝硬化肝实质。右图:在增强CT时,胆囊壁(箭头)几乎正常,因为在CT上浆膜下水肿不能与周围腹水很好地区分开来。

下图是一位74岁的充血性右心衰男子。
超声显示弥漫性胆囊壁增厚,肝静脉增宽(箭头)和下腔静脉弥漫性壁增厚,作为右心衰的佐证。
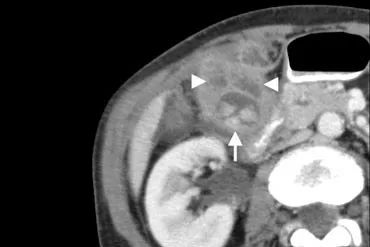
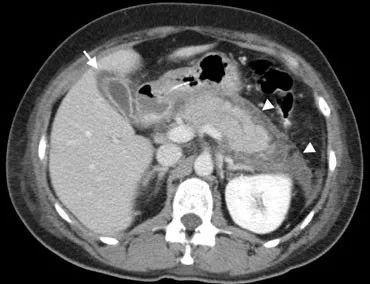
下图 56岁男性增强CT显示胰腺周围炎性改变(箭头),胆囊壁增厚(箭头),继发于胰腺炎症。

这5种常见胃良性占位的鉴别诊断,你真不一定懂!
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言