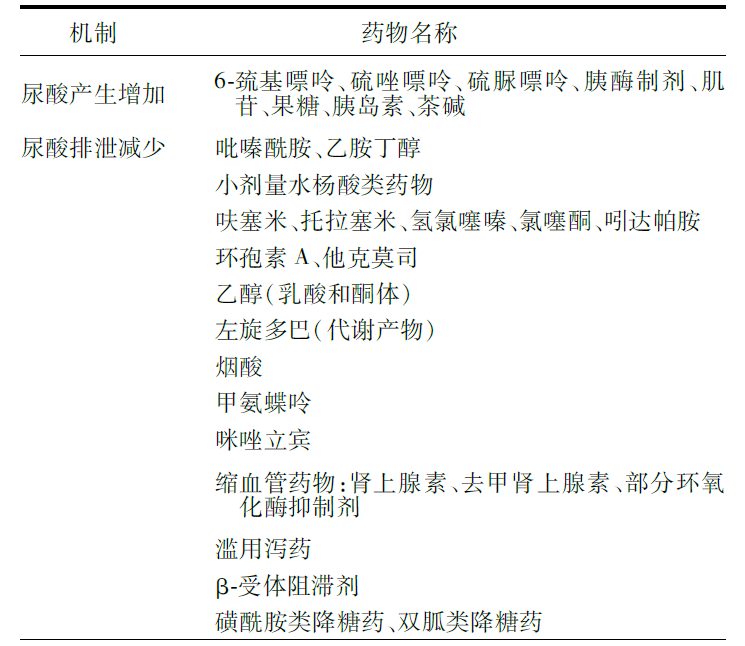
近年来,随着我国经济的发展以及饮食结构的改变,高尿酸血症的患病率也在逐年的上升,其中一大部分患者为体检中发现。那么对于很多体检中发现血清尿酸升高的人群,他们并没有相关的不适症状,是否仍需要找医生诊断评估呢?我们不妨从最基础的“高尿酸血症”开始来了解:0 嘌呤是人体内的核酸和许多食物的组成成分,而尿酸是嘌呤的代谢产物。高尿酸血症是体内嘌呤代谢紊乱所引起的代谢异常综合征,非同日2次血尿酸水平 >420 μmol/L(7mg/dL)即可诊断为高尿酸血症。随着经济的发展,生活方式和饮食结构发生了变化,高尿酸血症的患病率持续上升,并呈现年轻化趋势。研究表明中国高尿酸血症的总体患病率已达到13.3%,成为继糖尿病之后又一常见的代谢性疾病。 人体内嘌呤的来源有两种,内源性嘌呤来自于体内合成或核酸降解,约占80%,外源性嘌呤来源于外界的食物摄入,约占20%。正常情况下,人体内每天新产生嘌呤(内源+外源)约700mg,代谢为尿酸后,2/3经肾脏排泄,1/3经肠道排泄,还有极少量经汗腺排泄。如果尿酸生成增加,或排泄减少,或兼而有之,就会导致血液中尿酸含量升高,形成高尿酸血症。 1. 尿酸生成增加: 1)进食过多的富含嘌呤的食物、饮品可导致外源性嘌呤增多,比如: 部分豆类及蔬菜:黄豆、扁豆、紫菜、香菇 动物内脏:家禽家畜的肝、肠、心、胃、肾、肺、脑、胰等内脏,肉脯、肉馅 部分水产类:鲢鱼、白鲳鱼、鱼皮、鱼卵、鱼干及沙丁鱼、凤尾鱼等海鱼,贝壳类、虾类等 各种浓荤汤汁:火锅汤、肉汤、鸡汤、鱼汤等 其他:酵母粉、各种酒类,尤其是啤酒 2)内源性嘌呤增多则可见于骨髓增生性疾病、溶血性贫血、银屑病等疾病,以及使用某些药物时: 2. 尿酸排泄减少:主要与经肾排泄减少有关。尿酸在肾脏的排泄过程包括肾小球滤过、肾小管S1段重吸收、肾小管S2段分泌、肾小管S3段分泌后重吸收这4个步骤。肾脏疾病或长期服用某些药物可导致肾小球尿酸滤过下降,或者肾小管重吸收分泌异常,此外某些遗传性因素(URAT1、GLUT9、ABCG2基因突变)也可引起肾脏尿酸转运异常,从而影响尿酸的正常排泄。 尿酸是一柄“双刃剑”:生理浓度的血尿酸是细胞外环境中有效的抗氧化剂,可协助清除氧自由基;但血尿酸浓度过高却是细胞内的促氧化剂,可诱导氧化应激、炎症反应、线粒体功能失调,从而引起器官损伤和疾病发生。 随着血尿酸浓度的升高,尿酸盐可析出结晶,沉积在肾脏、关节、软组织、软骨等处,引起异物炎症反应和组织破坏。尿酸盐沉积于关节内时,可引起关节疼痛、红肿、皮温升高,被称为痛风;沉积于肾脏时,可引起急、慢性肾功能损伤和肾结石,被称为尿酸性肾病,严重时可进展至终末期肾脏病(尿毒症)。 此外,许多研究也表明高尿酸血症是高血压、心脑血管疾病、糖尿病等疾病的独立危险因素,并可能影响预期寿命,须引起足够的重视。所以,当您的体检单上出现血尿酸异常时,请务必找专业医生进行评估诊断,不要影响后续的治疗。 综上所述,高尿酸血症具有明确的病因和危害性,须在医生的指导下进行综合评估治疗。 --- 参考文献: [1] 中国高尿酸血症与痛风诊疗指南(2019) [2] 中国肾脏疾病高尿酸血症诊治的实践指南(2017版) [3] George C, Minter DA. Hyperuricemia. 2021 Apr 19. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan–. [4] Ponticelli C, Podestà MA, Moroni G. Hyperuricemia as a trigger of immune response in hypertension and chronic kidney disease. Kidney Int. 2020 Nov;98(5):1149-1159. [5] Maloberti A, Giannattasio C, Bombelli M, et al. Hyperuricemia and Risk of Cardiovascular Outcomes: The Experience of the URRAH (Uric Acid Right for Heart Health) Project. High Blood Press Cardiovasc Prev. 2020 Apr;27(2):121-128. [6] Zhang C, Li L, Zhang Y, et al. Recent advances in fructose intake and risk of hyperuricemia. Biomed Pharmacother. 2020 Nov;131:110795.高尿酸血症是什么?
高尿酸血症是怎么发生的?

高尿酸血症有什么危害?

高尿酸血症应该如何治疗?
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#体检#
30
#血尿酸#
29
#血尿#
35