盘点:近期Lancet病例挑战汇总
2016-10-15 MedSci MedSci原创
十月已过去一半,Lancet上又发表了几例疑难病例,这里梅斯小编汇总了这些病例与大家一起集中学习学习。【1】继发于米诺环素的色素沉着患者女,70岁,2014年1月因为有症状的房颤就诊。既往史:2009年,耐苯唑西林凝固酶阴性葡萄球菌心内膜炎并发主动脉根部脓肿,进行了手术和主动脉瓣的再次更换(使用生物瓣膜),此后患者进行长期抑制的抗生素治疗:米诺环素 100 mg 每天两次。查体如下图所示,小腿存在
十月已过去一半,Lancet上又发表了几例疑难病例,这里梅斯小编汇总了这些病例与大家一起集中学习学习。
【1】继发于米诺环素的色素沉着
患者女,70岁,2014年1月因为有症状的房颤就诊。
既往史:2009年,耐苯唑西林凝固酶阴性葡萄球菌心内膜炎并发主动脉根部脓肿,进行了手术和主动脉瓣的再次更换(使用生物瓣膜),此后患者进行长期抑制的抗生素治疗:米诺环素 100 mg 每天两次。
查体如下图所示,小腿存在近似于黑色的病变,巩膜也有蓝黑色的色素沉着。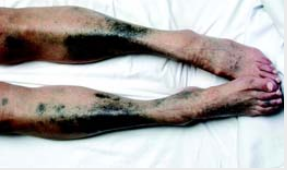
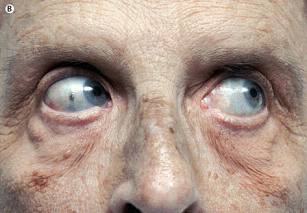
患者诊断为:继发于米诺环素的色素沉着。
因为患者之前有心内膜炎,所以我们建议她继续服用米诺环素。对于有症状的房颤,予以了电复律。
继发于米诺环素的色素沉着相关机制暂时不明确,不过该药物氧化后会变成黑色。可以让皮肤、结膜、指甲和牙齿往黑色方向变色。
晒太阳、雌激素、阿米替林、吩噻嗪类药物可加重色素沉着。
停药数月至数年后,色素沉着才有可能缓解或消退,也有可能终生存在。(文章详见——Lancet:见多不怪,记住这种表现,可能只是继发于药物的色素沉着——案例报道)
【2】假-假性甲状旁腺功能减退
患者男,37岁,2013年3月因发热4周、左下颌疼痛6周就诊。
31岁时进行了二叶主动脉瓣替换的手术。
查体:身材矮小(155厘米),第四和第五根手指很短,并且没有第四或第五掌指关节。如下图所示。


手部X光:双手第一和第三远端趾骨缩短、第四、第五掌骨两侧异常,均呈对称性。如下图所示。

胸片无异位钙化,血清钙、磷正常,甲状旁腺激素水平正常。
患者诊断为:假-假性甲状旁腺功能减退。
假-假性甲状旁腺功能减退实际上是Albright遗传性骨营养不良的不完全型,遗传性疾病诊断的金标准肯定是基因检测,但是本案例患者选择了拒绝!不过追溯患者的家人信息,他说他爸爸也是身材矮小,不过没有类似的手指畸形。
这个疾病不需要治疗。至于患者的发热,是因为存在口腔脓肿,出院回家口服抗生素就可以了。
Albright遗传性骨营养不良在1942年由Albright首次报道,是一种具有甲状旁腺功能减退症的症状和体征的遗传性疾病。
假-假性甲状旁腺功能减的临床表现与假性甲状旁腺功能减退相似,亦有体态异常,但无抽搐。实验室检查,血钙和磷均正常,血清PTH正常,注射PTH试验反应正常。这些实验室检查结果,均与Albright遗传性骨营养不良不同。(文章详见——Lancet:第四、五手指短,没有掌指关节,疾病英文名长达30个字母,啥病?——案例报道)
【3】肥大细胞增多症
患者男,63岁,于2016年1月就诊;长达32年的红棕色皮肤病变在前一年出现恶化,且伴每天腹痛、瘙痒、潮红、关节疼痛和疲劳。
查体如上图所示,超过90%的皮肤都存在红棕色皮肤病变,只有手掌、脚底和头部幸免于此。
辅助检查:血清类胰蛋白酶70·5μg/L,正常值上限的六倍!
皮肤活检:多个肥大细胞。
结合患者临床表现、血清类胰蛋白酶升高和病理结果,患者诊断为:肥大细胞增多症。
予以口服西替利嗪、色甘酸钠治疗,患者的一般症状有所改善。
肥大细胞增多症是一种病因不明的症状,其特征为机体各器官和组织内有大量肥大细胞聚集。
大多数患者的皮损特征是红褐色的斑丘疹,但临床表现差异很大,从单一的皮损到全身弥漫性皮肤受累均有可能。本案例就是涉及全身皮肤的表现。
全身性肥大细胞增多症病人有关节痛、骨痛和过敏样症状,其他还有刺激H2组胺受体所致的症状(胃酸和黏液分泌增加),如消化道溃疡和慢性腹泻。
组织活检可见组胺含量极高,与肥大细胞聚集程度相一致。
全身性肥大细胞增多症时,尿内组胺及其代谢产物含量也高,血浆内组胺可升高,血浆内类胰蛋白酶、肝素、前列腺素D2(PGD2)浓度也可升高。(文章详见——Lancet:全身超过90%的皮肤都存在红棕色皮损,且持续时间超过30年,啥病?——案例报道)

【4】Maffucci综合征
患者男,52岁,因右手和手腕数枚蓝色结节就诊。这些结节在过去的31年时间里,数量逐渐增加。病变是无症状的,但一直导致病人的尴尬,并开始影响他的社会交往。在他的家族中,都没有类似病变。
在青春期时,曾因为右侧第五指近节指骨几个伴疼痛的内生软骨瘤、右手掌指关节三个软骨肉瘤而行手术切除术;但是当时没有皮肤病变的证据,故诊断为内生软骨瘤病。
查体:如上图所示区域,质硬、无痛、可压缩、血管瘤性的皮下结节,与内生软骨瘤表现相似。
进一步行影像学检查。

证实了内生软骨瘤的诊断。
其中一个皮肤病变组织呈海绵状血管瘤的典型表现。
人类疱疹病毒8型和D2-40免疫组化染色阴性。
基于临床表现和组织学结果,诊断为:Maffucci综合征(马富西氏综合征);本病征的主要特点是软骨细胞增生与血管瘤两种疾病同时并存。此后患者接受了最大血管瘤切除术;每6个月随访一次。
Maffucci综合征是罕见的、零星分布的遗传性皮肤病,男女皆可患病,与异柠檬酸脱氢酶1和2的基因的合子后体细胞突变有关。
通常4-5岁就可以出现临床表现,常影响单侧手或脚,无症状行病变。
可能的并发症包括自发性骨折、血管瘤病变的恶性转化、内生软骨瘤肉瘤变性等。
出于审美或功能的角度,治疗一般都是必须的;手术治疗是软骨和皮肤病变最常见的治疗方法。(文章详见——Lancet:31年来,手上这些不痛不痒的结节究竟是什么?——案例报道)
患者女,32岁,腰背疼痛、大腿沉重、间歇性发热和寒战2周。既往史包括三叉神经痛、焦虑(近期服用奎硫平)。查体:体温39°C,余正常。
实验室检查:C-反应蛋白升高(CRP; 118 mg/L),包括肝功能、肾功能在内的生化指标和其他血常规指标都未见明显异常。
考虑急性肾盂肾炎,予以广谱抗生素治疗;但患者的血培养、尿培养均是无菌的,泌尿系统CT也是正常的,于是停止了抗生素治疗。
患者持续发烧,背部、大腿的不适在增加,进一步检查结果显示:血清肌酸激酶升高(CK; 30·51 μkat/L),有可能是喹硫平相关恶性综合征,但是停止使用喹硫平后,患者的症状无缓解。
再次复发血液和尿液分析、咽拭子、脑脊液等,均没有发现任何微生物。胸片和超声心动图检查均正常。血清补体(C3、C4)浓度正常,自身抗体均为阴性。
入院后1周,血红蛋白从入院时的126 g/L下降到93 g/L,并出现了轻微中性粒细胞减少(0·9 × 109/L)和血小板减少(110 × 109/L)。
铁相关检查提示炎症性疾病,但血清铁蛋白是不成比例的升高(34 844 pmol/L),在接下来的一周具有明显的波动(最低494 pmol/L,最高45 301 pmol/L),CK浓度也出现了显著波动(最低7·43 μkat/L;最高23·86 μkat/L)。血清乳酸脱氢酶浓度也升高了(10·55 μkat/L)。
基于这些结果,考虑为肌炎,可能为副肿瘤性。高铁蛋白血症和血细胞减少支持噬血细胞性淋巴组织细胞增多症(HLH)的诊断。
18F-FDG PET-CT显像:没有发现肌肉或器官(包括淋巴结、肝、脾)的异常,但是中轴骨骼对FDG摄取不均匀。

脊柱MRI显示骨髓信号异常,与FDG摄取区域一致,在髂腰肌和闭孔外肌两侧的片状肌肉和筋膜水肿。针极肌电图显示右侧股四头肌无自发活动,但早期持续时间短的多相运动单位电位增加,提示肌病。
肌肉活检显示非特异性萎缩但无炎症、血管炎、营养不良、代谢和线粒体肌病。
骨髓活检显示骨髓细胞纤维化改变,但没有形态学和免疫组化特征的恶性肿瘤,且没有发现噬血细胞现象,不太支持HLH的诊断(可能性HScore 70%)。
临时诊断为特发性炎症性肌病,予以静脉注射甲基强的松龙免疫抑制治疗。
出乎意料的是,在首次类固醇治疗前,30%的骨髓细胞出现了异常核型: −43–45,XX,–5,–10,–15,add(15)(p10), −22, + mar1, + mar2, + mar3[cp8]/46,XX[18],意味着可能是浸润性肿瘤性疾病。
首次活检后10天,重复骨髓采样,以确定恶性细胞表型,仍观察到相同特征。
患者开始类固醇治疗,但症状无改善;随着患者骨髓抑制的进展(Hb 80 g/L, 中性粒细胞 0·5 × 109/L,血小板 50 × 109/L),我们考虑这是一个非淋巴髓系恶性肿瘤。
因此,在第4周,我们第三次采取骨髓样本。环钻活检样本显示坏死、高级别肿瘤几乎完全取代了骨髓。

开始对患者进行化疗(环磷酰胺、阿霉素、长春新碱和泼尼松[CHOP]),患者症状迅速改善。三个周期后,患者PET检查时,FDG信号正常化,达到形态学和细胞遗传学缓解。鉴于患者的非典型表现,以及类固醇不敏感的疾病,我们打算进行同种异体移植,但不幸的是,患者的疾病复发,并且再次化疗治疗无效,最终患者死亡。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#Lancet#
22
这个盘点不错!
36
谢谢谢谢分享
0