前言
根据2014版欧洲低钠血症指南,以血清钠<135mmol/L为低钠血症,常伴有血浆渗透压的下降,严重者可引起低钠性脑病,早期表现为头痛、躁动、抽搐,继而表情淡漠、昏睡,甚至发生昏迷、呼吸停止和死亡。常见原因有:1.摄入不足,患者饮食过于清淡,盐分摄入不足,出现低钠血症,患者常出现乏力、纳差等表现。2.消化系统疾病或其它系统丢失过多,如长期慢性腹泻、呕吐、大量出汗等原因。3.抗利尿激素分泌不当综合征(SIADH),如严重的脑部感染或肿瘤,会引起抗利尿激素不恰当分泌增多,引起低钠血症。4.脑性耗盐综合征,由于中枢神经系统、头部外伤以及手术原因,使利钠因子释放过多引起低钠血症。和低钾血症比起来,临床上低钠血症看似没有那么值得重视,但处理难度更大,如果简单地补充钠盐会导致错误的治疗甚至危及患者生命。
案例经过
患者,男,73岁。2022-4-21因“食欲下降伴呕吐乏力”于我院中西医结合内科就诊。2022-05-06因“四肢乏力、言语含糊伴四肢抽搐”于我院急诊科就诊,后转入神经内科住院治疗,后分别于05-16、05-23、05-30、06-07于我院神经内科四次住院。患者自2022-04-01起无明显诱因出现食欲下降,伴呕吐、乏力。后加重出现走路缓慢、笨拙、摇晃、双手姿势不协调,同时出现言语含糊不清、双下肢阵发性抽搐。住院期间反复低血钠,余未见明显异常。
案例分析
01
临床案例分析
2022-05-06于我院神经内科住院治疗,主诉:四肢乏力、言语含糊伴四肢抽搐。现病史:外院肝肿瘤术后(靶向、免疫、介入治疗后),7+天前开始出现记忆力减退, 2+天前突发四肢抖动,表现为“走路缓慢、笨拙、摇晃”,伴言语模糊不清及口渴,最终诊断为自身免疫性脑炎。本次(6-07)入院神经内科诊断为自身免疫性脑炎(DPPX抗体阳性)行利妥昔单抗输注。体格检查:BP:101/64mmHg,神清,腹部可见约20cm手术后瘢痕,右上腹压痛,心肺查体未见明显异常体征。计算力、记忆力减弱。
就诊诊断:1.自体免疫性脑炎(DPPX抗体阳性) 2.慢性非萎缩性糜烂性胃炎 3.肝癌术后 4.腹腔积液 5.肝硬化 6.门脉高压 7.脾大 8.胸腔积液 9.心律失常 心房颤动 一度房室传导阻滞 QT间期延长 10.左肾囊肿 11.糖耐量异常 12.电解质紊乱(低钠低氯血症)。
02
检验案例分析
表1 患者电解质结果

该患者低钠低氯结果(见上表1)引起了检验人员的注意,查阅患者历史结果,发现该患者自4-21(我院第一次门诊就诊)起一直反复低钠低氯血症,为什么反复低钠?低钠的原因是什么?带着疑问继续查阅历史结果及病史资料,病史显示:本次入院因诊断自身免疫性脑炎(DPPX阳性)行第四次利妥昔单抗输注,患者为肝癌术后,于外院已行6次PD1免疫治疗,自6月8日起长期医嘱:浓氯化钠注射液(10ml 1q)。为何长期补钠无效?钠消失去哪儿了?患者近期的血钠水平变化见图1。

图1 患者近期血清钠水平变化图
钠去哪儿了?是呕吐丢失过多还是肾性失钠?带着这样的疑问,继续寻找原因,临床为患者申请了24小时尿电解质检查,患者24小时尿电解质结果如下:
表2 患者24小时尿电解质结果
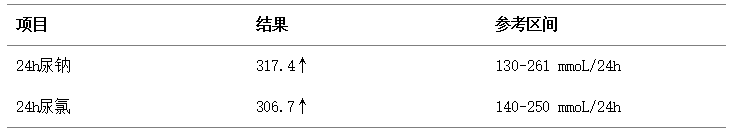
表2结果表明患者确实发生了肾性失钠,肾性失钠的原因有:(1)使用利尿剂 ;(2)肾上腺皮质功能不全;(3)糖皮质激素缺乏等,该患者未使用利尿剂。那肾性失钠的原因又是什么呢?
继续查阅患者的检查结果,发现患者前期有肾上腺皮质激素相关检查(表3)。
表3 患者肾上腺皮质相关检查结果
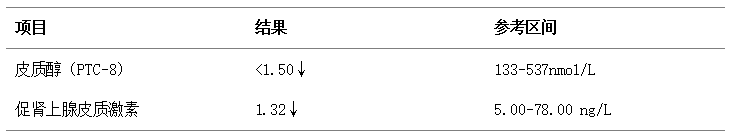
表3的结果显示,患者皮质醇和促肾上腺皮质激素(ACTH)均极低,肾性失钠的原因原来是肾上腺皮质功能减退引起,而患者肾上腺皮质功减退的原因是垂体ACTH分泌减少。
经过如上的病史和检验结果深入分析,考虑到临床还未明确低血钠的真实原因,我们为临床发出了检验分析意见报告:患者长期低钠血症,尿钠水平升高,患者PTC和ACTH水平极低,患者有长期使用抗PD-1的病史,可能存在抗PD-1使用引起的免疫性脑炎,ACTH分泌不足引起的继发性肾上腺皮质功能减退导致肾性失钠过多引起低钠血症,请结合临床判断。
报告发出后,临床接受我们的意见,马上为患者加开长期医嘱:注射用甲泼尼龙琥珀酸钠。6-17复查血钠升高,6-18请内分泌科会诊示:患者存在肾上腺皮质功能不全。建议:?继续使用甲强龙,根据贵科疾病需要调整剂量,待贵科拟停用甲强龙前可联系我科评估糖皮质激素的补充方案。复查钠进一步升高,6-21血钠恢复正常后患者恶心呕吐症状消失,患者于6-22出院,出院带药医嘱强的松片(5mg×100片)5mg q.d口服。患者从6月16日外源补充糖皮质激素后血钠水平变化如下图2。

图2 患者外源补充糖皮质激素后血钠水平变化
在后续追踪患者的过程中,从6月16日的医嘱中发现,患者仅外源补充糖皮质激素,而未外源输入钠,血钠出现了水平升高。再次表明患者低钠血症不是来源减少,而是丢失过多,阻止钠的丢失血钠就上升。更为神奇是低血钠恢复后,患者呕吐症状消失,原来呕吐不是失钠的原因,而是低血钠引起颅内压升高引起的症状,低血钠是引起呕吐的原因,低血钠纠正后,呕吐症状消失。
知识拓展
继发性肾上腺皮质功能减退发病机制来源于CRH、ACTH分泌不足,常见的病因为垂体瘤、垂体炎、垂体感染等导致垂体的损伤[1]。此外,对于长期大剂量使用糖皮质激素的患者,由于外源性糖皮质激素可以负反馈抑制下丘脑垂体分泌ACTH,突然停药后会产生急性肾上腺皮质功能不全的表现[2]。在查看该患者所有就诊病历及历史结果并查阅相关文献后,推测该患者可能是PD-1免疫治疗所致免疫性垂体炎继发肾上腺皮质功能减退。患者已行PD-1免疫治疗6个疗程,已有大量文献明确指出抗PD-1单抗药物对包括内分泌系统等全身多器官系统均会产生损伤引起内分泌相关不良反应,如甲减、甲亢、垂体炎及肾上腺功能紊乱、肺炎、肾炎、肝炎、肠炎、肌炎、自身免疫性心肌炎、胰腺炎等[3-4]。
随着免疫检查点抑制剂的广泛应用,其导致的免疫相关不良事件(irAEs)也越来越受到重视,其中内分泌相关不良事件(如甲状腺功能障碍、垂体炎、肾上腺功能不全等)起病时表现隐匿,不易被发现,导致治疗延误,往往带来严重不良后果甚至危及患者生命。一项回顾性研究报道,PD1引起的垂体炎最常见的症状是头痛和疲劳[5]。其他罕见症状包括神经精神症状(意识模糊、幻觉、记忆力减退和情绪波动)、视觉障碍、失眠、厌食、恶心、腹泻、畏寒、寒战、勃起功能障碍和性欲减退等。由于上述症状都不具典型性,所以临床上往往会被误认为与原发病或者其他疾病相关而出现漏误诊。因此,在开始免疫检查点抑制剂(ICIs)治疗前,进行TSH、FT3、FT4、ACTH、皮质醇、IGF-1、电解质和葡萄糖等基线水平的评估是必要的。
病例总结
该患者1+月已出现电解质紊乱(低钠低氯),后于我院几次就诊均提示有低钠血症,都采用补充高浓度氯化钠治疗方式,但低钠未纠正。本例患者在使用PD-1单抗治疗后出现乏力、纳差症状,但在出现症状的两个月里,多次医院就诊却未能确诊,诊断难点在于肾上腺皮质功能不全(AI)患者症状缺乏特异性,其引起的低钠血症因临床症状轻重不一,鉴别诊断复杂,可能延误治疗。文献提示110~125mmol/L时,患者症状明显且严重,病死率大大增加,因此,及时准确诊断和合理治疗非常重要。同时通过对持续性不明原因恶心、疲劳、低血压患者常规筛查血皮质醇和ACTH很重要,提高对AI的诊断。另一方面,规范低钠血症诊断思路也有助于AI的诊断。对于免疫检查点抑制剂(ICIs)治疗患者,在治疗前、治疗期间及治疗后均应密切监测垂体激素水平,以便能早期诊断、早期治疗。此病例同时也提醒我们检验人:若检验人员能更早关注该患者持续低钠,用心发现,认真分析,有效与临床进行沟通,进一步完善相关检查,就能更早诊断。作为检验人,努力提升,向临床、影像、病理等学习,综合判断分析数字背后真正的意义,更能体现检验人的价值,让患者受益。
专家点评
李贵星教授,四川大学华西医院实验医学科
本案例反复低钠,检验人并不是简单的发出报告,而是关注到为何会出现反复低钠,一步一步的抽丝剥茧,积极的查阅资料发现患者有PD-1抑制剂的用药史,进一步了解该药物的作用机理、不良反应等,结合患者的病史、临床表现及实验结果,发现患者可能是因为用药引起的免疫性脑炎,ACTH分泌不足引起的继发性肾上腺皮质功能减退导致肾性失钠过多引起低钠血症,看似一个单一的指标,却有着重要的意义,但离开疾病就毫无意义,作为检验人我们不只是发报告,而是应该与临床积极沟通交流,站在检验的角度用临床思维去探寻数字背后的真相。
【参考文献】
[1]林果为,王吉耀,葛均波,等.实用内科学[M].15版.北京:人民卫生出版社,2018:2205-2219.
[2]陈莉群,徐明智.免疫检查点抑制剂相关内分泌不良反应的研究进展[J].中国肿瘤临床,2020,47(17):906-911.
[3]曹灵,李晓牧.免疫检查点抑制剂相关内分泌不良事件[J].中国临床医学,2020,27(6):931-937.
[4]中华医学会内分泌学分会免疫内分泌学组.免疫检查点抑制剂引起的内分泌系统免疫相关不良反应专家共识(2020)[J].中华内分泌代谢杂志,2021,37(1):1-16.
[5]喻敏成,胡博,付佩尧,羊樟福,汤卫国,孙海香,徐泱.抗PD-1/PD-L1抗体临床治疗不良反应研究进展[J].中国临床医学,2018,25(04):625-631.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言