Eur Heart J:抗凝药物并不能阻止血栓栓塞和出血发生
2015-05-11 张旭栋译 MedSci原创
美国伯林顿Lahey Hospital and Medical Center中的David T. Martin等人研究了房性心动过速检测对于开始和中止使用抗凝药物对于预后是否有影响,主要终点事件为血栓栓塞和出血发生,其研究成果发表在4月份European heart journal期刊上。 目的: 房性心动过速(AT)(通过植入装置检测到房颤或房扑)与卒中有一定的相关性。研究假设,基于AT监测
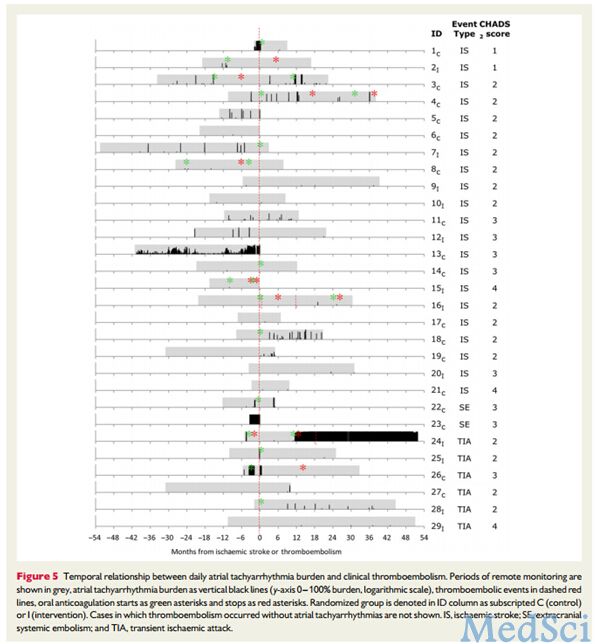
美国伯林顿Lahey Hospital and Medical Center中的David T. Martin等人研究了房性心动过速检测对于开始和中止使用抗凝药物对于预后是否有影响,主要终点事件为血栓栓塞和出血发生,其研究成果发表在4月份European heart journal期刊上。
目的:
房性心动过速(AT)(通过植入装置检测到房颤或房扑)与卒中有一定的相关性。研究假设,基于AT监测的抗凝治疗能够减少患者卒中和出血率。
方法和结果:
研究随机选取2718例双室双房使用抗凝药物患者,将其分成基于远程心律监测确定开始和停止抗凝药物组,与基于标准临床基准确定开始和停止抗凝药物组。主要分析比较了两组中风,全身性栓塞,大出血复合终点事件。进行了为期2年的随访后,因尚未找到两组组间的差异而停止临床试验。945例患者(34.8%)发展为AT,其中264例符合抗凝药物使用标准。通过心房电图证实房颤占了91%;中位时间为3天和54天后分别开始使用抗凝药物组(P <0.001)。两组主要事件(2.4比2.3,每100病人年)没有差异(95%CI 0.75-1.51; P = 0.732 )。大出血事件在1.6比1.2每100病人年后发生(HR 1.39; 95%CI 0.89-2.17; P = 0.145)。AT患者中,血栓栓塞率分别为1.0比1.6,每100病人年(相对危险度-35.3%; 95%CI -70.8至35.3%,P = 0.251)。虽然AT负荷与血栓有关,并没有证据显示AT和中风有关联。
结局:
植入除颤器患者,早期基于远程AT检测开始使用和中断抗凝药物并没有阻止血栓栓塞和出血发生。
原文出处:
Martin DT, Bersohn MM, Waldo AL, Wathen MS, Choucair WK, Lip GY, Ip J, Holcomb R, Akar JG, Halperin JL. Randomized trial of atrial arrhythmia monitoring to guide anticoagulation in patients with implanted defibrillator and cardiac resynchronization devices. European heart journal. 2015.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#止血#
39
#ART#
29
#HEART#
20