Clin Orthop Relat Res:全膝感染二期翻修失败后应**膝关节融合术
2014-11-12 陈晓勇 丁香园
术后感染是人工全膝关节置换的严重并发症,它不仅会导致患者出现其他的严重并发症,还会产生严重的经济负担。大多数临床报道认为,初次全膝关节置换术后感染的发病率不到1%,但也有研究发现其发病率从0.5%-3%不等。目前全膝关节置换术后感染病例最好的选择就是进行二期翻修,其成功率可以达到90%。 最近有部分研究认为,膝关节二期翻修的成功率并非都如此理想。Mahmud等对连续253例二期翻修的感染
术后感染是人工全膝关节置换的严重并发症,它不仅会导致患者出现其他的严重并发症,还会产生严重的经济负担。大多数临床报道认为,初次全膝关节置换术后感染的发病率不到1%,但也有研究发现其发病率从0.5%-3%不等。目前全膝关节置换术后感染病例最好的选择就是进行二期翻修,其成功率可以达到90%。
最近有部分研究认为,膝关节二期翻修的成功率并非都如此理想。Mahmud等对连续253例二期翻修的感染病例进行了报道,结果发现其术后5年和10年感染治疗的成功率分别为85%和78%。同时随着耐药菌和患者合并症的增多,也会使二期翻修的成功率受到影响。
Miittal等报道,耐甲氧西林的金葡菌和耐甲氧西林的表皮葡萄球菌的再感染率为24%。因此,确实存在相当一部分患者在接受膝关节二期翻修手术后仍然会出现感染复发的情况。
人工全膝关节置换术感染复发后的治疗方法包括再次进行分期翻修、保留假体并给予抗生素抑菌、膝关节融合术和截肢术。虽然再次分期翻修可以同时保留关节和肢体,但也有可能导致并发症同时增加患者的经济负担,即使分期翻修的手术成功控制了感染,术后患者仍有可能出现疼痛、僵硬、功能障碍等症状。因此,全膝关节二期翻修失败后最佳的治疗方法仍存在一定争议。
来自费城宾夕法尼亚大学骨科的Chia H. Wu MD, MBA对全膝关节二期翻修失败后治疗的文献进行了系统性回顾,以期通过决策研究找到一种最佳的治疗方法来让这类患者获得最好的生活质量。
作者对再次二期翻修手术、长期抑菌治疗、关节融合术和截肢术治疗人工全膝关节置换术后感染的文献进行了系统性回顾,通过TreeAgePro 2012软件进行了决策分析,来确定每种治疗方法的效用值,并通过敏感度分析来确定不同治疗方法获得成功时的界值。
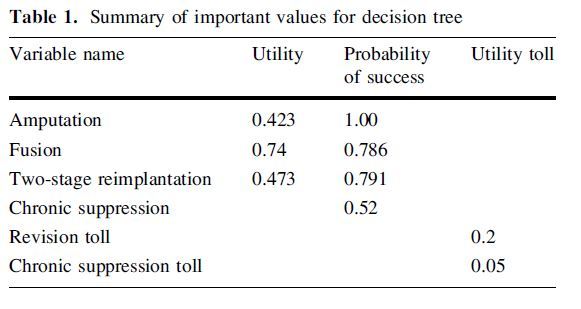
再次二期翻修、膝关节融合和膝关节以上截肢术获得的成功预期的效用值为0.47、0.74和0.42(表1),再次二期翻修手术的成功率为79.1%(33.3%-100%),同时膝关节以上截肢术和膝关节融合术的失败率最低。但值得注意的是,文献中膝关节融合术获得的成功的效用值要高于再次二期翻修。
因为效用值主要是基于包括精神状态、整体健康状况在内的SF-12、SF-36和EQ-D5等患者自评量表,而不是仅限于关节功能本身,因此,膝关节融合后无痛患者的效用值要明显高于那些仍伴有持续疼痛、僵硬或功能受限的再次二期翻修的患者。
表1 决策树的重要数值

作者认为,根据现有的文献进行的决策分析,当人工全膝关节感染二期翻修失败后,应重点考虑选择膝关节融合术。尤其适合具有足够的骨量,或选择再次二期翻修可能因为耐药菌、患者身体情况和软组织条件欠佳而成功可能性较低的病例。
原始出处
Wu CH1, Gray CF, Lee GC.Arthrodesis Should Be Strongly Considered After Failed Two-stage Reimplantation TKA.Clin Orthop Relat Res. 2014 Nov
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#融合#
21
#融合术#
36