超全整理:痛风患者安全用药指南!
2023-06-25 网络 网络 发表于上海
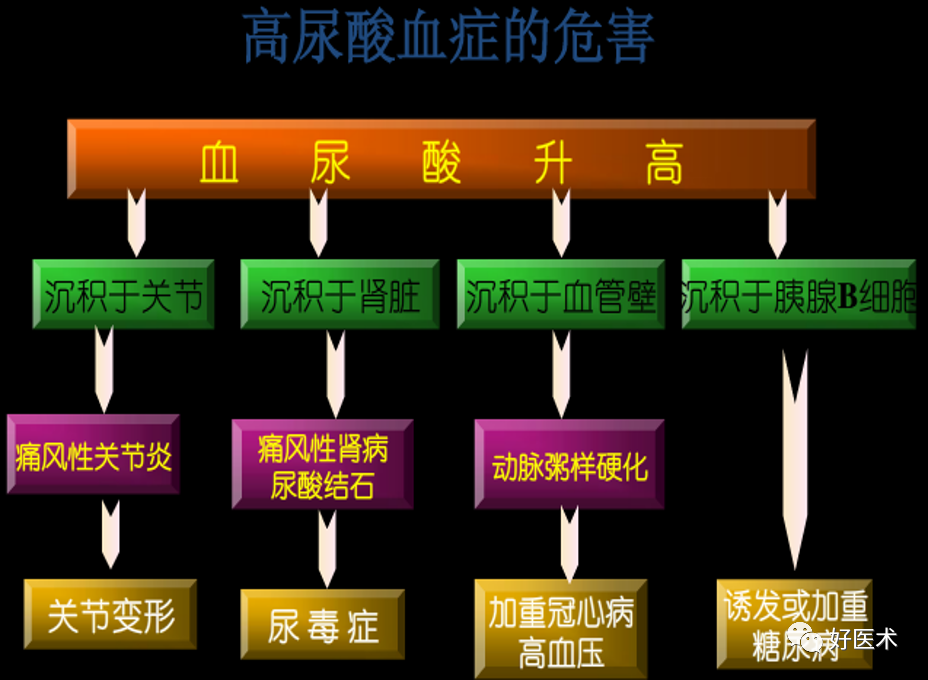
痛风是长期嘌呤代谢紊乱,及(或)尿酸排泄减少所引起的一组特异性、代谢性疾病,以尿酸钠晶体在关节及其周围组织沉积为特征的关节炎。
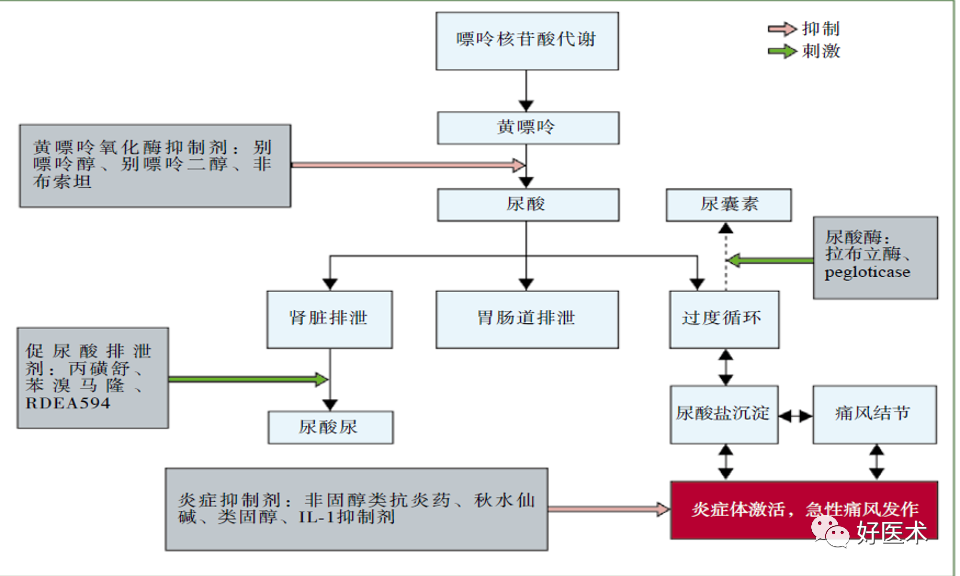
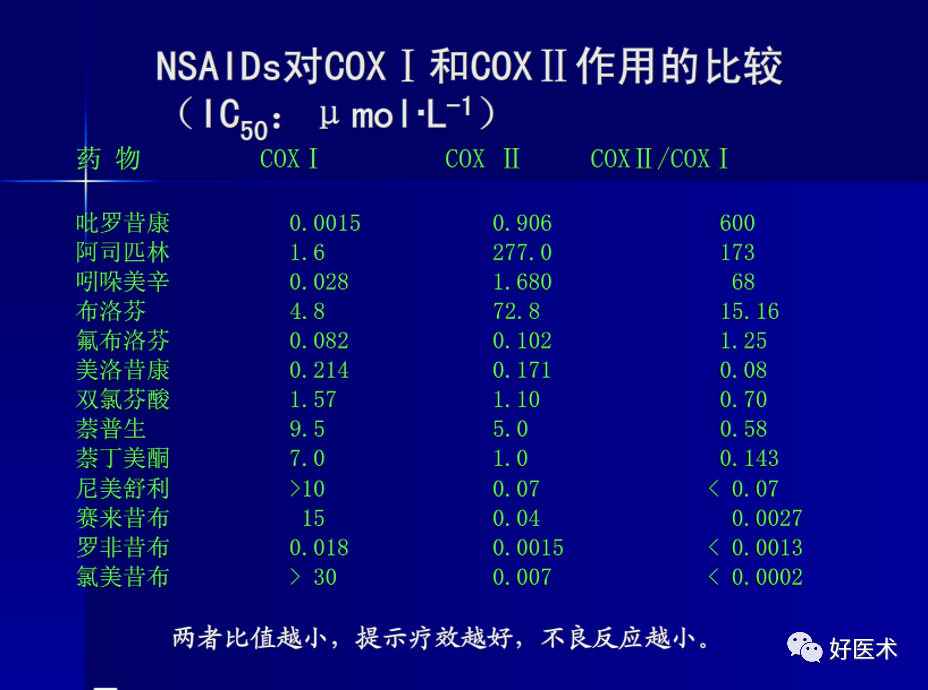
男性超过:420umol/L(7.0mg/dl) 女性超过:357umol/L(6.0mg/dl) 高尿酸血症—生化类型 痛风—临床疾病 非甾体抗炎药(NSAIDs) 秋水仙碱 糖皮质激素 IL-1 抑制剂 胃肠道不良反应降低了50%,而临床疗效不亚于非选择性NSAIDs。 患者对这类药物耐受性好,而且安全性高、预期疗效强。 痛风症状可在6-12小时内减轻, 24-48小时内控制。如在痛风最初几小时内使用秋水仙碱有效率约为90%, 12-24小时内使用有效率约为75%,如超过24小时效果就无法预测。 疗效/毒性比较狭窄,80%有腹泻,还有肝肾毒性。 静脉应用有致命毒性,如骨髓抑制、肾衰、肝坏死、癫痫、死亡等。 一般NSAIDs足以控制症状。 间歇期不能纠正高尿酸血症,不能阻止关节炎隐性发展。 所以,目前已主张不作为首选。 皮质类固醇 干扰素 IL-4,IL-10,IL-13,转化生长因子-P和IL-6等 环氧合酶抑制剂 由美国Amgen 公司研制开发,于2001 年11 月在美国上市。 属于非糖基化的IL-1β 受体拮抗剂。 与天然的人IL-1β 受体拮抗剂的结构相比阿那白滞素的N-末端多出一个蛋氨酸,可与IL-1β 受体竞争性结合,阻断IL-1β 信号传递,降低炎症反应的发生和疼痛。 用于使用别嘌醇治疗后痛风复发的患者。 抑制尿酸生成药 促尿酸排泄药 新型降尿酸药 碱性药物 降尿酸药物均应在急性发作平息至少2周后,从小剂量开始,逐渐加量。 根据降尿酸的目标水平在数月内调整至最小有效剂量并长期甚至终身维持。 单一药物疗效不好、血尿酸明显升高、痛风石大量形成时可合用2类降尿酸。 在开始使用降尿酸药物同时,服用低剂量秋水仙碱或NSAIDs至少1个月,以起到预防急性关节炎复发的作用。 胃肠道症状、皮疹、药物热、肝酶升高、骨髓抑制等,应予监测。大约5%患者不能耐受。 偶有严重的超敏反应综合征,表现为高热、嗜酸细胞增高,毒性上皮坏死及剥脱性皮炎、进行性肝肾功能衰竭,甚至死亡。 肾功能不全会增加不良反应风险。应根据肾小球滤过率减量使用。部分患者在长期用药后产生耐药性,使疗效降低。 非布司他 非布司他是一种新的非嘌呤类选择性黄嘌呤氧化酶抑制剂,可通过抑制尿酸的生成而降低尿酸。目前,被广泛应用于临床降尿酸治疗。 适用于痛风患者高尿酸血症的长期治疗。不推荐用于无临床症状的高尿酸血症。 口服给药:推荐非布司他片的起始剂量为 40 mg,每日一次。如果 2 周后,血尿酸水平仍不低于 6 mg/dL(约 360 µmol/L),建议剂量增至 80 mg,每日一次。给药时,无需考虑食物和抗酸剂的影响。 非布司他注意事项: 非布司他对XO的抑制作用可能会升高通过此酶代谢的药物如硫唑嘌呤、巯嘌呤、茶碱的血药浓度,从而产生毒性,所以禁用于正在使用这三种药物的患者。 需要提醒大家的是,非布司他可以控制痛风但不能治愈痛风。痛风患者降尿酸治疗是一个长期的过程,血尿酸降至达标后不能随意停药,需根据尿酸水平遵医嘱减量或停药。 擅自停用降尿酸药物易导致血尿酸恢复至治疗前水平,不仅可再次引起痛风发作,且血尿酸长期不达标还会带来肾脏和心脑血管受损的风险。 药物治疗是治疗痛风的重要措施,但生活方式的改变也必不可少。 生活方式的改变包括:减少高嘌呤食物的摄入,心肾功能正常者多饮水(最好每天2000毫升以上),同时戒烟, 禁啤酒和白酒。不得不喝酒的话,红酒可适量。还要控制体重。 口服秋水仙碱和小剂量NSAIDs 是预防痛风发作的一线药物。 在开始降尿酸药物治疗时,首选秋水仙碱0.5 mg,1 次/d 或2 次/d, 或者服用小剂量萘普生250 mg,2 次/d,并合用质子泵抑制剂。 上述药物无效时,可以采用小剂量糖皮质激素,泼尼松≤10 mg/d。对于有痛风活动征象者,用药持续6 个月。






本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







有帮助,努力应用于临床中。
36