化脓性脑膜炎
1.临床概述
化脓性脑膜炎是常见的中枢神经系统化脓菌感染性疾病,主要表现为发热、头痛、惊厥和颅内压增高等。
2.CT表现
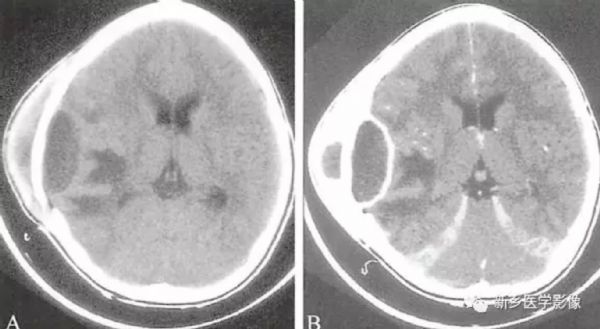
平扫可见基底池和脑沟的正常形态消失,呈等密度改变,这是由于炎性渗出物填充脑池和脑沟所致;增强扫描可见脑膜强化;本病可并发脑积水,CT表现为脑室扩大;本病可并发硬膜下积液,CT表现为脑外新月形低密度区;本病并发脑静脉窦血栓时,增强扫描可见典型空三角征,此征象由强化的血流和血管壁与不增强的血栓共同组成;可并发出血性脑静脉梗死、脑炎或脑脓肿。
3.鉴别诊断
①脑膜转移:脑膜转移灶可沿脑膜呈侵润性生长,并可在局部形成肿块,还可同时伴发脑内转移,病灶分布不连续。
②结核性脑膜炎:多数呈亚急性起病,常有结核接触史,分布以基底池为明显,并可见多发粟粒状结节灶。
4.化脓性脑膜炎患者行脑脊液检查时可见脑脊液外观浑浊,白细胞增多,以中性粒细胞为主,细胞涂片或培养可找到病原菌。
结核性脑膜炎
1.临床概述
结核性脑膜炎是颅内结核的最主要表现形式,主要表现为发热、头痛、颅内压增高、局灶性神经功能障碍等症状和体征,病理主要为脑膜增厚和肉芽组织增生。
2.CT表现
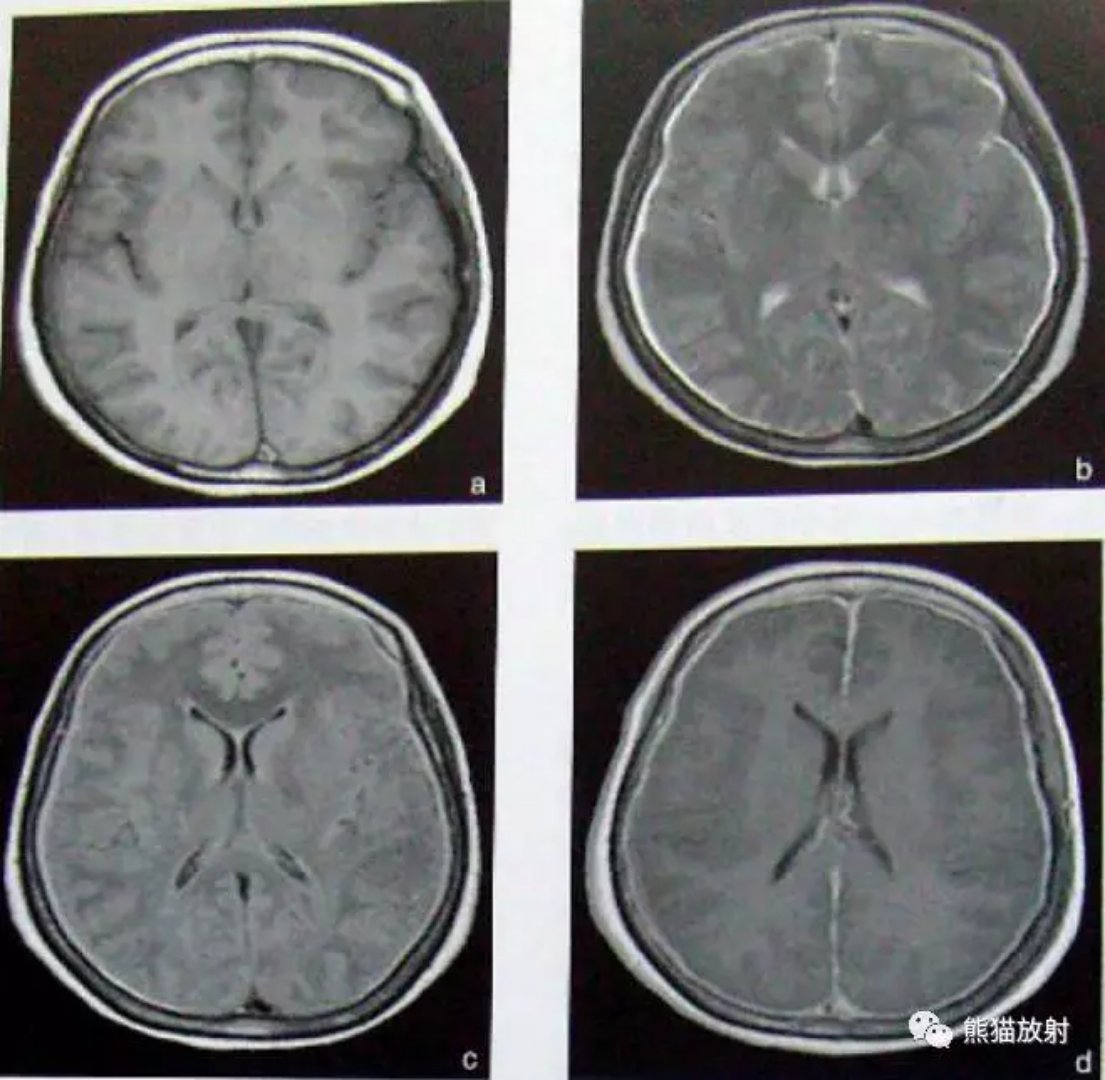
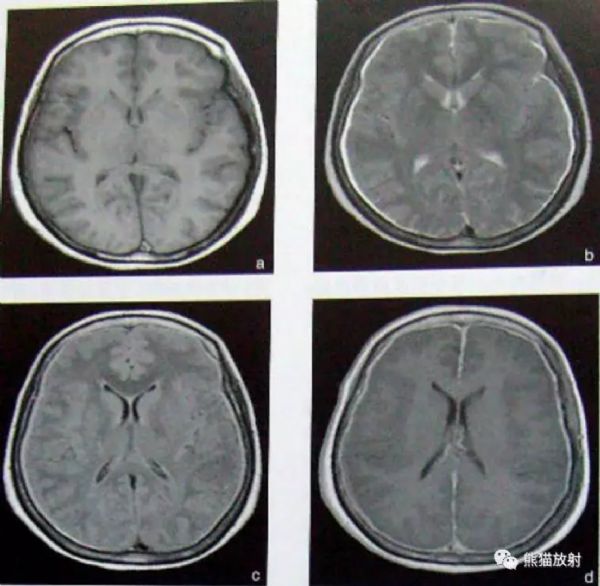
CT平扫可见脑基底池和外侧裂池密度增高,增强可见脑膜强化;脑实质内多个粟粒状结节灶,呈等密度,增强扫描可见病灶强化;本病常见爆米花样营养不良性钙化,多位于基底池周围;间接征象包括脑积水、脑萎缩和脑梗死等改变
3.鉴别诊断
①脑膜转移:脑膜转移灶可沿脑膜呈侵润性生长,并可在局部形成肿块,还可同时伴有脑内转移,病灶分布不连续。
②化脓性脑膜炎:多急性起病,常见脑积水和硬膜下积液改变。
4.结核性脑膜炎患者行脑脊液检查示细胞数多小于500个,以淋巴细胞为主,糖含量减少,蛋白含量升高,涂片抗酸染色可找到结核分枝杆菌。
病毒性脑炎
1.临床概述
本病临床表现为头痛、发热、智力减退、癫痫等症状,严重者可昏迷甚至死亡。
2.CT表现
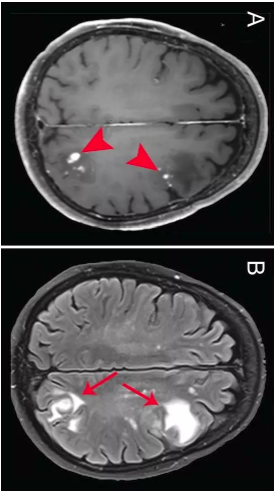
病毒性脑炎早期(在发病3-5天),CT表现可正常,随病情进展,CT多表现为颞叶境界不清的低密度病变;CT增强可见境界不清的斑片状或脑回状强化;病变严重者CT可见脑实质内不规则高密度出血灶;本病后遗症改变包括脑软化、脑萎缩和营养不良性钙化等
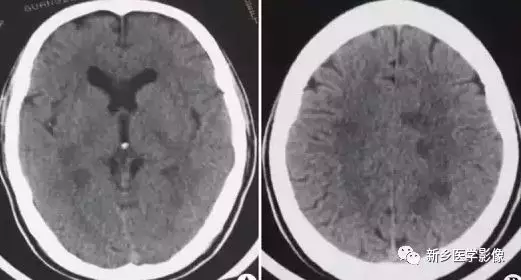
3.鉴别诊断
①脑梗死:发生脑梗死时,其异常血管分布区与病变血管的血供区一致,增强扫描梗死区域可见轻度脑回样强化。
②脑肿瘤:病灶占位效应明显,增强后多呈环状或实性强化。
脑脓肿
1.临床概述
急性感染症状:头痛、发热、寒战、乏力、嗜睡等;颅内压增高症状:头痛、呕吐、视盘水肿;伴有不同程度的精神和意识障碍,并局限性癫痫发作;脑疝:可发生小脑幕切迹疝及枕骨大孔疝;可并发急性化脓性脑室炎或脑膜炎。
2.CT表现
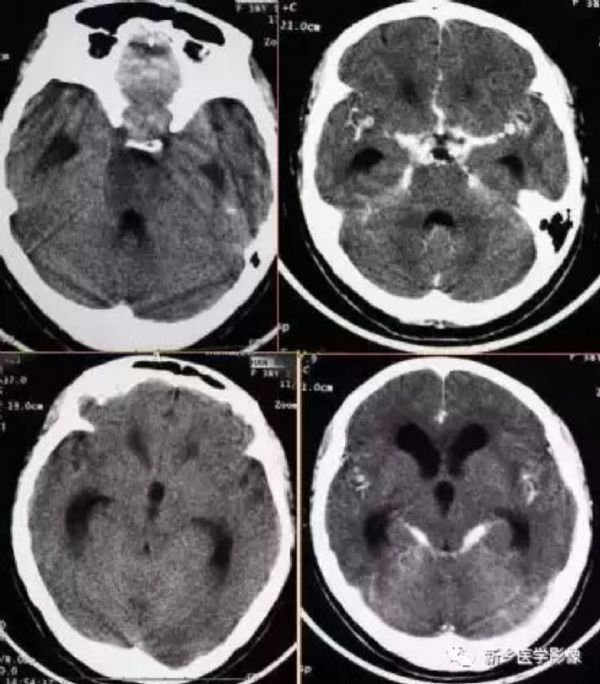
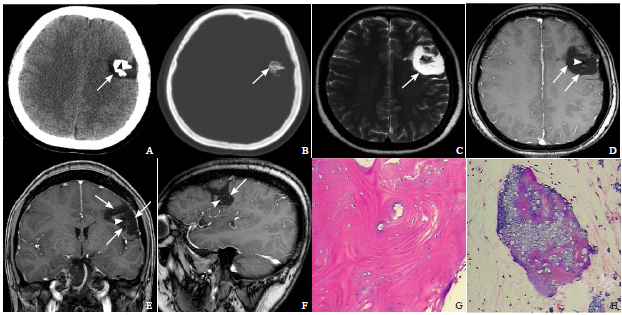
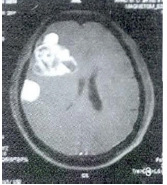
CT平扫显示不规则的低密度区,边界欠清;增强扫描显示脓肿壁呈厚壁环形强化,边缘光整,中央不强化,病灶周围可见明显脑水肿。
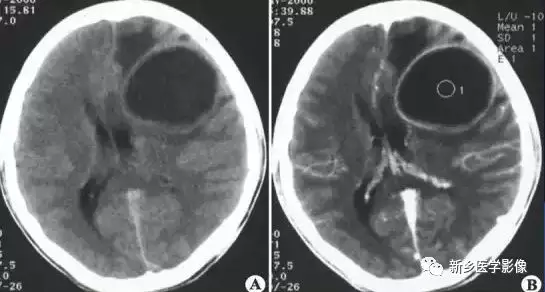
3.鉴别诊断
①慢性脑内血肿:病变可环形强化,壁可厚可薄,呈低密度或等密度,有近期急性脑出血病史。
②胶质母细胞瘤:可呈环形强化,壁形态不规则,可见壁结节。
③脑转移瘤多有原发肿瘤病史,脑内病变常多发,小病灶即可见明显的脑水肿。
4.在脑脓肿鉴别诊断方面,应用DWI有助于脑脓肿和脑内环形强化肿瘤鉴别,脑脓肿脓液中含大量蛋白,脓液黏稠,水分子的弥散受限,DWI高信号,ADC降低。肿瘤坏死及囊性肿瘤内水分增多,弥散增加,DWI低信号,ADC值升高。
5.病因包括耳源性、血源性及其他等。直接蔓延的病灶多为单发,幕上颞叶多见,血行感染的病灶好发于皮质和皮髓质交界区,常多发;病理可分为脑炎期、化脓期和脓肿壁形成期,吧、脓肿壁内层为肉芽组织和巨噬细胞,中层为胶原纤维,外层为胶质增生。
脑结核瘤
1.临床概述
脑结核瘤为结核分枝杆菌在脑部引起的慢性肉芽肿;本病起病隐袭,可表现为结核中毒症状,如低热、乏力盗汗等;本病一般以癫痫发作、精神障碍、颅内压增高为主要表现;可发生于任何年龄,成人幕上多见,可出现头痛、癫痫、偏瘫、失语等;儿童幕下多见,可出现颅内压增高和小脑共济失调等。
2.CT表现
①成熟前期:CT平扫显示呈低密度区,无强化。
②成熟期:CT表现为圆形或类圆形等密度或稍高密度病灶,边界不清,周围有水肿,增强后病灶呈结节样强化。
③干酪样坏死期:CT平扫呈稍高密度或等密度区,少数可有钙化,增强后呈环形强化,表现典型者环形病灶内可见点状高密度影,形成靶征。
3.鉴别诊断
①脑囊虫病:典型脑囊虫为多发环形病灶,内部可见点状头节,CT显示多发点状小钙化灶,增强扫描示病灶可呈环状强化,或仅见病灶内的头节强化无脑膜强化。
②脑转移瘤:多位于皮髓质交界区,水肿显著,增强后可呈环形强化,多有原发肿瘤病史。
4.脑结核瘤可单发或多发,脑深部及幕下多见,病灶尤其好发于脑基底池;对于颅内病变影像呈环形增强的病例,应考虑到转移瘤、囊虫病、脑脓肿、脑结核瘤等,需仔细分析鉴别。
5.本病病理可分为三期:
①成熟前期:结核性肉芽肿尚未形成,有水肿出现出现
②成熟期:结核性肉芽肿形成
③干酪性坏死期:肉芽肿中心为干酪样坏死灶,中层为肉芽肿、炎性细胞浸润,胶质增生,最外层无血管的纤维包膜。
脑囊虫病
1.临床概述
本病是由链状带绦虫的幼虫(囊尾蚴)寄生于人体导致的,临床表现包括癫痫、颅内压增高、脑膜刺激征和精神障碍。
2.脑实质型
①急性脑炎期:CT平扫可见散在的低密度区,主要位于脑白质,增强扫描示无强化。
②囊泡期:CT平扫呈脑实质多发圆形和卵圆形小囊状低密度影,大小不等,呈弥漫分布,其内可见囊虫头节。增强扫描可见囊泡不强化,头节强化。
③胶样囊泡期:此期由于囊泡内为胶样物,CT平扫可见囊崇高接近等密度或稍高密度,增强扫描可见囊虫环形强化,此期常伴有明显的水肿和占位效应。
④结节期:CT平扫仍可显示低密度囊虫,但是有时仅见钙化的头节,增强扫描囊虫呈结节状或环形强化,可伴有较明显的脑积水征象。
⑤慢性钙化期:囊虫死亡、机化,并出现钙化,CT平扫可见两侧大脑半球多发点状高密度影。
3.脑膜型
囊虫主要位于蛛网膜下腔,CT平扫不能直接显示囊虫病灶,CT平扫可见脑室对称性扩大,蛛网膜下隙局限性扩大,增强扫描可见脑膜强化,偶见囊虫壁轻度强化。
4.脑室型
囊虫寄生于脑室系统内,以第四脑室最常见,由于囊虫的壁很薄,囊液很接近脑脊液的密度,增强扫描可见囊壁无强化,间接征象有脑室局部不对称扩大、脉络丛被推移、阻塞性脑积水等。
5.大囊型
病灶为大囊状,通常为一至数厘米,境界清楚,可单发或多发,病灶可位于脑室、脑实质或脑沟内,增强扫描多无囊壁强化。
6.鉴别诊断
①脑转移瘤:多位环形强化,实质成分多,瘤周水肿明显,以中老年人多见,有原发肿瘤史。
②脑结核瘤:一般为小结节状病灶,好发脑底部,且无囊虫头节特征。
硬膜外脓肿
1.临床概述
硬膜外脓肿常由邻近细菌感染直接蔓延、开颅手术或损伤引起局部颅骨骨髓炎所致,脓液局限于原发感染灶附近的硬脑膜间隙而形成脓肿。
2.CT表现
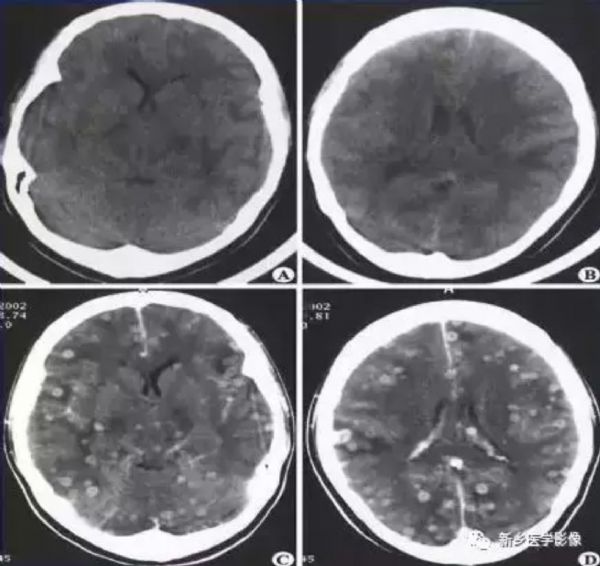
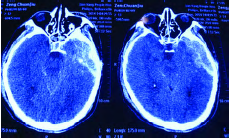
平扫表现为双侧颅骨内板下梭形低密度区,位于硬脑膜外间隙,并可跨越中线,因脓液含有蛋白高,密度较脑脊液高,增强扫描可见脓肿边缘明显强化,以内缘为著,脓肿压迫邻近颅板,造成颅板骨质改变。
3.鉴别诊断
①硬膜下脓肿:病变广泛,呈弧形,不跨越中线,可骑跨颅缝,可位于大脑半球凸面,也可位于半球间裂。
②硬膜外血肿:CT表现为硬膜外弧形高密度影,多有外伤史。
③硬膜外积液:多表现为脑脊液密度影,增强后边缘无强化。
4.病理可见硬膜外间隙大量脓液积聚,硬脑膜内表面可见炎性肉芽组织,镜下可见大量中性粒细胞和少量红细胞、细菌等
5.MRI:病变多位与硬脑膜外间隙,并可跨越中线。形态多为梭形,呈T1WI低信号,T2WI高信号,但因脓液中蛋白含量丰富,脓肿在各序列上的信号表现均较脑脊液高。
硬膜下脓肿
1.临床概述
本病常由邻近的感染病灶如中耳炎、鼻窦炎、颅骨骨髓炎等引起,脓液在硬膜下腔的大量积聚形成脓肿,临床表现有寒战高热、颈项强直、脑膜刺激征和颅内压增高等。
2.CT表现
平扫显示颅骨内板、脑外新月形低密度、等密度甚至较高密度区,病变范围较大;病变常为单侧,伴有邻近脑组织水肿,占位效应显著;增强扫描可见边界清楚、厚度均匀的细带状强化,当伴有静脉血栓形成和脑炎时,脓肿处的脑表面出现脑回状强化;本病位于大脑半球间裂的硬膜下脓肿多呈梭形。
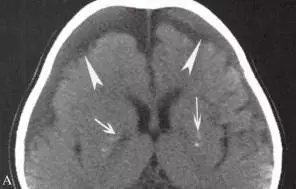
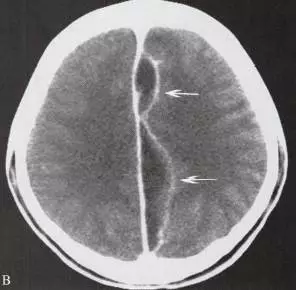
3.鉴别诊断
①硬膜外脓肿:表现为双侧颅骨内板下梭形低密度区,位于硬脑膜外间隙,并可跨越中线。
②硬膜下血肿:CT表现为硬膜下弧形高密度影,多有外伤史。
③硬膜下积液:多表现为脑脊液密度影,增强后边缘无强化。
4.病理可见硬膜下间隙脓液积聚、软脑膜表面肉芽组织形成,镜下可见大量中性粒细胞及少量红细胞、细菌等
小提示:本篇资讯需要登录阅读,点击跳转登录
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#感染性#
36
#颅内感染#
38
#CT表现#
38
有图有真相.学习了
75
学习一下谢谢分享
79