Front Immunol:HBV感染肝癌患者接受PD-1抑制剂联合治疗时HBV DNA和乙肝表面抗原水平与肿瘤疗效、肝功能和免疫学指标的相关性
2022-06-27 从医路漫漫 MedSci原创
肝癌的常见原因包括乙型肝炎病毒(HBV)和丙型肝炎病毒(HCV)感染、黄曲霉毒素污染、酗酒、肥胖、吸烟和2型糖尿病。肝癌的常见原因因地区而异。

背景:根据国际癌症研究机构(IARC)发布的全球癌症负担状况报告,预计到2018年,肝癌将成为全球第六大最常见的诊断癌症和第四大癌症相关死亡原因,每年约有840,000例新增病例和780,000例死亡。然而,超过一半的新增病例和死亡发生在中国。截至2017年,肝癌是中国第六大最常见的诊断癌症,也是第四大癌症原因。肝癌的常见原因包括乙型肝炎病毒(HBV)和丙型肝炎病毒(HCV)感染、黄曲霉毒素污染、酗酒、肥胖、吸烟和2型糖尿病。肝癌的常见原因因地区而异。在发达国家,HCV感染和酗酒对肝癌的贡献最大;在中国,主要的病因是慢性HBV感染,近85%的肝癌患者以前或现在有HBV感染。全世界肝癌患者的5年生存率约为18%,而中国仅为12.1% 。大多数肝癌总是在中晚期被发现,导致预后不良。目前,酪氨酸激酶抑制剂(TKIs)如索拉非尼和lenvatinib被推荐作为晚期肝癌的一线治疗药物。然而,根据现有的研究,索拉非尼给药的生存益处是有限的。免疫检查点抑制剂(ICIs),如PD-1和PD-L1,为肝癌患者的治疗提供了一种新的选择。一些ICIs,如nivolumab、pembrolizumab和camrelizumab,由于在临床试验中取得了有希望的结果,已被批准用于肝癌病例的单药治疗。虽然I/II期试验显示了良好的疗效和安全性,但III期试验不太有利。虽然一些患者对单一疗法有持久的反应,但受益仍然很低,客观反应率(ORR)在15%到20%之间。因此,已经开发了联合疗法来改善ORR。常用的联合疗法包括ICIs、靶向药物、放疗、化疗和介入疗法。在III期IMbrave150试验中使用的阿替唑单抗和贝伐单抗组合的疗效和安全性高于索拉非尼,结果表明12个月生存率更高(67.2%对5.4%。6 %)和中位无进展生存期(PFS) (6.8个月对4.3个月);然而,免疫相关不良事件的发生率相似。
虽然ICI治疗在肝癌中显示出比索拉非尼更好的疗效,但关于其在HBV相关肝癌患者中的安全性和疗效的报道很少,尤其是在那些高病毒载量的患者中。首先,这是由于与癌症复发和预后相关的HBV病毒载量。移植前HBV DNA > 105 IU/mL的患者在移植后经常出现HCC(肝细胞癌)复发。HBV DNA载量< 2000 IU/ mL的患者无复发生存率(RFS)较长,手术治疗后完全病毒学应答与癌症复发风险较低相关。经动脉化疗栓塞术(TACE)前的高血清HBV DNA水平与TACE后的低总生存率(OS)和HCC的快速进展相关。除了手术治疗,HBV病毒载量也与接受系统治疗的患者预后不良相关。抗血管生成治疗后可检测到HBV DNA水平的患者OS较差;基线HBV DNA水平是不良OS的独立预测因子。高基线HBV负荷是接受索拉非尼治疗的患者的不良预后因素。治疗前的高病毒载量是全身化疗期间生存的暴露风险因素,并与治疗期间重型肝炎的较高发病率相关(26)。在大多数PD-1/PD-L1 ICIs的临床试验中,有HBV感染的肝癌患者被要求具有< 100 IU/mL的基线HBV负荷以符合资格;因此,基线病毒载量对临床结果的影响无法评估。然而,几项研究招募了高病毒载量的患者,表明基线HBV病毒载量与PD-1/PD-L1治疗期间患者OS和PFS之间缺乏相关性;然而,在免疫治疗过程中抗病毒治疗的存在与否会影响肿瘤的预后。
其次,HBV再激活可能影响PD-1/PDL1 ICIs在HBV相关肝癌患者中的应用。在HBV相关的肝癌患者中,HBV再激活的常见触发因素包括手术、放疗、化疗和免疫抑制药物。例如,在化疗后HBV病毒再激活和HBV病毒再激活相关肝炎的患者中,预防性抗病毒药物的使用是HBV病毒再激活的独立危险因素。在接受部分肝切除术、射频消融术和介入治疗的患者中,HBV再激活和HBV再激活相关肝炎可能与手术和麻醉以及肝脏手术损伤引起的免疫抑制状态有关。
目的:探讨程序性死亡-1 (PD-1)免疫检查点抑制剂(ICIs)和酪氨酸激酶抑制剂(TKIs)联合治疗乙肝相关性肝癌的疗效。
方法:对截至2022年1月31日,接受PD-1 ICIs和TKIs联合核苷类似物(NAs)治疗的乙肝表面抗原(HBsAg)或HBV DNA阳性的肝癌患者进行回顾性研究。使用c2检验分析HBV DNA和HBsAg水平的变化与肿瘤反应之间的相关性。Cox单变量和多变量生存分析和Kaplan-Meier曲线用于识别和比较风险因素和总生存率(OS)。
结果:共纳入48例患者,客观缓解率(ORR)为31.3%,疾病控制率(DCR)为66.7%;不良事件的发生率大多是轻微的。与基线相比,在12和24周时观察到HBV DNA和HBsAg水平显著降低(p < 0.05)。与进行性疾病(PD)患者相比,疾病控制的患者在12和24周时显示出HBV DNA和HBsAg水平更显著的降低(p < 0.001)。11名患者显示HBV DNA水平升高,其中一名显示HBV再活化;然而,再激活与肝炎无关。此外,8名患者显示HBsAg升高。HBV DNA水平升高与肿瘤反应差相关(P=0.001,OR = 18.643[95% CI:3.271–106.253])。Cox生存分析表明,HBV DNA增加(P=0.011,HR=4.816,95% CI:1.439–16.117)和HBsAg增加(P=0.022,HR=4.161,95% CI:1.224–16.144)是与生存时间相关的独立危险因素。Kaplan-Meier曲线表明,HBV DNA (6.87个月vs未定义,对数秩检验:p= 0.004)和HBsAg (8.07个月vs未定义,对数秩检验:p= 0.004)水平升高的患者中位生存期(MST)较短。HBsAg未升高的患者显示出比HBsAg升高的患者更好的基线肝功能和血常规检查(p<0.05)。治疗后1周,与HBsAg控制良好相关的C-反应蛋白(CRP)和白细胞介素-6 (IL-6)增加,T淋巴细胞、CD4+ T淋巴细胞和B淋巴细胞减少。
表1 不良事件的发生。

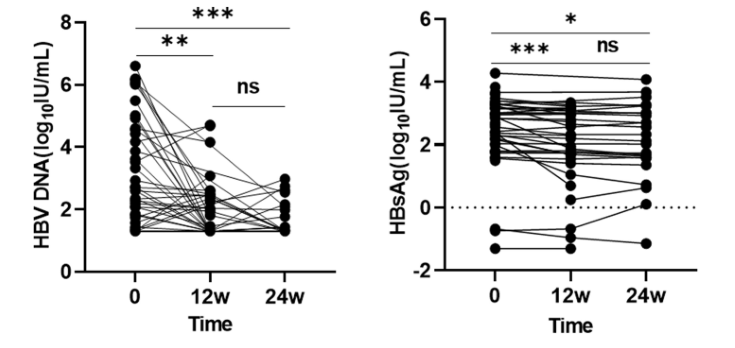
图1 |不同时间点HBV DNA和HBsAg水平的总体变化。ns:> 0.05;***: ≤0.005;**: ≤0.01;*: ≤0.05.
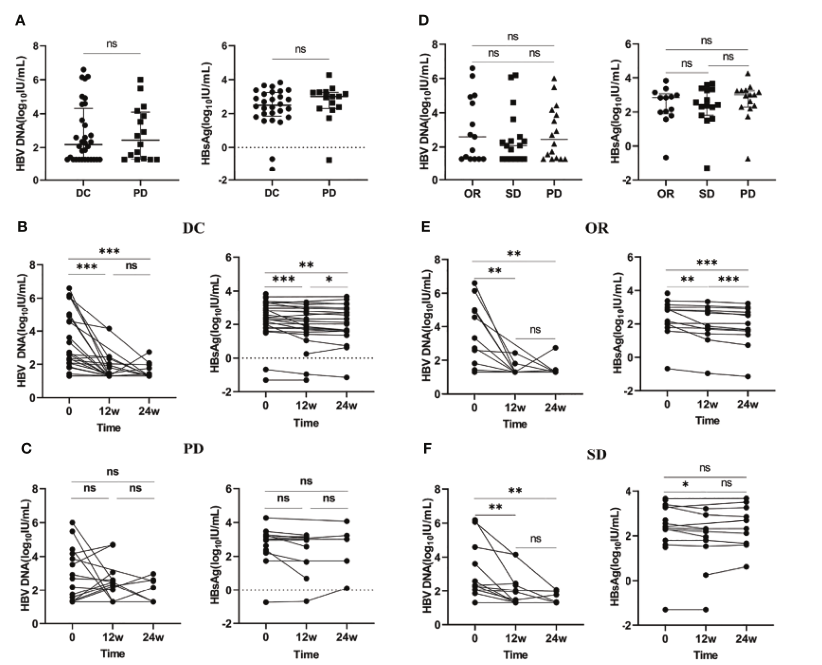
图2 |不同肿瘤反应患者的HBV DNA和HBsAg水平的变化。(A)比较DC和帕金森病患者的HBV DNA和HBsAg的基线水平。(B)DC患者在不同时间点的HBV DNA和HBsAg水平的变化。(C)PD患者不同时间点HBV DNA和HBsAg水平的变化。(D)比较OR、SD和PD患者中HBV DNA和HBsAg的基线水平。(E)OR患者不同时间点HBV DNA和HBsAg水平的变化。(F)SD患者在不同时间点的HBV DNA和HBsAg水平的变化。DC,疾病控制;或者说,客观反应;PD,进行性疾病;SD,病情稳定。ns:> 0.05;***: ≤0.005;**: ≤0.01;*: ≤0.05.
表2 根据肿瘤缓解对HBV DNA和HBsAg水平变化趋势的χ2检验

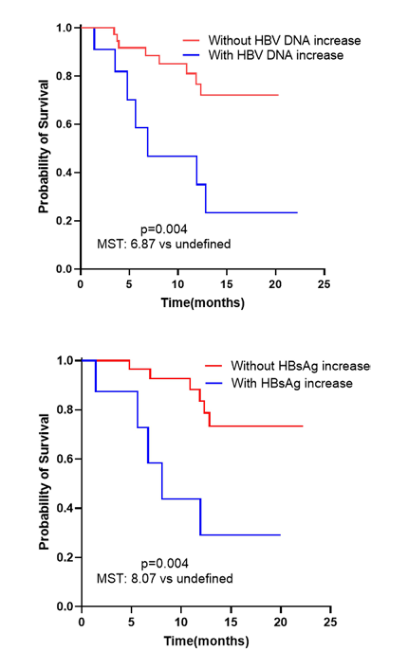
图3 肿瘤反应、存活时间与HBV DNA和HBsAg水平升高之间的相关性分析。HBV DNA和HBsAg增加的患者和HBV DNA和HBsAg没有增加的患者的Kaplan-Meier总存活估计曲线。HBsAg,乙肝表面抗原;HBV,乙型肝炎病毒;中位存活时间。
结论:接受联合治疗的HBV相关肝癌患者表现出更好的疗效和安全性。联合治疗对HBV感染有一定疗效,且发现肿瘤反应与抗病毒疗效相关。HBV DNA和HBsAg水平的升高可能预示着较差的肿瘤反应和存活时间。较好的基线肝功能和早期免疫激活可能与HBsAg水平下降有关。
原文出处: Pan S, Yu Y, Wang S,et al.Correlation of HBV DNA and Hepatitis B Surface Antigen Levels With Tumor Response, Liver Function and Immunological Indicators in Liver Cancer Patients With HBV Infection Undergoing PD-1 Inhibition Combinational Therapy.Front Immunol 2022;13
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#抑制剂#
70
#肝癌患者#
35
#HBV#
82
#免疫学#
45
#相关性#
0
#PD-1抑制剂#
47
#联合治疗#
44
#肝功能#
35
#HBV感染#
29
#抗原#
33