房颤导管射频消融并发症:如何识别、如何处理、如何预防
2022-09-26 中国医学论坛报今日循环 中国医学论坛报今日循环
严重或致命的是心肌穿孔/心脏压塞、肺静脉狭窄(PVS)、卒中、心房-食管瘘(AEF)等
对于有症状的心房颤动(房颤),尤其是阵发性房颤,导管射频消融治疗已被证实是有效的节律控制方式。然而导管射频消融也可能导致重大并发症,从大规模的单中心安全数据到近期一些国际性的调查研究显示出的并发症发生率不太一致,从不足1%~6%不等。事实上,随着技术的成熟、进步以及手术器械的日益完善,并发症的发生率总体上呈下降趋势。

房颤导管射频消融的并发症包括膈神经损伤、食管周围迷走神经损伤、外周血管并发症、急性冠脉损伤等,但更为严重或致命的是心肌穿孔/心脏压塞、肺静脉狭窄(PVS)、卒中、心房-食管瘘(AEF)等。本文就上述主要并发症的识别与处理进行综述。
心肌穿孔/心脏压塞
发生原因
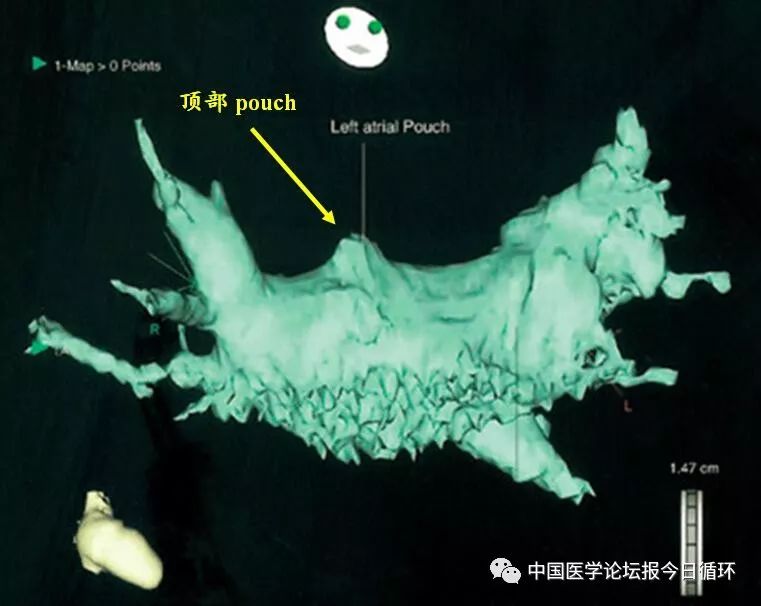
心肌穿孔的发生率很低,约为1%左右,在有经验的中心可能更低;但其也是围术期死亡最常见的原因,一旦发生,往往需要介入处理或外科干预。引起心肌穿孔的主要原因包括进行房间隔穿刺时,穿刺针穿破了左房或右房后壁、冠状窦、心房顶部等;消融射频导管从心房的薄弱处穿出(如左心耳或心房壁pouch样结构,下图);导管射频消融所致的心肌穿孔;其他情况,如冠状窦电极穿出冠状窦等较少见。
表现与处理
心包填塞典型者可表现为血压下降、颈静脉怒张和心音遥远的Beck三联征,并有呼吸困难、烦躁、意识模糊或意识丧失。但有时患者表现很隐蔽,血压缓慢下降甚至不降(机体代偿或补液),患者早期可有恶心、呕吐等表现,容易漏诊。X线下心影搏动消失、出现透亮带,行超声心动图可确诊。术者需高度警惕,穿刺房间隔之前需记录心影搏动,穿刺针突破后要轻推造影剂确认进入左房后,再推送外鞘。手术过程及术后24小时内需严密监测患者血压和心率,一旦发现血压下降或心率加快,应立即透视心影或行超声心动图检查,如确定为急性心包填塞,应立即在透视或超声引导下行心包穿刺引流,引流完毕并稳定后保留猪尾导管24小时。需要指出的是,尽管采取这一措施在心房壁多数穿孔的情况下可避免开胸手术,但因左心耳缺乏收缩力,其穿孔难于自行闭合,加之抗凝原因,少数心房穿孔出血不止,故这一过程中与心外科的密切配合必不可少。
一旦证实心脏压塞,还应及时应用相关的药物纠正血液低凝状态(包括鱼精蛋白、新鲜血浆、止血药物等),根据给予的肝素总量和激活的全血凝固时间(ACT)延长程度,决定鱼精蛋白用量。要注意鱼精蛋白所致的低血压、过敏等不良反应,应用时需缓慢推注(5 mg/min),同时应用糖皮质激素或从左房、动脉系统给药。如患者已行心包穿刺引流,并引流出大量血液,同时充分应用了止血药物,但引流量仍较大,速度仍较快;或是明确穿孔部位是左心耳等心肌薄弱部位或穿孔前曾闻及心肌爆裂音等情况,应及早联系外科干预。虽然难以再引流出血液,但对于症状无明显改善甚至加重者,此种情况可见于引流管位置不当,或穿孔较大,出血较急,心包积血迅速凝固者。
预防
导管射频消融术中要预防心肌穿孔/心脏压塞,手术中导管操作要轻柔(标测消融顶部、左心耳时最好无鞘管支撑),决定在某点放电前及放电过程中注意观测阻抗,消融前仔细研究左房解剖(行肺静脉造影或CT影像等),了解Pouch及异常肺静脉所在部位,避免单点高功率(>35 W)及长时间(>40~60秒)消融,特别是在消融电极垂直于心肌放电时,需格外注意。
2017年日本的一项单中心、长达15年(2002-2016年)的研究分析了3483例房颤患者5222次消融手术中心包填塞的处理经验。结果表明,在肝素桥接的抗凝策略下,共发生了51次心包填塞事件,每例患者发生率为1.46%。其中42例患者在术中即发生了心包填塞,9例患者回到病房后发生。无临床因素与心包填塞的发生率相关,但冷冻球囊消融的发生率低于导管射频消融。44例患者行心包穿刺引流,平均引流出377 ml(260~530 ml)心包积血后血流动力学稳定,2例患者(3.9%)需行后续的紧急外科修补手术。心包引流管于中位数1.0天(1.0~2.0天)后即可拔除,44例患者于中位数3.0天(1.0~7.0天)后开始恢复抗凝治疗。在成功处置心包填塞、重启抗凝治疗后,仍有2例患者发生了缺血性卒中,最终一例死亡,另一例完全恢复。该研究表明,心外科支持在行导管射频消融术的过程中非常重要。此外,即使已成功处理了心包填塞,对于后续次生的并发症仍需严密关注。
肺静脉狭窄
发生原因
肺静脉狭窄(PVS)是房颤导管射频消融特有的并发症,虽然环肺静脉前庭消融术式的应用,已使严重PVS显著减少,但并未完全消失。严重PVS的发生率为0.5%~2%,需要介入干预者占0.29%。引起PVS的主要原因包括靶肺静脉开口直径较小、肺静脉前庭误判导致肺静脉内消融等。目前根据肺静脉造影、CT或核磁共振(MRI)检查显示的狭窄程度,PVS可分为轻度(狭窄≤50%)、中度(50%~70%)和重度(≥70%)。

肺静脉消融引起的迟发肺静脉狭窄
表现与处理
临床上PVS症状出现的时间差别很大,从术后1周到6个月都有可能。PVS可表现为胸痛、呼吸困难、咳嗽、咯血、继发感染以及与肺动脉高压相关的临床表现。最主要的症状为呼吸困难,轻者仅在劳累时出现,重者可在静息时出现,多数呈进行性加重。咳嗽通常为持续性,伴有胸痛、血痰、低热,反复发作且抗生素治疗无效的同一肺段/肺叶部位的感染。PVS有无临床症状及症状严重程度与狭窄血管支数及狭窄程度有关,单支且程度较轻的PVS可无症状,对于无症状者可持续抗凝预防肺静脉血栓,无其他针对性治疗;单支完全闭塞或多支肺静脉同时狭窄患者多有症状,对于有症状者通常需要进行介入治疗,1支以上肺静脉阻塞≥75%,应尽早行介入治疗,包括单纯球囊扩张、裸/药物涂层支架置入术。
预防
鉴于目前尚无一种理想的PVS治疗措施,故现阶段的工作重点应侧重预防,正确识别肺静脉前庭是预防PVS的关键。CT/MRI参照及进行影像融合、有条件者可行心腔内超声检查确认肺静脉前庭的准确位置、造影清晰显示左房肺静脉、识别前庭部位的特征性电位、导管进入肺静脉后阻抗显著升高,以及导管从肺静脉内回撤至心房时的“drop off”征都可以用来帮助术者确定肺静脉开口。
房颤消融相关卒中
发生原因
围术期血栓栓塞并发症发生率在1%左右,多为卒中。消融相关栓塞常发生于消融术后24小时,但术后2周内亦属于栓塞高危期。卒中轻者表现为短暂性脑缺血发作(TIA),重者可遗留不可恢复的神经功能损伤,甚至危及生命。卒中的主要原因包括血栓、气栓及消融创面形成的焦痂等。持续性房颤、左心房增大、超声提示左房自发显影均是消融术中易形成血栓的高危因素。术中易产生栓子的情况包括导引钢丝、长鞘内、环状标测电极表面、消融导管表面形成血栓或头端碳化结痂、消融所致心内膜完整性破坏,形成血栓“巢”等。
预防
围术期的抗凝治疗是预防血栓栓塞的重要措施。术中的主要抗凝治疗措施包括进入左房后即刻一次性给予肝素100 IU/kg,其后持续或间断给予肝素,保持ACT在250~350秒之间;对于高危患者,宜将ACT维持在300秒以上。术中预防卒中的措施还包括对进入左房的长鞘行持续的肝素盐水灌注,尽可能减少在左房的长鞘数量,造影时避免空气进入左房,使用盐水灌注消融导管,减少结痂可能,在鞘和导管进行交换时,需要对鞘内的血液进行回抽,以防止鞘内可能存在的血栓被推挤进入左房,突然的阻抗升高需快速撤出,并检查消融导管的头端有无结痂。
对于口服华法林抗凝的房颤患者,国际标准化比值(INR)维持在2~3之间时,无需术前和术后的低分子量肝素桥接过渡,易于维持术中ACT,减少围术期卒中,并且不增加出血并发症的风险。即使发生心包填塞,处理心包填塞同样是安全的,但需要准备好冷冻血浆或Ⅸ因子。
此外,新型口服抗凝药(NOAC)因其有效性、安全性和简便性,目前在临床上有替代华法林进行抗凝治疗的趋势。最近的一项荟萃分析显示,使用NOAC与华法林一样,在围术期无需肝素桥接,其在安全性(降低出血风险)和有效性(降低卒中风险)方面的表现不劣于华法林。
心房-食管瘘
发生原因
心房-食管瘘(AEF)常见于左房后壁消融的患者,发生率约为0.03%,但死亡率极高。AEF发生的主要原因可能与左房后壁与食管前壁紧邻,左房后壁长时间放电相关。临床表现为吞咽困难、吞咽疼痛、持续发热、菌血症、真菌血症、多发性心脑血管梗死,可伴有大量呕血黑便、甚至昏迷死亡。术后出现AEF的平均时间约为12.3天,也可能更长。患者一旦确诊为AEF,应立即行外科手术干预。
表现与处理
2016年的一项研究回顾了2000-2015年有关AEF的文献综述,纳入了共82例AEF患者。研究显示,AEF平均临床症状出现时间为20.1天,临床表现中最常见的是神经系统症状(87.8%),其次为发热/寒战(73%)、胸痛(25.7%)、呕血/咯血(12.2%)、胃肠道出血(10.8%)。在治疗措施方面,8例患者置入支架,36例接受外科手术,23例接受药物治疗。其中置入支架的患者死亡率高达100%,接受外科手术治疗患者为33.3%,接受药物治疗患者为95.6%。另一项研究分析了86例AEF的处理经验,结果表明,10例接受支架治疗的患者全部死亡;接受手术治疗的患者中12例死亡,30例存活;接受药物治疗的患者中27例死亡,1例行内镜下结扎后存活;先接受外科手术,后植入支架治疗的患者中1例死亡,2例存活;先植入支架,后接受外科手术的2例患者均存活。由此可见,AEF的死亡率很高,而及时手术治疗可能是降低死亡率的唯一方法。
预防
预防AEF的发作至关重要。预防措施包括控制左房后壁消融功率(≤30 W)、每点放电时间(≤30秒)以及减少放电时的接触压力;持续食管温度监测(但该方法目前存在争议,有研究发现,温度探头可能造成食管损伤);术中进行食管定位,采用术中吞钡或置入食管电极的办法,以便消融时避开或减少与食管紧邻部位的消融;心腔内超声,监测微泡形成;食管内放置冷球囊降温从理论上也是可行的;冷冻球囊消融,研究表明,冷冻消融发生AEF的风险低于导管消融;此外,其他预防措施还包括术后避免食用坚硬食物、应用制酸剂和胃粘膜保护剂等。
随着经验的积累和技术的成熟,房颤导管射频消融术并发症的发生率逐渐下降。房颤导管射频消融术的严重并发症主要包括急性心脏压塞、PVS、医源性卒中和AEF等。剑突下心包穿刺引流可有效处理术中急性心脏压塞,而及时外科手术也可挽救AEF患者的生命,经皮介入治疗可处理PVS。其预防措施主要包括两大类,即技术层面(解剖和导管操作的熟练程度)和系统层面(术中抗凝强度的管理、食管损伤的监测等)。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







111
33