肩峰下撞击综合征:60%肩痛的来源!
2023-07-18 疼痛之声 疼痛之声 发表于上海
肩关节上举时,肩峰下间隙内结构与喙肩穹之间反复摩擦,撞击,导致肩峰下组织炎症退变,甚至肩袖撕裂,引起肩部疼痛和功能障碍。是肩部疼痛和功能障碍的常见原因之一。
肩峰撞击综合征又称肩关节撞击综合征(Impingement Syndrome of the Shoulder),这一概念是由Neer CS于1972年首先提。肩关节上举时,肩峰下间隙内结构与喙肩穹之间反复摩擦,撞击,导致肩峰下组织炎症退变,甚至肩袖撕裂,引起肩部疼痛和功能障碍。是肩部疼痛和功能障碍的常见原因之一。
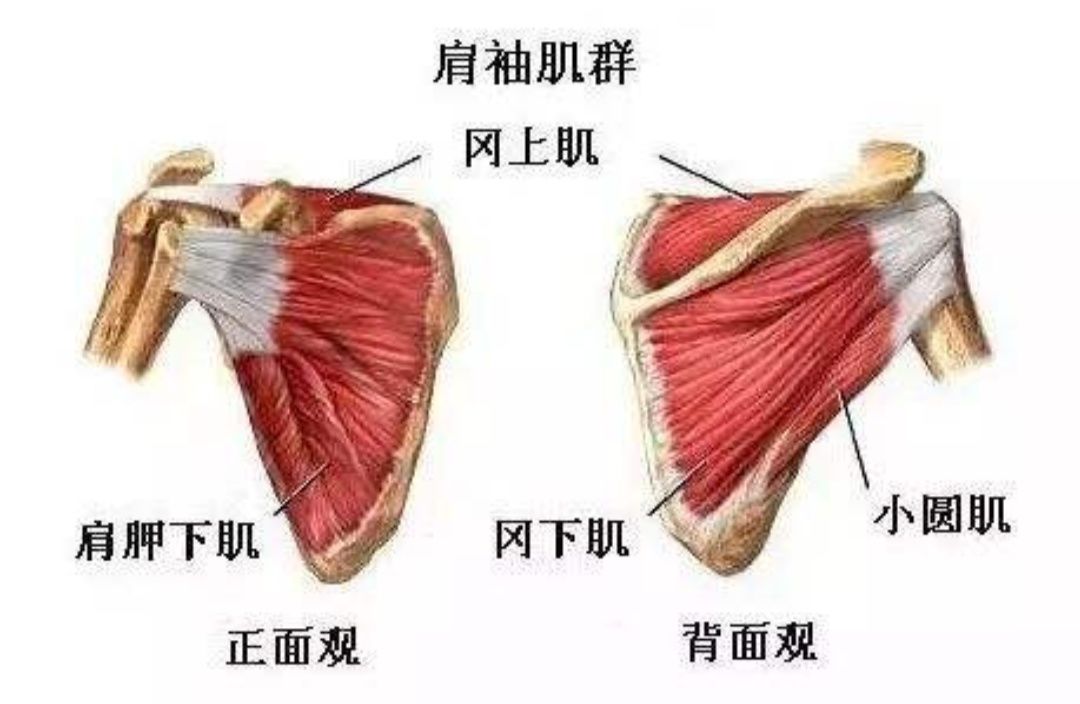
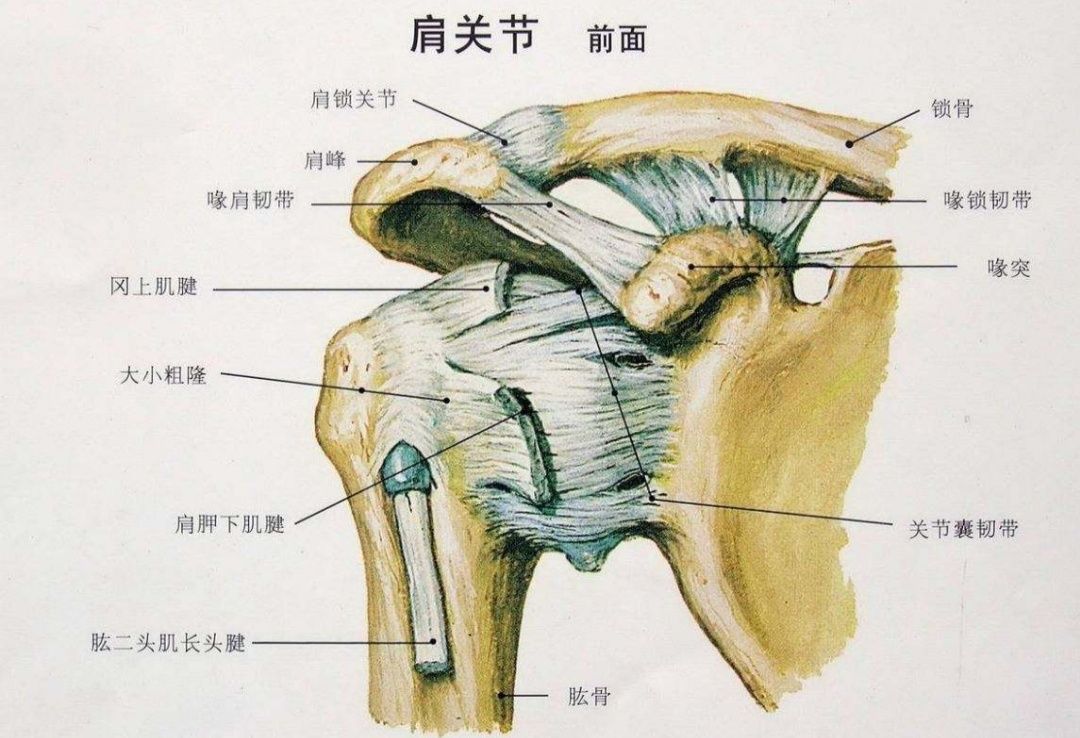
一、解剖
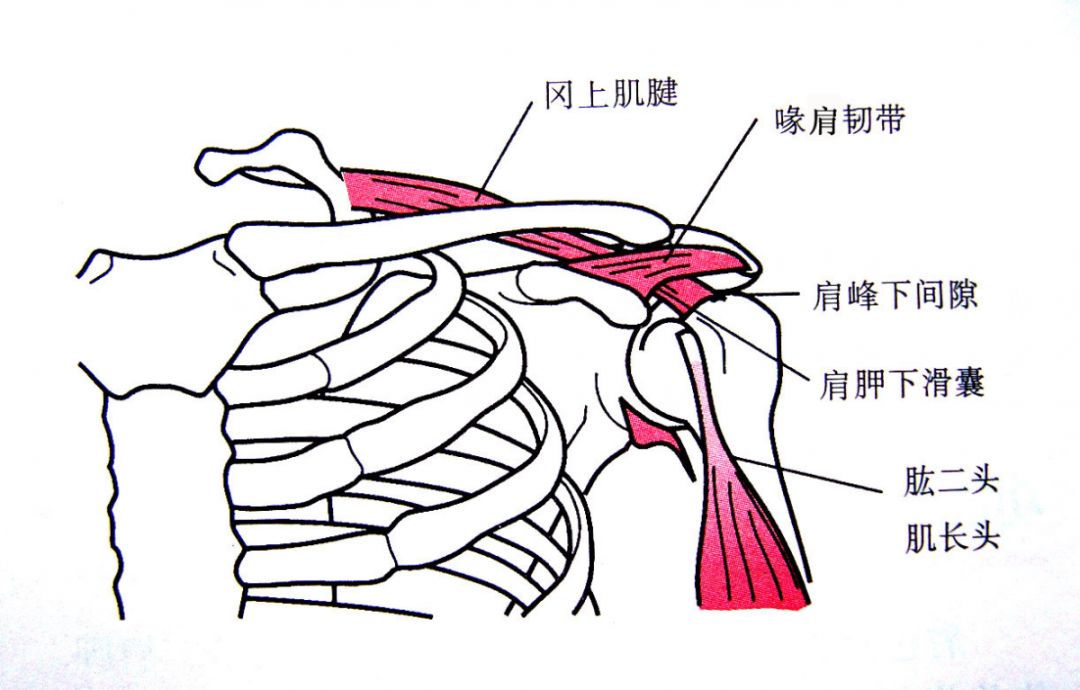
肩峰下间隙又被称为“第二肩关节”,它的上界由肩峰,喙突,喙肩韧带及肩锁关节构成,下界是肱骨头。间隙内包含冈上肌腱,冈下肌腱,二头肌腱长头,喙肱韧带及肩峰下滑囊等结构。肩峰下间隙的宽度因人而异,肱骨头到肩峰的距离平均为9到10mm。
肩峰是肩胛骨的前缘。它在肱骨头的上方,当臂上举时,肩峰檫过或撞击肩袖的表面。这就造成了肩关节的疼痛和活动受限。疼痛可能是由于滑囊炎或肩袖本身的肌腱炎引起,也可能是由部分的肩袖撕裂造成。
二、损伤机制
SIS从病因学角度可分为原发性撞击综合征和继发性撞击综合征,很多情况下两种病因同时存在。
1、原发性撞击:
★原发性撞击综合征骨性结构异常
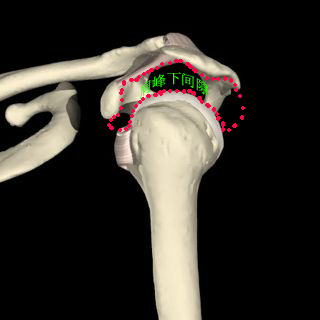
目前,对于SIS骨性结构异常的研究指标主要有肩峰下间隙(AHI)的大小、肩峰分型、肩峰倾斜角度、肩峰指数、肩锁关节骨赘高度、肱骨头相对高度等。
(1)肩峰下间隙(AHI):AHI的大小被认为是影响SIS形成的主要因素。一些文献报道,当AHI小于0.7cm时诊断SIS及肩袖损伤准确度较高。刘玉杰等报道,当AHI小于0.5cm时,提示广泛性肩袖撕裂。可见,AHI的大小与SIS的形成有着直接的关系,AHI越小,SIS的几率越高。
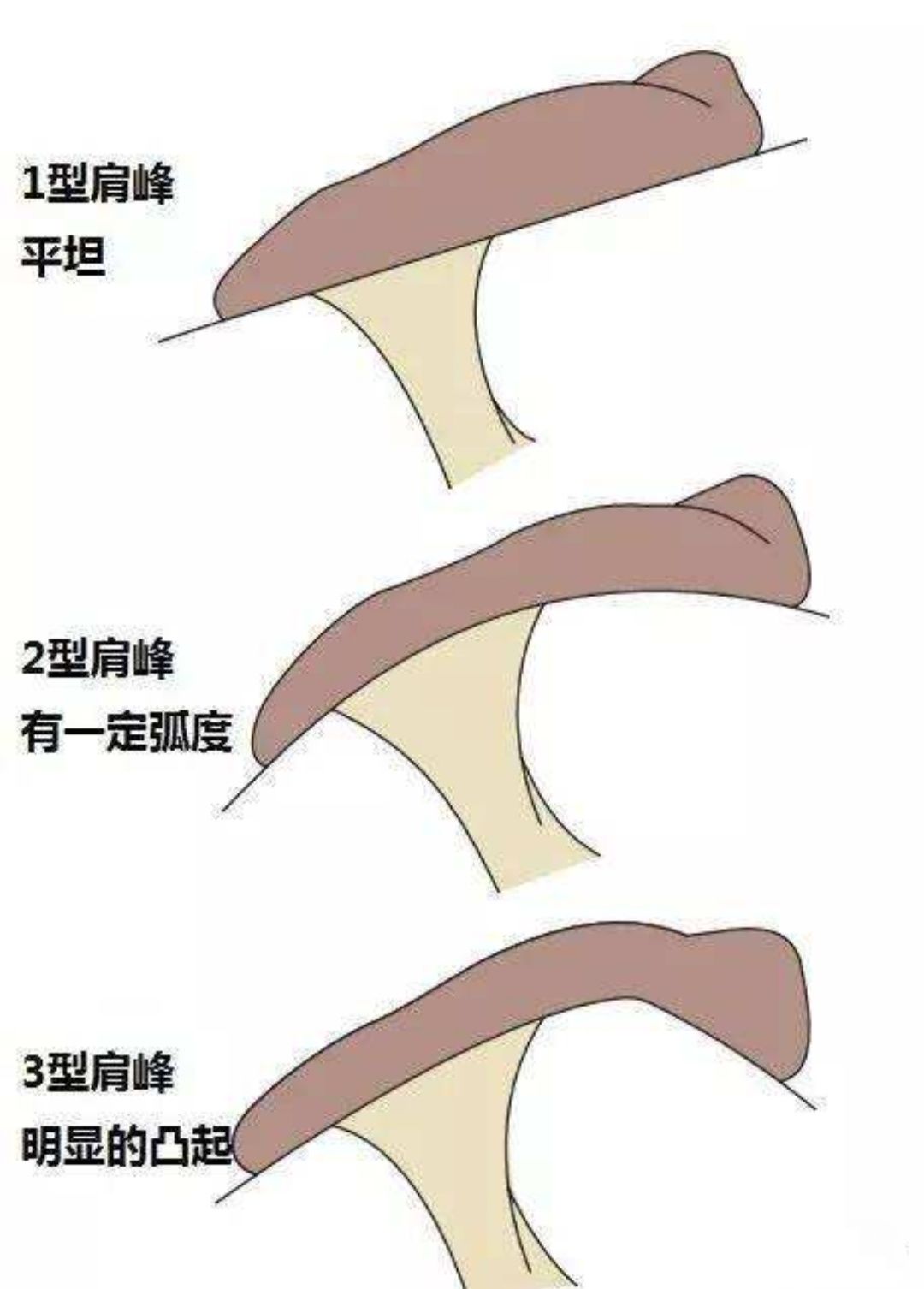
(2)肩峰分型:肩峰形态的观察层面为矢状位喙肩韧带肩峰附着点层面。目前,相关研究中关于肩峰分型的标准比较统一,均采用Bigliani分型。Ⅰ型:平直型,肩峰形态平直,下表面光滑;Ⅱ型:弯曲型,肩峰形态为凸面向上的弧形,且下表面光整;Ⅲ型:钩型,肩峰末端呈钩状,下表面不光整。Uchiyama等的研究表明,Ⅲ型肩峰更易发生SIS。推测原因可能为Ⅲ型肩峰前端的钩型部分使AHI减小,使肩峰对肩袖及肩峰下滑囊产生挤压作用而导致损伤发生,促进了SIS的形成。
(3)肩峰倾斜程度:目前,关于肩峰倾斜程度对SIS诊断价值方面的研究较少。Zuckerman等的研究中,以关节盂最大径线为直径画圆,圆心为关节盂中心点,经关节盂中心点沿水平方向与垂直方向做两条相互垂直的直线a、b,沿肩峰下表面前后两点引直线c,直线c与a相交形成的夹角为肩峰倾斜角,以此来研究肩峰倾斜程度对SIS的诊断价值。Zuckerman等的研究结果表明,SIS组与对照组的肩峰倾斜角α均数分别为28.5°、33.5°,差异具有统计学意义。Aoki等发现,SIS组的肩峰倾斜角取值范围为30.6°~31.6°,对照组肩峰倾斜角α值范围为33.6°~35.0°,差异具有统计学意义。以上研究表明,肩峰倾斜程度是SIS的影响因素。
(4)肩峰指数(AI):AI是指在患者仰卧,手臂贴于身体两侧,并取中立位且拇指朝上的体位下,肩峰最外侧缘至关节盂平面的距离与肱骨头最外侧缘至关节盂平面的距离的比值。陈哲等的研究结果显示,SIS组与对照组的AI分别为0.76±0.08和0.58±0.09,差异具有统计学意义,提示从生物力学角度分析,AI可能是导致SIS的原因之一。AI与关节的运动状态有关,不同体位下AI的数值不同,故AI不能完全评价SIS。不同体位下的AI值对SIS的诊断价值有待进一步研究。
(5)肩锁关节骨赘高度:Jia等的研究提示,肩锁关节骨赘高度大于3mm时,提示SIS及肩袖损伤的可能性大。原因可能是肩峰的受力方式及大小发生变化,导致肩锁关节更易形成骨赘。
(6)肱骨头相对高度:是指肩峰最高点平面与肱骨大结节平面的垂直距离。潘昭勋等的研究中,撞击组与对照组肱骨头相对高度分别为0.88±0.18和1.07±0.20cm,差异具有统计学意义,提示肱骨头相对高度越大,肩峰与肱骨大结节的间隙也就越大,越不易发生撞击。
★原发性撞击综合征的软组织因素
原发性撞击综合征肩部软组织改变主要有两个方面:一是肩袖本身的退变,肌力减低、肩袖功能下降导致肩关节的稳定性降低,从而在肩关节活动时发生撞击和磨损,进一步加重了肩袖的损伤;二是喙肩韧带增厚,当喙肩韧带增厚时,AHI相对减小,从而容易引发肩袖肌腱的损伤。郑园园等的研究中,当喙肩韧带厚度大于1.3mm时,诊断SIS的灵敏度及特异度均较高,分别为78.9%及90.4%。
2、继发性撞击:
继发性撞击综合征与肩关节反复过顶运动引起的盂肱关节不稳有关。肩部的过顶运动容易使肩袖与喙肩弓发生撞击,从而促进肩峰下滑囊及肩袖的损伤,导致SIS的发生。因此,长期进行过顶运动人群容易发生SIS,如游泳、投掷等。
三、病理分期
根据肩袖组织的损伤情况,Neer将肩峰下撞击综合征分为三期,Ⅰ期为肩袖水肿出血期;Ⅱ期为肩袖肌腱炎;Ⅲ期为肩袖出现撕裂。
第1期:又称水肿出血期,可发生于任何年龄。从事手臂上举过头的劳作,如板壁的油漆及装饰工作,以及从事体操、游泳、网球及棒球投掷等运动项目而造成肩关节过度使用和发生累积性损伤是常见原因之一。
此外,本期还包括一次性单纯的肩部损伤史,如躯体接触性剧烈运动或严重摔伤之后造成的冈上肌腱、肱二头肌长头腱和肩峰下滑囊的水肿与出血。此期虽因疼痛而致肌力减弱,但并无肩袖撕裂的一些典型症状,物理学检查不易发现疼痛弧征、砾轧音及慢性撞击试验阳性等体征。肩峰下注射利多卡因可使疼痛完全缓解。X线检查一般无异常发现,关节造影也不能发现肩袖破裂存在。
第2期:肩部水肿出血期,即慢性肌腱炎及滑囊纤维变性期,多见于中年患者。肩峰下反复撞击使滑囊纤维化,囊壁增厚,肌腱反复损伤呈慢性肌腱炎,通常是纤维化与水肿并存。增厚的滑囊与肌腱占据了肩峰下间隙,冈上肌出口相对狭窄,增加了撞击发生的机会和频率,疼痛症状发作可持续数天之久。
在疼痛缓解期仍会感到肩部疲劳和不适,物理学检查比较容易发现疼痛弧征和阳性撞击试验。若有肱二头肌长头腱炎存在,Yergason征呈现阳性,肱二头肌长头腱后伸牵拉试验也可出现疼痛。肩峰下利多卡因注射试验可使疼痛得到暂时缓解。
第3期:即肌腱断裂期,主要病理变化是冈上肌腱、肱二头肌长头腱在反复损伤、退变的基础上发生肌腱的部分性或完全性断裂。肩袖出口部撞击征并发肩袖断裂的好发年龄在50岁以后,NeerⅡ报道的合并部分性肌腱断裂者的平均年龄为52岁,合并完全性断裂者的平均年龄为59岁。
肌腱退变程度和修复能力与年龄因素有关。应当指出,并非所有的撞击征都会导致肩袖破裂,也不是所有的肩袖损伤皆因撞击征引起。撞击征造成的肩袖破裂,有外伤史者仅占1/2左右,其中仅少数患者有较明显或较重的外伤史,大部分病例的致伤力量实际上均小于造成肩袖完全断裂所需要的外力,说明肌腱本身退变因素的重要性。
依据核磁及关节镜下表现进行分期,Ⅰ期MR检查未见异常,镜下见肩袖上表面毛糙,喙肩韧带表面有磨损表现;Ⅱ期肩袖肌腱上表面部分撕裂,喙肩韧带和肩峰下表面有撞击磨损表现;Ⅲ期肩袖出现全层撕裂,肩峰形状为二型或三型。
四、临床表现
1、病史
大多数患者起病隐匿,许多患者有肩部过度活动的病史。部分患者有肩部外伤史。
2、症状
肩部疼痛是最主要的症状,疼痛通常位于肩峰外侧,或位于二头肌腱沟处,有时可放射至三角肌止点区域。在病变初期,疼痛通常在肩部运动时出现,尤其是前屈,外展等动作,休息时无疼痛。随着病情的发展,逐渐出现静息痛和夜间痛。患者不能向患侧卧,睡眠翻身时经常被疼醒。多数患者肩部活动范围是正常的,一些患者由于疼痛,主动活动受限,而被动活动往往是正常的。由于疼痛,部分患者会感觉力弱。如果疼痛不著,力弱往往提示肩袖撕裂的存在。
另外,部分患者肩部活动时,肩部有响声,有人还有绞索感,这可能是由于肩峰下滑囊炎,肩袖或二头肌腱的病变导致。
3、体征
(1)痛弧征:敏感度很高。让病人外展肩关节,疼痛通常于外展45至90度时出现,在超过120度后减轻或消失。
(2)牵拉外展试验:当病人外展肩关节出现疼痛时,牵拉上肢后再外展,疼痛消失,即为阳性。X线研究证实,牵拉上肢后再外展时,肱骨大结节不再与肩峰相接触。
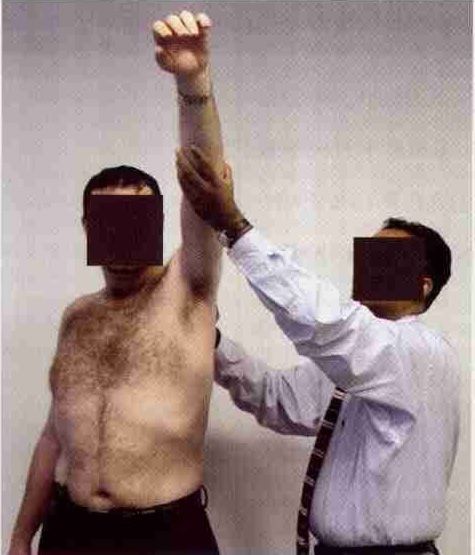
(3)Neer撞击征(impingementsign)和撞击试验(impingement test):患者取坐位,检查者一手固定患者肩胛骨,另一手使患者上肢前屈,这时,肱骨大结节进入肩峰下间隙,若出现疼痛则为阳性。但该检查无法区分疼痛源于肩峰下间隙或关节内。这时应行Neer撞击试验,即肩峰下间隙注射10ml 1%利多卡因,此时再前屈肩关节,若疼痛消失或减轻,说明疼痛源于肩峰下间隙。
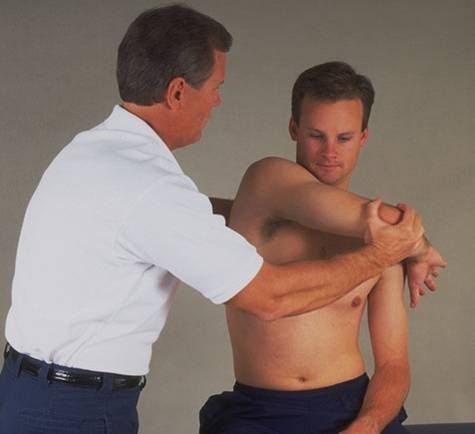
(4)Hawkins-Kennedy征:患者取坐位,使患肩前屈90度后再内旋,这时,肱骨大结节进入喙肩韧带下方,若出现疼痛则为阳性。说明存在肩峰下撞击。
(5)空罐试验(Jobe试验):患者坐位,上肢外展90°、前屈30,拇指朝下,检查者施力抵抗外展,患侧同健侧对比若出现肌力减弱和不足,则为空罐试验阳性。

4、辅助检查
(1)X片:常规拍摄肩关节正位及冈上肌出口位X线片。典型改变包括肩峰下表面硬化和骨赘形成、大结节硬化及囊性变。通过冈上肌出口位可以评价肩峰的形状和厚度。
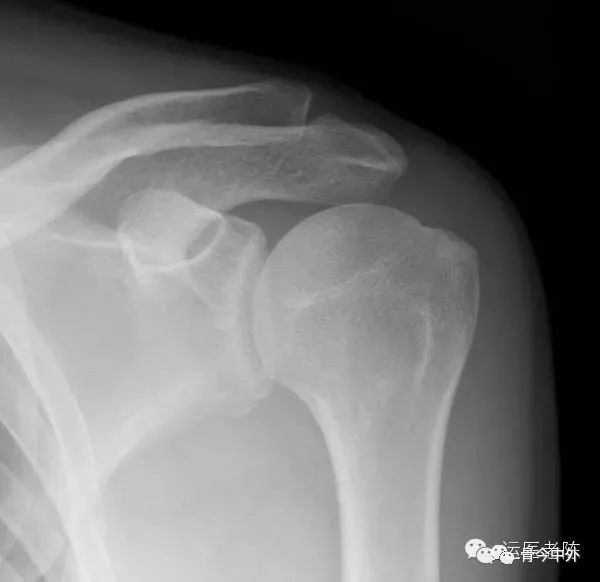
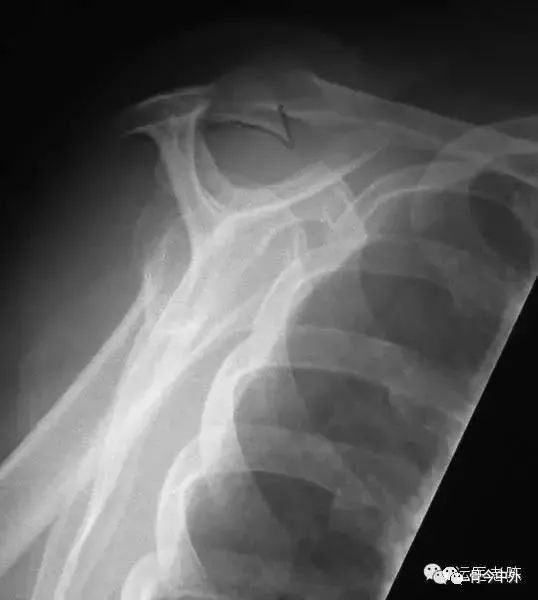
(2)B超:主要对肩袖、二头肌腱和肩峰下滑囊等进行检查。
(3)MR:主要对肩袖、二头肌腱、盂唇、滑膜、软骨和肩峰下滑囊等结构进行检查。
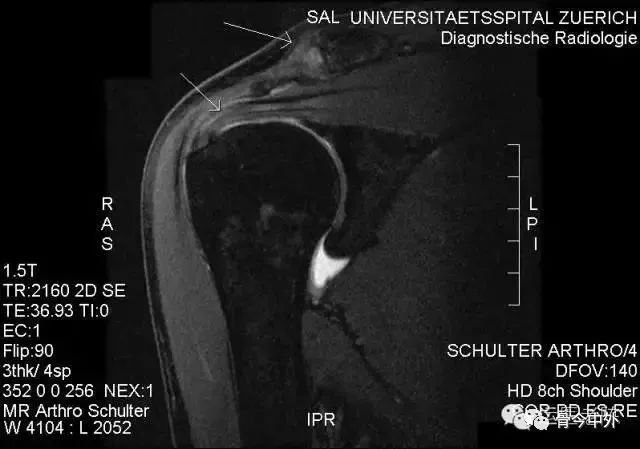
五、诊断
诊断肩峰下撞击综合征主要依靠病史及体征,治疗方法的选择在很大程度上依赖于患者的症状及功能。必须对肩关节进行详细检查,不能通过某一个体征或试验结果确立诊断。
首先应检查压痛部位,压痛经常位于肩峰前外缘,二头肌腱沟及肩锁关节。当肩关节后伸内旋时,可以在肩峰前缘触摸冈上肌腱止点部。病程较长者会出现冈上肌和冈下肌的萎缩。多数患者肩关节主动活动无受限。
Nikolaus等提出,满足以下五项标准中的三项,可以诊断肩峰下撞击综合征。
1、肩峰前外缘压痛;
2、上肢外展时痛弧征阳性;
3、与被动活动相比,肩关节主动活动时疼痛明显;
4、Neer撞击试验阳性;
5、肩峰骨赘,肩袖部分撕裂或全层撕裂。
六、治疗
肩峰下撞击综合征的治疗包括非手术治疗和手术治疗两大类。
1、保守治疗
保守治疗的方法及目的包括:应用药物及物理治疗消除肩峰下间隙的炎症;通过主动运动保持关节正常的活动范围;通过力量练习保持肩部肌肉力量的正常。
保守治疗的时间应根据症状的严重程度,病人的职业和运动水平来决定,至少应持续三个月,通常在半年左右。
药物治疗包括口服非甾体类消炎止痛药物,局部外用药及肩峰下间隙封闭治疗,封闭治疗不宜超过三次,有研究表明,激素会干扰细胞代谢,导致肩袖肌腱及周围软组织的萎缩。物理治疗可以选择超短波等措施。
对于急性期患者,可以使用颈腕吊带或三角巾制动1至2周,期间应每天全范围活动肩关节数次,避免出现关节粘连。
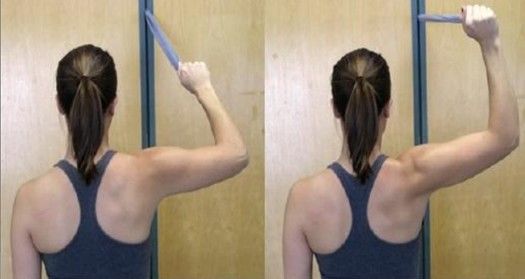

康复训练
2、手术治疗
如果经过严格的保守治疗,病人的症状不缓解,可采用手术治疗。手术采用肩峰下间隙减压术,包括前肩峰成形,肩峰下滑囊切除,肩锁关节骨赘切除。如果肩锁关节退变严重,可行锁骨远端切除。
切开手术操作相对简单,容易掌握。采用喙突至肩峰前外端斜切口,沿三角肌纤维方向钝性分开肌纤维,暴露肩峰下间隙。切除增生滑囊,行前肩峰成形,使其成为Ⅰ型肩峰。
关节镜下肩峰下间隙减压术:①经后入路镜入肩峰下间隙,肩峰外侧入路入刨刀及射频,切除肩峰下滑囊,暴露肩峰下表面、喙肩韧带及肩锁关节下表面,明确肩峰内缘、前缘及外缘,检查肩袖有无撕裂;②射频切断或部分切断喙肩韧带;③肩峰外侧入路入磨钻,磨平肩峰前缘;④肩峰外侧入路入关节镜,后入路入磨钻,将已切除部与未切除部之间的嵴磨平。
术后即以颈腕吊带或三角巾悬吊患肢,1~2d拔除引流管后开始被动前屈练习,逐渐增加角度,2至3周后开始主动活动,同时行三角肌及肩袖肌力训练,通常2~3个月活动范围达到正常,3~4个月基本恢复日常生活。根据我们的随访结果,完全恢复正常活动乃至运动通常需要6~9个月。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言