Cell发布CRISPR研究新成果
2016-06-01 佚名 生物通
来自斯坦福大学、加州大学旧金山分校的研究人员报告称,他们利用CRISPR干扰(CRISPRi)技术,对枯草杆菌的必需基因进行了全面的功能分析。这项研究发布在5月26日的《细胞》(Cell)杂志上。 斯坦福大学的齐磊(Lei S. Qi)博士、Kerwyn Casey Huang博士,以及加州大学旧金山分校的Carol A. Gross博士是这篇论文的共同通讯作者。齐磊早年毕业于清华大学,当前

来自斯坦福大学、加州大学旧金山分校的研究人员报告称,他们利用CRISPR干扰(CRISPRi)技术,对枯草杆菌的必需基因进行了全面的功能分析。这项研究发布在5月26日的《细胞》(Cell)杂志上。
斯坦福大学的齐磊(Lei S. Qi)博士、Kerwyn Casey Huang博士,以及加州大学旧金山分校的Carol A. Gross博士是这篇论文的共同通讯作者。齐磊早年毕业于清华大学,当前的主要研究方向是应用基因组工程和CRISPR技术研究与细胞分化、增殖、表观遗 传调控和疾病相关的遗传互作网络。已经在Cell、Nature Biotechnology、Nature Methods等杂志上接连发表了多篇CRISPR文章。
2013年,齐磊博士在Cell发布论文介绍了课题组开发的基因沉默技术。齐磊领导研究人员将CRISPR用于基因表达序列特异性调控的平台,研发 出了一种基于Cas9的基因调控方法。他们将这个系统称为CRISPRi,并指出这种RNA导向的DNA识别平台是基因组范围内基因表达选择性抑制的一种 简单的新方法。
2015年1月,齐磊与加州大学旧金山分校的Wendell A. Lim合作,开发了一种CRISPR支架RNA(scRNA)。scRNA编码了靶位点和调控功能,能同时实现对不同基因的激活和抑制。这项研究发表在 Cell杂志上。这项研究为设计基因表达程序的研究者们提供了一个有力工具。
2015年,齐磊博士与清华大学自动化系的汪小我课题组合作,根据已发表的研究总结的一套sgRNA设计规则,开发出了一种综合性的计算工具。他们 报道了一种全基因组sgRNA设计工具,并提供了一个在线网站,用于预测高效而特异的sgRNA。他们将这一工具命名为CRISPR-ERA,可用于 CRISPR介导的基因编辑、抑制和激活。
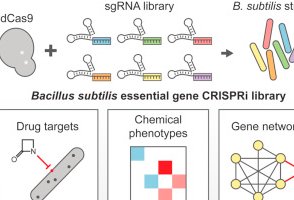
在这篇Cell文章中,齐磊和合着作者们指出必需基因发挥功能支持了核心的细胞过程。调查必需基因功能之间的关系对于认识控制细菌生 长的机制,以及推动药物开发至关重要。然而,当前只有少数几种方法可用来在体内评估必需基因功能阐明它们的关系。由于必需基因丧失功能会导致细胞无法生 存,无论是基因缺失文库还是饱和转座子诱变都不能用来研究必需基因。有几种高通量方法已被用于鉴别或扰乱真核生物中的必需基因,包括使得mRNAs 3′UTR失稳,CRISPR/Cas9基因编辑,和CRISPR/dCas9转录调控技术。当前唯一在细菌中筛查必需基因的研究利用了反义RNA敲低来 筛查抗生素敏感性,由于效率多变这一方法的功用受到限制。
在新研究中,研究人员利用CRISPRi来敲低枯草杆菌中每个必需基因,探究了它们的表型。他们利用化学基因组学建立的高可信度必需基因网络显示了 关系遥远的一些过程之间广泛的相互联系,确定了一些未确定特征的抗生素的作用模式。重要地是,研究人员发现轻微敲低必需基因功能可显着降低静止期存活而不 影响最高生长速率。最后,高通量显微镜分析表明,细胞形态对于轻微敲低相对不敏感,而受到删除基因功能的显着影响,揭示了细胞生长与形态之间的密切联系。
新研究为在体内系统调查必需基因功能提供了一个广泛适用于各种微生物和比较分析的一个框架。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#CEL#
36
#新成果#
32
#Cell#
43
顶级刊物
111
#CRISPR#
27