左大腿肿胀9月之放射科病例讨论
2015-12-10 阳朝霞 饶圣祥 复旦大学附属中山医院放
病史 病例(a): 男,19岁,左大腿肿胀9月,实验室检查均阴性,否认手术及肿瘤病史。 MR 病史 病例(b): 男,34岁,发现右侧腹股沟肿块5月余,加重1月。 CT和MR 答案往下{nextpag
MR
病史 病例(b): 男,34岁,发现右侧腹股沟肿块5月余,加重1月。 CT和MR

答案往下
{nextpage}
影像学表现
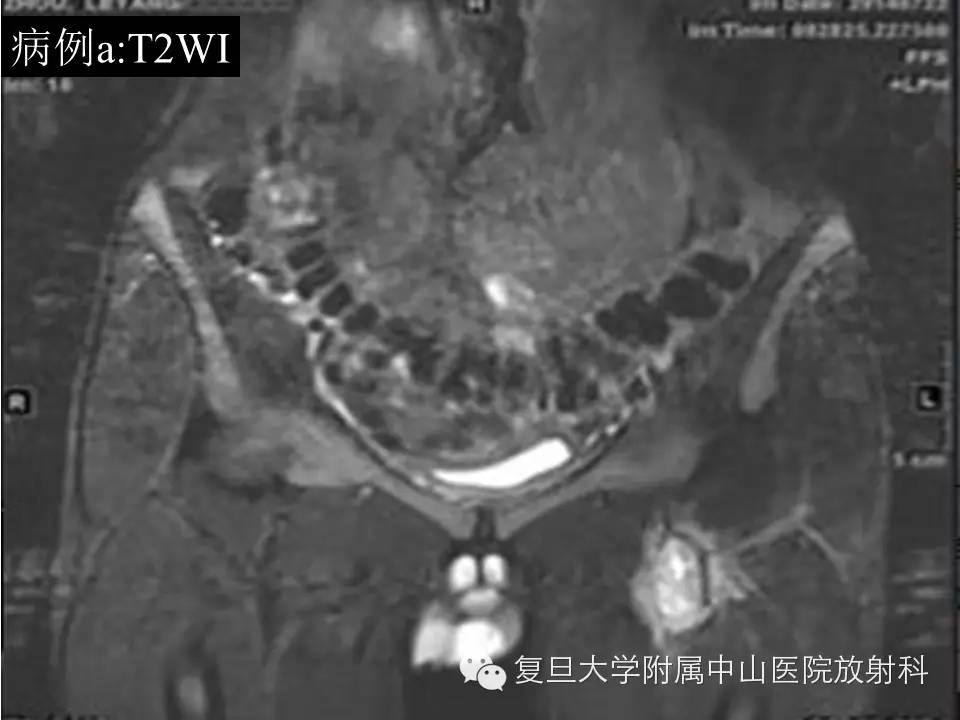
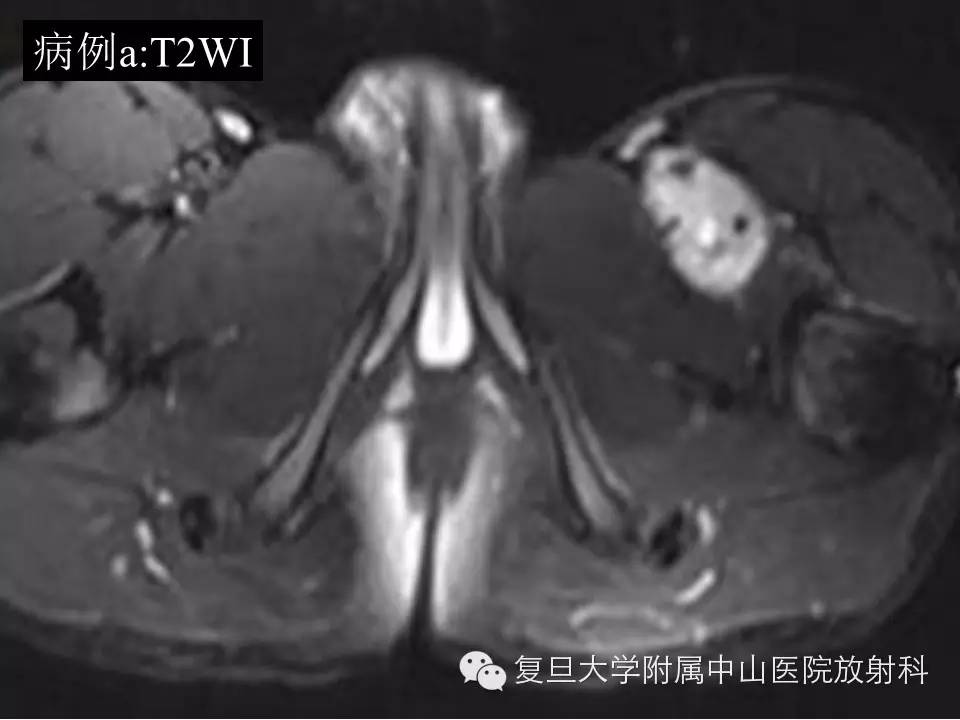
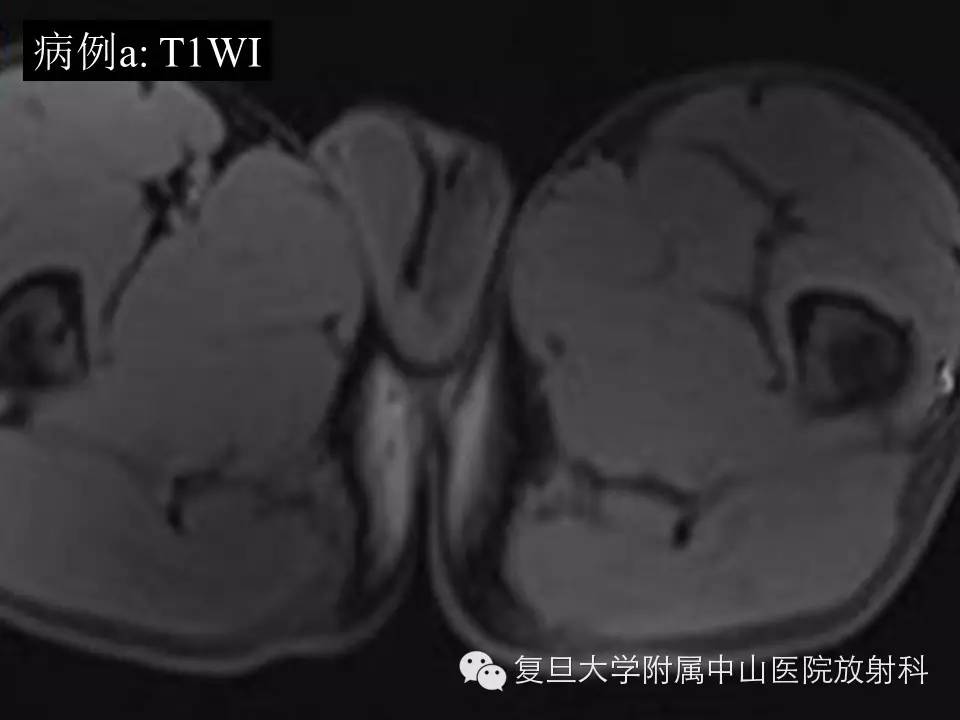
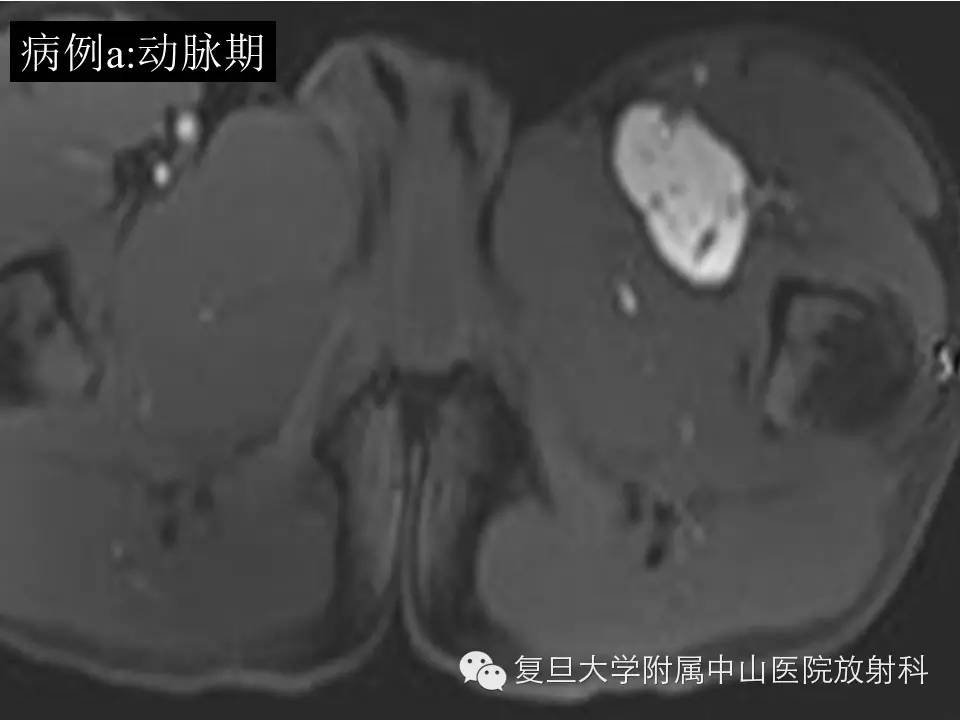
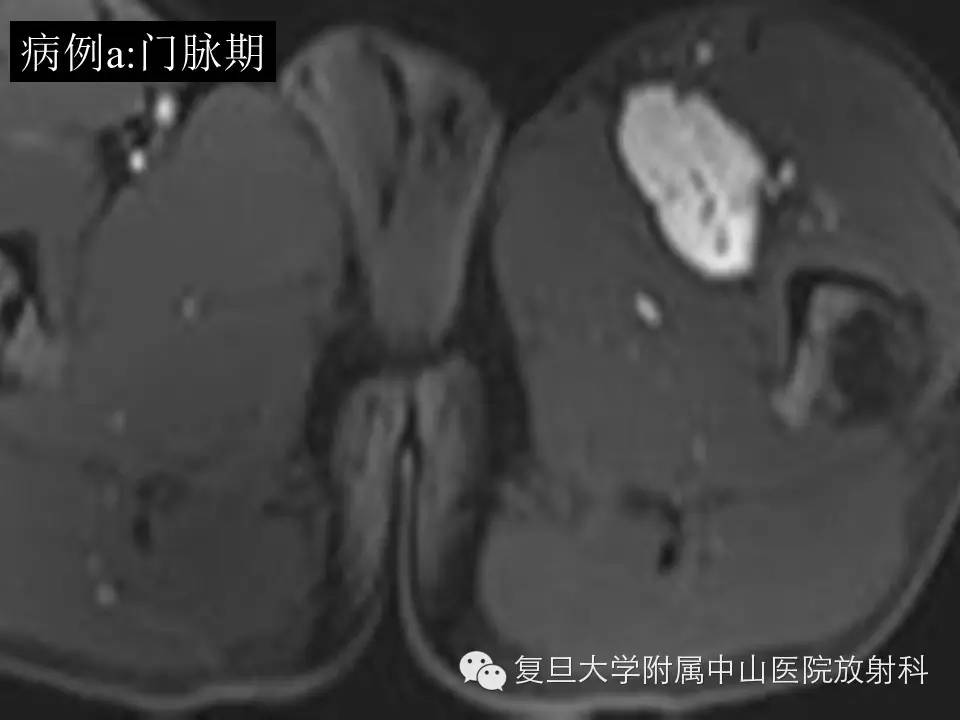
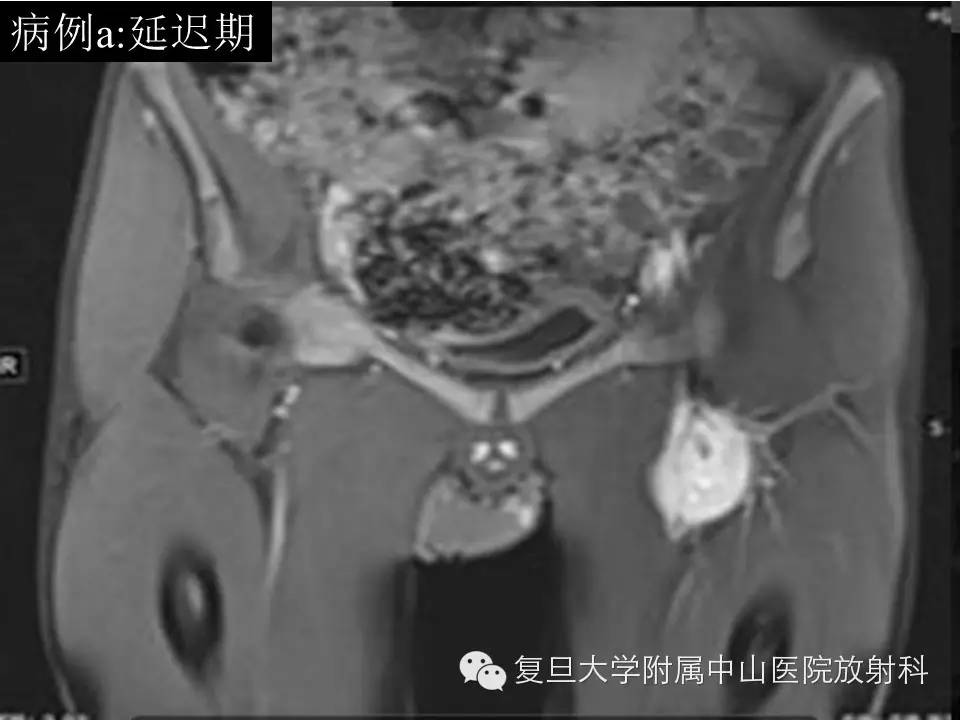
病例(a): 左大腿上段内侧肌间隙内一类圆形异常信号灶,大小约4.6*3.1*5.2cm,边界较清楚,T1呈等信号,T2高信号,内见流空血管影,增强扫描明显持续强化,CT平扫病灶周边见细小点状钙化。
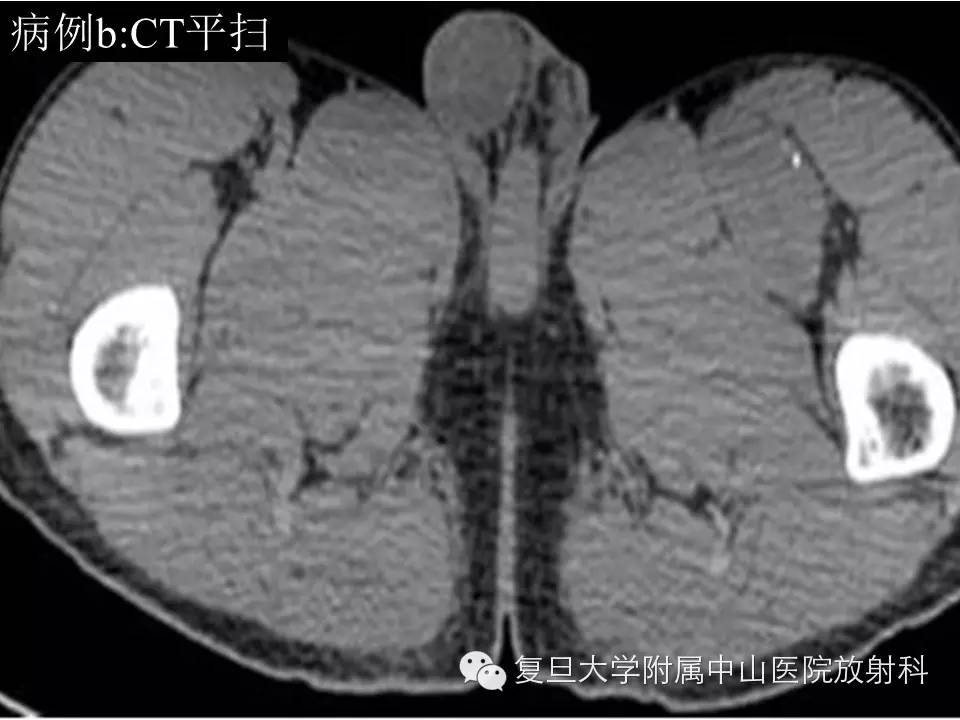
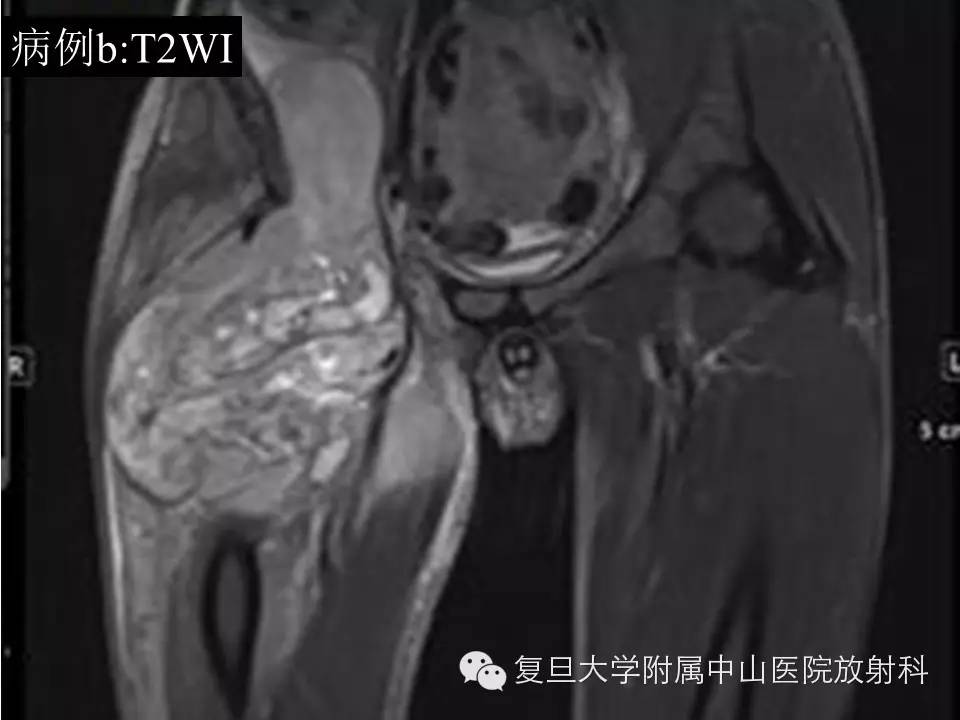
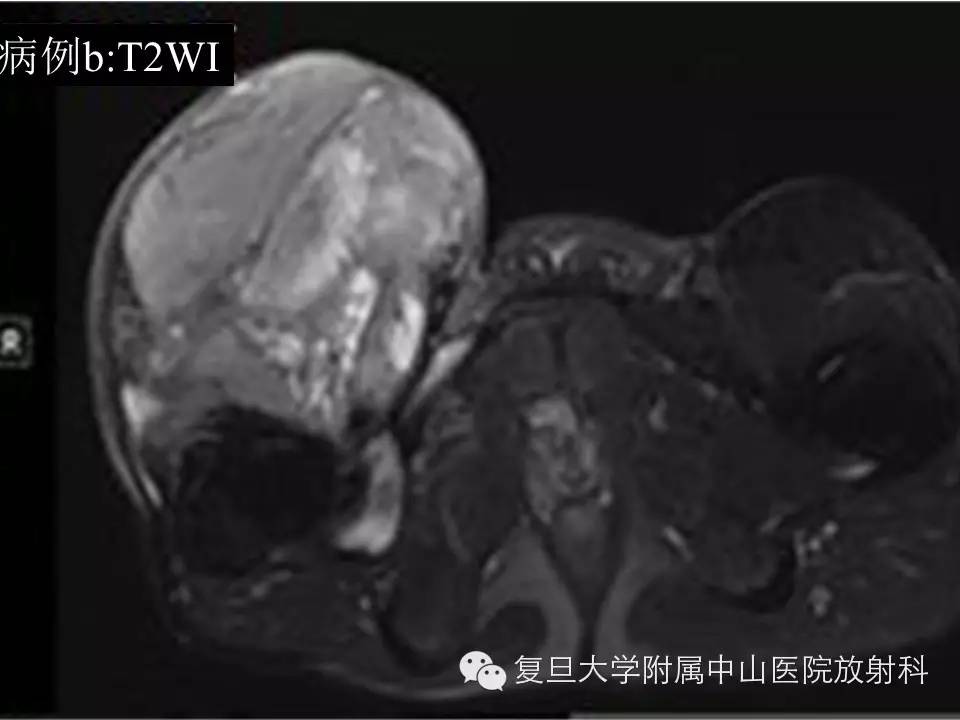
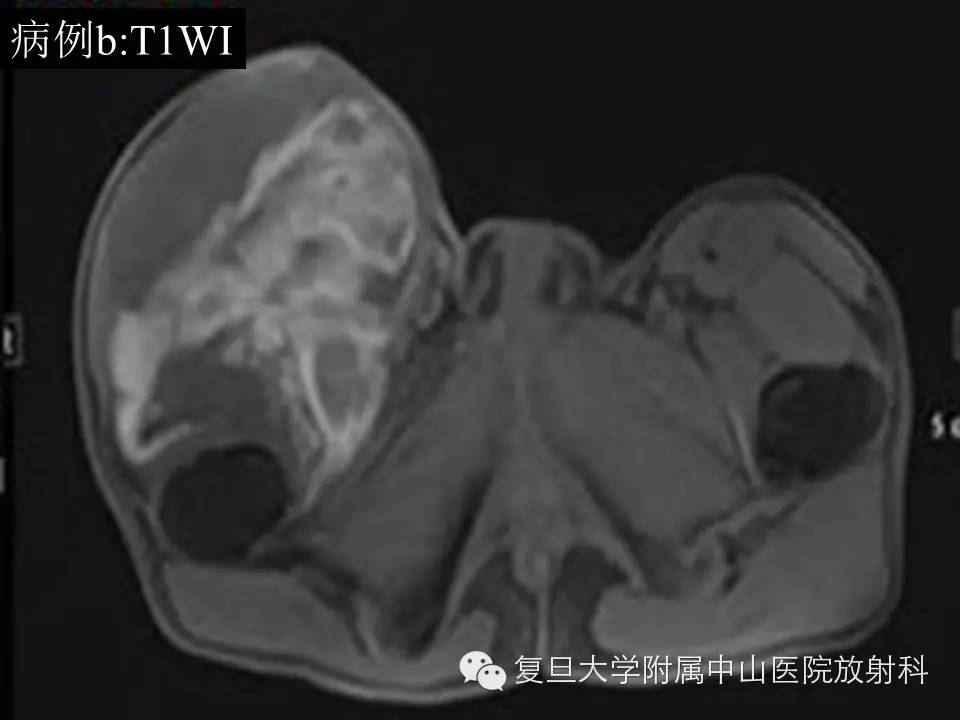
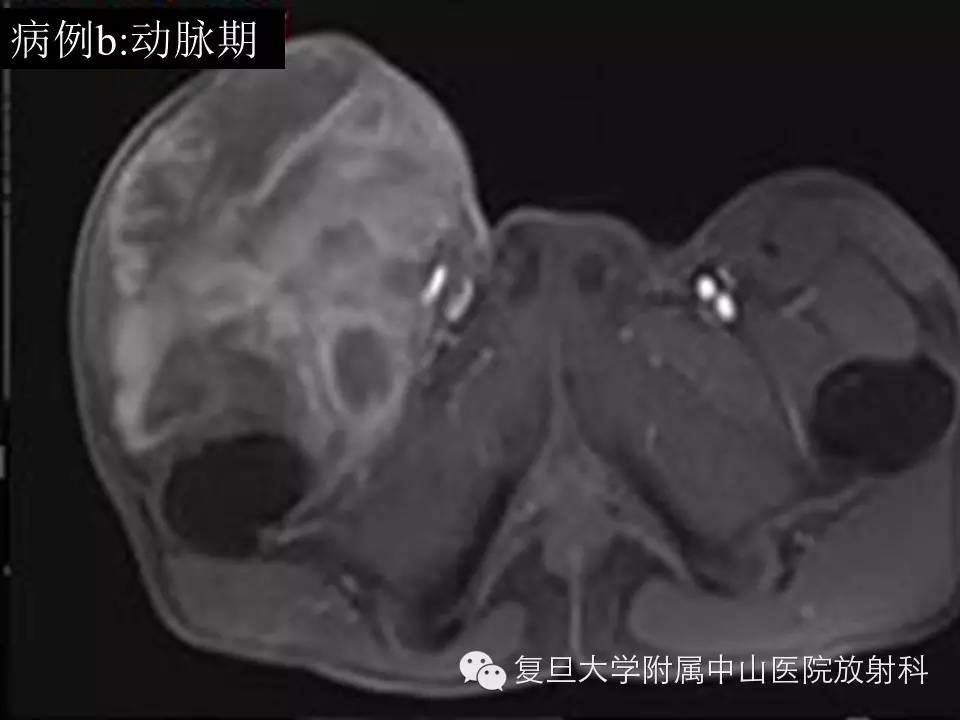
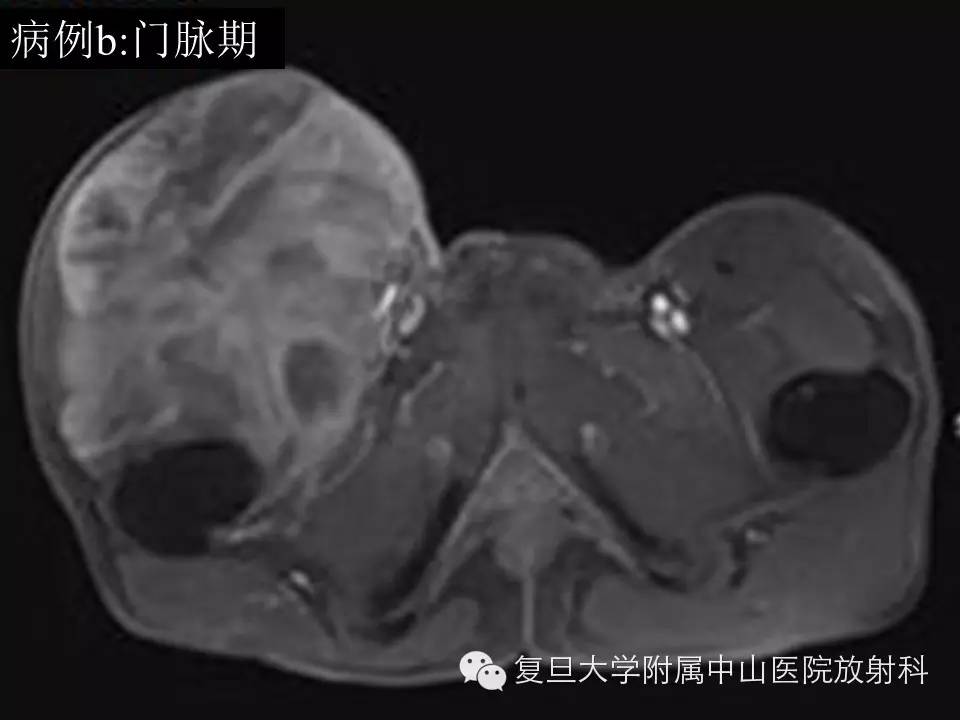
病例(b): 右侧腹股沟区见一异常巨大肿块影,约22.7*15.8*12.7cm,边界欠清,T1低信号,内见斑片状高信号出血区,T2呈混杂高信号,增强后不均匀持续强化,与临近走行血管关系密切,临近右侧股骨低信号骨皮质尚光整,未见明显骨质破坏。
病理结果
病例(a): (左大腿)结合免疫组化结果及FISH检测结果(SYT基因分离),为滑膜肉瘤,单相型。
病例(b): (右腹股沟)短梭形细胞肿瘤,细胞丰富-密集,异型,可见核分裂相(约33个/10HPF),结合免疫组化及FISH检测结果(SYT基因分离),符合滑膜肉瘤。
讨论
滑膜肉瘤(Synovial sarcoma ,SS)因常发生于关节附近,误认为起源于滑膜,实际上它并非起源于滑膜,是一种恶性间叶性肿瘤,占软组织肉瘤5%-10%,是儿童和青少年最常见的非横纹肌肉瘤(15%-20%)。主要发生于年轻患者,15-40岁多见,约30%发生于20岁以下,但小于10岁又很罕见,男:女≈1.2:1;可以发生在任何解剖位置,下肢最常见(约66%,但很少发生于关节内),其次是头、颈部,胸部等。肿块通常>5cm,较小的病灶主要位于表浅部位,如手足,容易与腱鞘囊肿等混淆;可有钙化(约30%)、囊变、坏死、出血等;组织病理上通常分为单相梭形细胞型、双相型以及差分化型,其中单相梭形细胞型是最常见的类型;镜下单相梭形细胞型表现为均一的梭形肿瘤细胞,相对较小,核卵圆形、粗短状或细长形,浅染,核仁不明显,胞质稀少,细胞界限不清;双相梭形细胞型由同单相型梭形细胞相似的成纤维样梭形细胞及上皮细胞构成,其中上皮细胞组成腺体样结构;差分化型瘤细胞呈小圆形,排列紧密,核深染,圆形或卵圆形,胞质稀疏,有丝分裂活跃,常伴坏死。超过90%的SS存在X与18号染色体的特异性易位, 这种易位t (X;18)(p11.2;q11.2)是18号染色体上的SYT基因(目前称SS18基因) 和X染色体上高度同源基因(SSX1,SSX2和SSX4)之一融合约2/3病例有SYT/SSX1的融合,1/3有SYT/SSX2融合,极少数病例有SYT/SSX4的融合,易位的结果是在mRNA水平上形成了一个融合转录体,可以用常规遗传细胞学、荧光原位杂交、PCR技术检测。
影像学上,MR通常表现为界清或局灶性浸润,常因病灶较大内有囊变、坏死出血等而T1呈混杂信号(较小时信号可均匀同肌肉相似),在 T 1 WI 上肿瘤的高信号区为肿瘤内大的出血灶 ,低信号区为肿瘤的坏死和钙化 , 而肿瘤实质通常为等信号;T2混杂高信号,可出现“三重信号征 ”,即与液体类似的高信号, 与脂肪信号类似或稍高的中等信号、与纤维组织类似的稍低信号,病理组织学对比表明, 肿瘤内陈旧性出血含铁血黄素沉着、钙化和纤维组织表现为低信号, 稍高信号为肿瘤的实质部分,明显高信号区域为肿瘤的大块坏死区和新鲜出血灶;部分可出现液平(约18%),动态增强通常表现为明显不均匀持续强化,病灶较小时可均匀持续性强化。本组病例(b)较典型,病例(a)容易误诊,CT对显示钙化有优势,SS钙化多数表现为位于肿块边缘的细小点状或条状的钙化,如本组病例(a)。复习文献 , 结合本组资料,我们认为,对于发生于青壮年、大关节周围,病灶含有明显囊性无强化结构的病灶 , 尤其MRI上出现高、 中 、低三重信号和/ 或病灶内出现斑点状钙化时,应考虑到SS。
SS需与纤维肉瘤、平滑肌肉瘤、横纹肌肉瘤、恶性纤维组织细胞瘤等以及恶性纤维瘤等鉴别:纤维肉瘤有巨大软组织肿块而骨质破坏较轻,无明显钙化,发病年龄较滑膜肉瘤大; 侵袭性纤维瘤见于中年,好发于大腿、腹壁及腹膜后,边缘一般清晰,密度低于肌肉,且多均匀,T1WI及T2WI上多因纤维成分高而呈低信号影,增强后多渐进性强化;平滑肌肉瘤多见于子宫和胃肠道,瘤体内多有坏死、出血、囊变;瘤体T1大部表现为肌肉信号。横纹肌肉瘤为儿童常见的恶性肿瘤,表现为边界不清的无痛性深部肿块,多表现为肌肉密度,磁共振T1表现为近似肌肉信号。恶性纤维组织细胞瘤多见于50-70岁中老年人,好发于大腿,钙化发生率较低,边界多不清,增强扫描强化明显。对于临近关节的,还需与色素沉着绒毛结节性滑膜炎鉴别。 影像上常常难以鉴别以上病变,最终诊断SS还需依靠组织病理免疫及细胞遗传与基因学。
参考文献
1. Synovial sarcoma: defining features and diagnostic evolution. Khin Thway. et al. Annals of Diagnostic Pathology 2014;18: 369–380
2. Synovial Sarcoma in Children and Adolescents. Anna Kerouanton.et al. J Pediatr Hematol Oncol 2014;36:257–262
3. Synovial sarcoma: Magnetic resonance and computed tomography imaging features and differential diagnostic considerations. CHANGHUA LIANG et al. ONCOLOGY LETTERS,2015, 9: 661-666
4. CT, MRI Imaging Findings and Differential Diagnosis of Synovial Sarcoma. ZHENG Hong-wei et al.中国CT和MRI杂志 2013,4:100-103
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#病例讨论#
44
#放射科#
32
好文章,值得看。
100
………
101