【Blood Adv】原发CNS淋巴瘤巩固治疗模式的演变及结局
2024-08-30 聊聊血液 聊聊血液 发表于上海
纪念斯隆·凯特琳癌症中心学者开展回顾性研究,分析了该中心大样本队列中PCNSL巩固治疗的四十年纵向演变,以及接受不同巩固治疗策略的结局。
PCNSL巩固
原发性中枢神经系统淋巴瘤(PCNSL)是一种侵袭性淋巴瘤,预后不佳。PCNSL的标准治疗包括含大剂量甲氨蝶呤化疗诱导治疗及巩固治疗,巩固治疗策略包括全脑放疗(≤24Gy的低剂量放疗,称为减低剂量全脑放疗[RD-WBRT];>24Gy的标准剂量放疗,称为标准剂量全脑放疗[SD-WBRT])联合阿糖胞苷、非清髓性化疗(NMC,一般阿糖胞苷剂量为3g/m2连续两天,两个28天周期)或自体造血细胞移植(AHCT),但它们之间缺乏相互对比。
因此纪念斯隆·凯特琳癌症中心学者开展回顾性研究,分析了该中心大样本队列中PCNSL巩固治疗的四十年纵向演变,以及接受不同巩固治疗策略的结局。近日发表于《Blood Advances》。

研究方法&结果
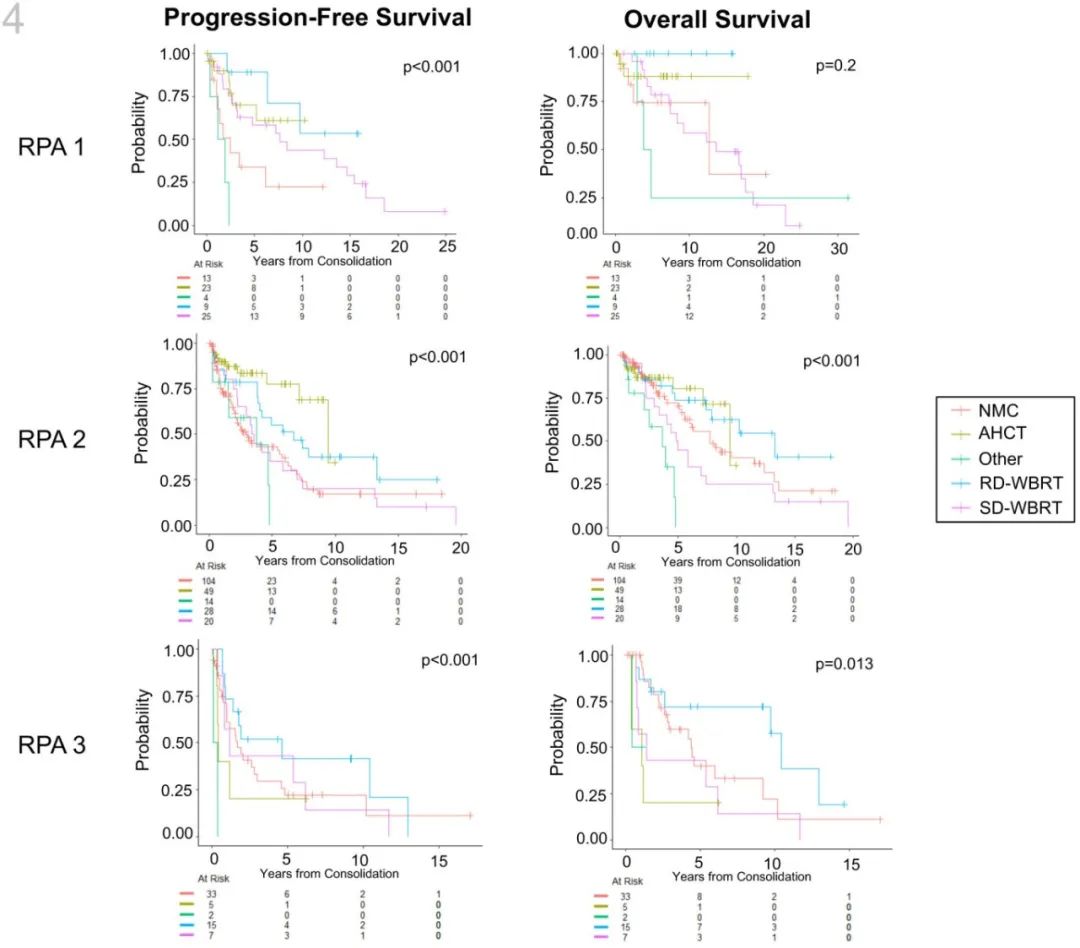
该研究纳入1983-2020年期间机构数据库的PCNSL患者,按每十年和MSKCC递归划分分析(recursive partitioning analysis,RPA)分类进行分层,通过多项逻辑回归分析与巩固治疗相关的临床人口学情况,通过合并的比例风险分析无进展(PFS)和总生存期(OS)。MSKCC RPA分类包括:1 (年龄<50岁)、2 (≥50岁, KPS ≥70)、3 (≥50岁, KPS<70)。
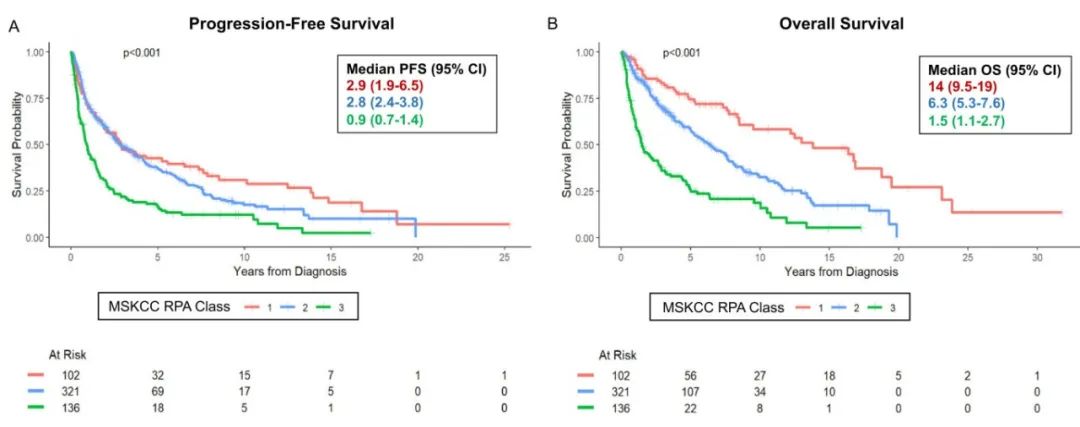
559例患者中,385例(69%)接受了巩固治疗。R-MPV和MPV是主要诱导方案;NMC(43%)和HSCT(21%)是主要巩固方案。中位随访时间和OS分别为7.4年和5.7年。RPA分类与PFS和OS均相关。
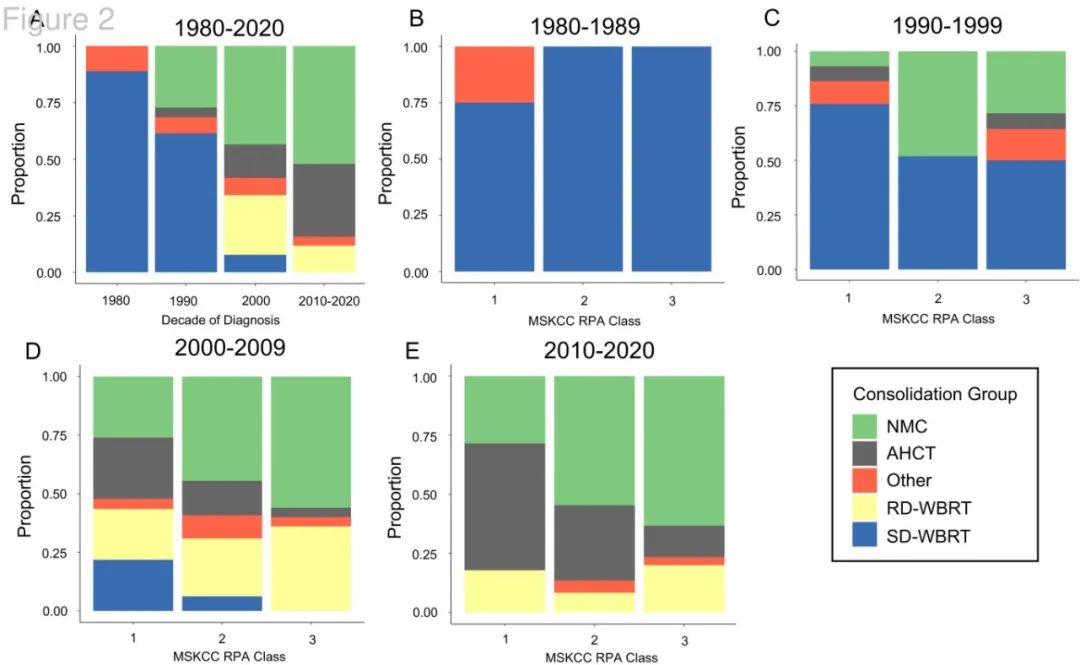
WBRT的使用率随时间有所下降(1990年代为61%,2010年代为12%),而AHCT(1990年代为4%,2010年代为32%)和NMC(1990年代为27%,2010年代为52%)有所上升。
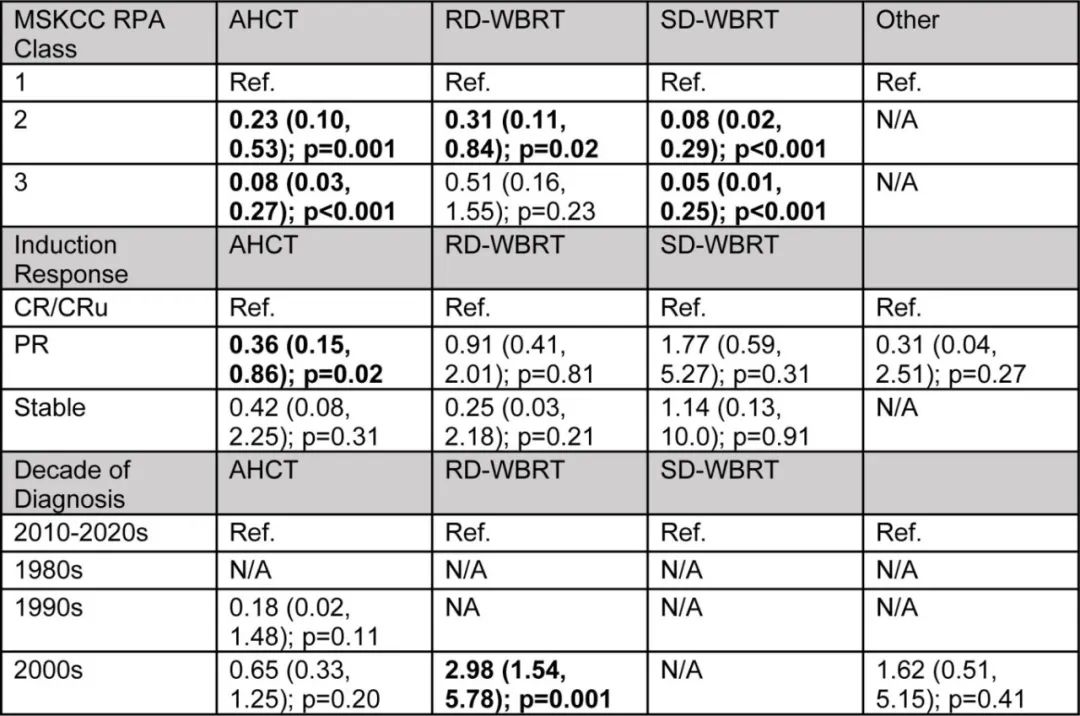
影响巩固策略的因素方面,与RPA 1相比,RPA 2患者更容易接受NMC而非其他巩固策略,诱导后部分缓解患者接受AHCT的可能性较小(OR=0.36, p=0.02),RPA 3患者更少接受AHCT或SD-WBRT。
在351例对巩固治疗完全缓解的患者中,巩固治疗后的中位PFS和OS分别为4.6和9.2年,与未巩固治疗相比,巩固治疗可改善PFS和OS。多因素分析显示只有接受R-MPV诱导(相对于MPV和其他方案)与PFS改善相关(HR=0.52, p=0.006),不同巩固治疗策略之间未观察到显著的校正后生存差异。
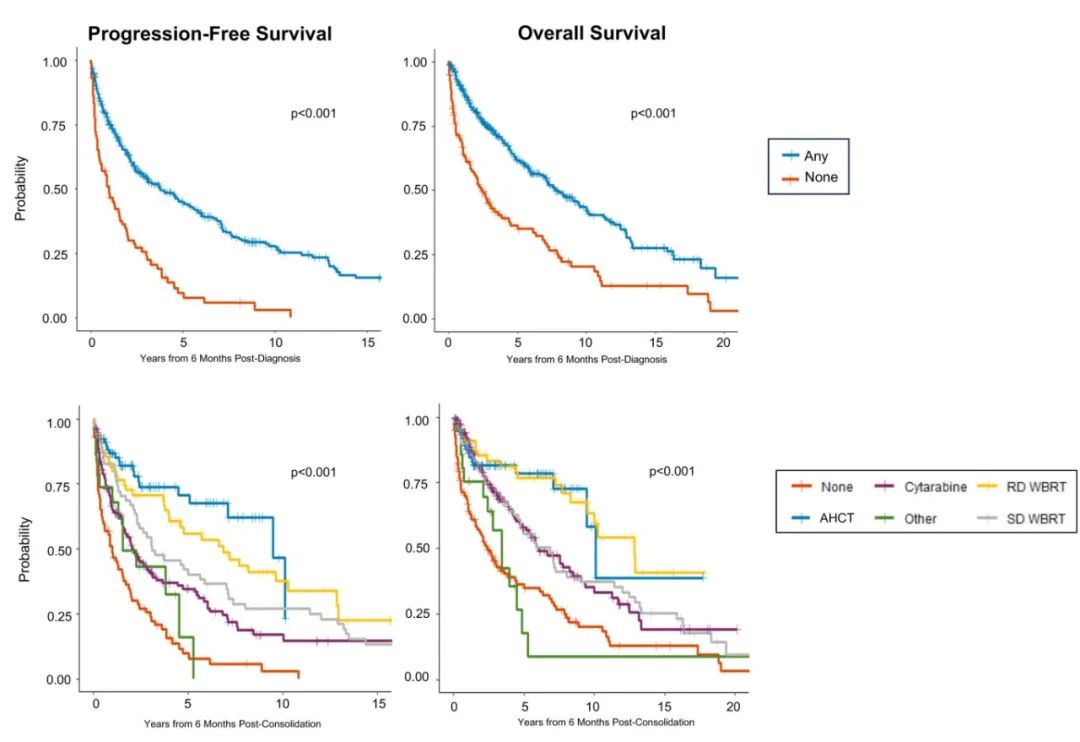
对于RPA 1患者,AHCT或RD-WBRT的中位PFS和OS均未达到,而NMC分别为2.5年和13.0年。对于RPA 2患者,RD-WBRT的中位PFS和OS分别为6.7年和13年,AHCT为9.4年和9.4年,NMC为3.0年和7.7年。对于RPA 3患者,RD-WBRT的中位PFS和OS分别为4.6和10年,而NMC分别为1.7和4.4年。
总结
该研究是PCNSL患者的最大规模研究,证实从20世纪80年代到现代,AHCT越来越多地用于PCNSL巩固,特别是对健康状况较好的患者。虽然不同巩固治疗策略在PFS和OS的多因素分析中无显著差异,但AHCT相对于NMC在PFS的两两比较中确实具有统计学上的有利结果。NMC似乎对大多数患者并不有效,但对于体能不佳的患者,越来越多地使用它来代替RD-WBRT。重要的是,RD-WBRT具有极佳的PFS结果。该研究表明,RD-WBRT是不适合AHCT的患者(或拒绝AHCT的患者)有效的替代巩固治疗策略。
参考文献
Tringale KR,et al.Evolving consolidation patterns and outcomes for a large cohort of primary CNS lymphoma patients.Blood Adv . 2024 Aug 21:bloodadvances.2024013780. doi: 10.1182/bloodadvances.2024013780
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言















#PCNSL# #原发性中枢神经系统淋巴瘤#
92