一、第 1 部分:患者的故事
1、现病史
一名患有转移性扁桃体鳞状细胞癌、心肌病和慢性阻塞性肺病 (COPD) 的 67 岁男性因背部瘙痒和呼吸急促而到急诊科就诊。当天早些时候,他来到肿瘤诊所接受化疗输液。治疗几分钟后,他的背部开始发痒,停止输液。不久之后,他开始感到呼吸急促。呼吸急促逐渐恶化,促使转移到急诊室。来诊前,患者感觉良好,无发热、寒战、皮疹、潮红、胸痛、喘息、呼吸困难或腹痛。
方框 1 中提供了有关患者的其他信息
|
医疗和手术史、药物、过敏史和社会史 医疗和手术史: 慢性阻塞性肺病 酒精性心肌病(左心室射血分数现已恢复到正常范围) 药物: 心血管:琥珀酸美托洛尔 肿瘤学:西妥昔单抗、卡铂、紫杉醇 癌症症状管理:昂丹司琼、丙氯拉嗪、羟考酮、芬太尼贴剂、聚乙二醇 膳食补充剂:胆钙化醇、叶酸、硫胺素 过敏: 社会史: |
2、哪些其他问题将有助于形成问题表述并进行初步鉴别诊断?
Q1:患者是否有任何活动性症状或最近是否有 COPD 或心肌病恶化?
问题的理由:
这个问题有助于评估患者慢性病的后遗症或恶化是否会导致他目前的呼吸道症状。在评估控制不佳的 COPD 时,重要的是要考虑使用沙丁胺醇吸入器的频率、白天喘息或呼吸困难以及夜间觉醒或症状。在评估心力衰竭症状时,应询问端坐呼吸、阵发性夜间呼吸困难和下肢水肿。
回答:
在基线时,患者在短距离步行时出现劳力性呼吸困难,但不使用补充氧气。就诊前,他没有使用沙丁胺醇吸入器,也没有任何喘息、夜间呼吸困难或下肢肿胀。
Q2:患者是否有任何新的或最近的接触?
问题的理由:
瘙痒和呼吸困难的急性发作引起了对可能的过敏反应的关注。应询问新的接触情况,包括食物、药物(包括任何非处方药)、昆虫叮咬和乳胶等物质。与更严重的过敏反应相关的辅助因素,如体育锻炼、酒精、感染、月经状态/经前状态、极热或极冷暴露、花粉暴露(在敏感患者中)和使用某些药物(例如,非甾体类药物)抗炎药、阿片类药物、β-受体阻滞剂)对评估很重要。
回答:
自 1 个月前被诊断出癌症以来,该患者一直在接受新药物治疗,以帮助控制疼痛和恶心。他来诊所接受了第一剂西妥昔单抗,在输注前 30 分钟接受了昂丹司琼、苯海拉明、地塞米松和法莫替丁作为术前用药。当症状开始时,他已经接受了大约 10% 的西妥昔单抗总剂量。关于辅助因素,患者接受美托洛尔治疗心肌病,但治疗方案多年来没有改变。他没有注意到任何昆虫叮咬,也没有新的食物接触、最近的运动、最近的疾病、极热或极冷的暴露,也没有使用酒精、阿片类药物或非甾体抗炎药。他没有过敏性鼻炎或结膜炎病史。
Q3:患者是否有过敏反应或过敏反应史?
问题的理由:
尽管患者没有已知的药物过敏,但对过敏进行更广泛的评估以包括非药物过敏或过敏反应史可能是有用的。例如,与肥大细胞活化相关的疾病,例如全身性肥大细胞增多症、肥大细胞活化综合征或特发性过敏反应,可能与过敏反应或过敏反应史有关。一些过敏性疾病可能与特定的过敏反应有关。例如,肥大细胞增多症是膜翅目毒液过敏反应的危险因素。 1
回答:
该患者此前曾在接触蜜蜂毒液后出现过敏反应。 32 岁时,他在被蜜蜂蜇伤几分钟后出现全身性荨麻疹和喘息,并用苯海拉明、甲基强的松龙和肌肉注射肾上腺素治疗。他从未接受过过敏症专家的评估,也没有接受毒液免疫治疗。他没有携带肾上腺素自动注射器。
3、体格检查
患者的生命体征见方框 2。
|
方框 2:生命体征 温度:37.0°C(口服);心率:每分钟108次;血压:120/77 毫米汞柱;呼吸频率:每分钟 30 次;和氧饱和度:85% 呼吸环境空气。 |
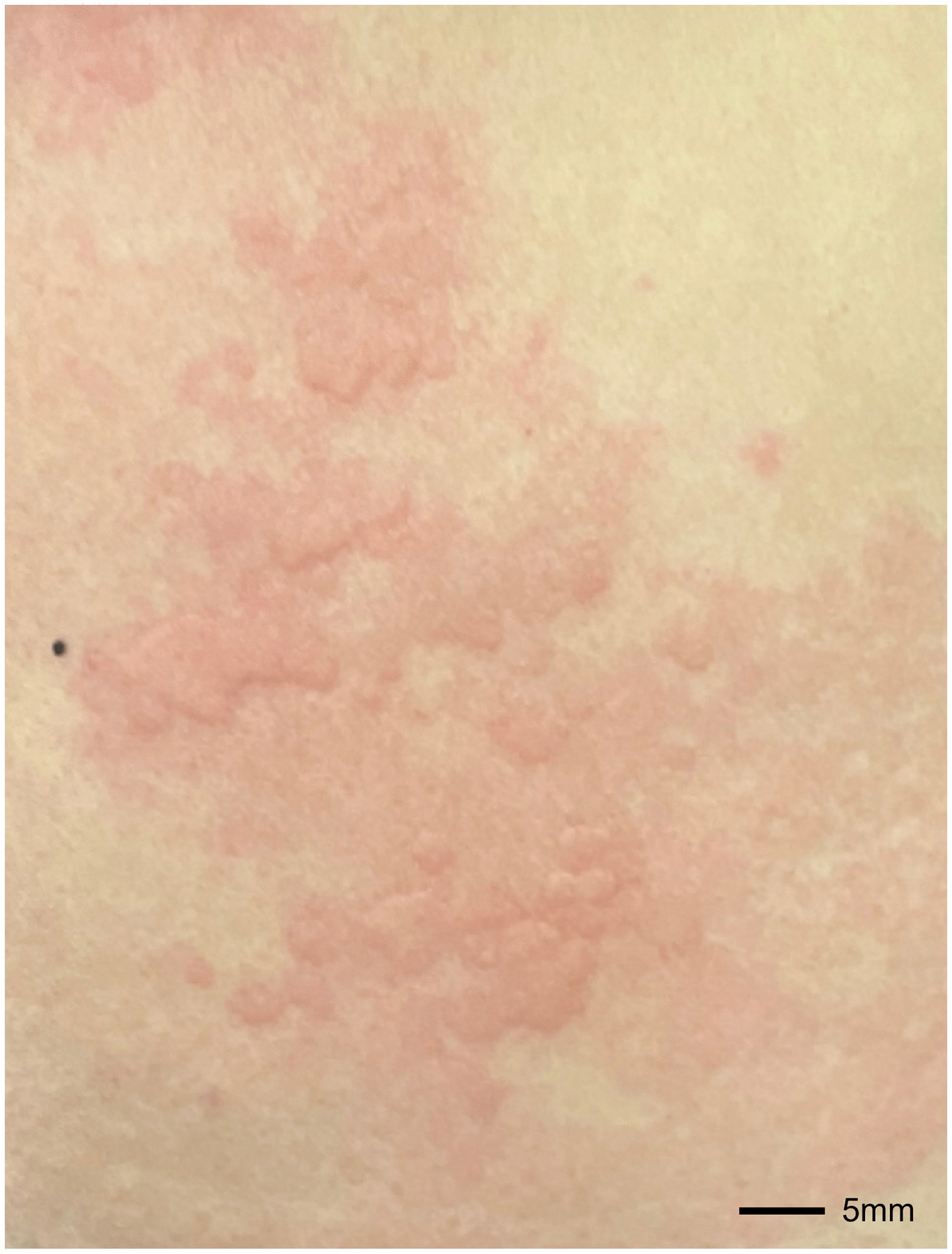
图1、患者下背部荨麻疹。
患者面色苍白,呼吸窘迫。没有结膜炎,也没有红脸。他的舌头或嘴唇、脸和四肢的皮肤下没有肿胀。他的下背部有荨麻疹(图1)。心律正常,心音正常,无杂音或奔马律。他正在使用辅助肌肉通气,但听诊没有外来声音。腹部柔软,触诊无触痛,肠鸣音正常。四肢没有皮疹、杵状指或水肿。颅神经未见异常,四肢活动正常。
二、第 2 部分:制定问题表示并建立鉴别诊断
这是一名 67 岁男性,患有转移性扁桃体鳞状细胞癌、心肌病和慢性阻塞性肺病,表现为急性荨麻疹和呼吸困难伴低氧血症。如方框 3 所示,荨麻疹和全身症状的存在激活了鉴别诊断,包括过敏反应、内源性组胺产生过多的疾病以及急性荨麻疹或血管性水肿。2,3 此外,患者患有慢性心脏和肺部疾病;这些疾病的恶化或后遗症,伴有急性荨麻疹或其他不相关的皮疹,可能与他的表现一致。
|
方框 3:建立荨麻疹、呼吸困难和低氧血症鉴别诊断的框架 过敏反应
即刻超敏反应介质的过量内源性产生
荨麻疹或血管性水肿
伴有无关皮疹的心肺疾病
|
1、哪些额外的调查会有所帮助?
评估类胰蛋白酶(肥大细胞活化的标志物)可能有助于区分某些过敏性疾病。类胰蛋白酶仅存在于肥大细胞中,并且有两种形式,α-类胰蛋白酶和 β-类胰蛋白酶,尽管在临床实践中通常测量总类胰蛋白酶。 α-类胰蛋白酶在肥大细胞增多症中组成型分泌和升高。 β-类胰蛋白酶在肥大细胞脱粒过程中释放,就像在过敏反应中发生的那样。类胰蛋白酶的升高与组胺的升高是一致的,因为两者都是由肥大细胞产生的。类胰蛋白酶水平在过敏反应开始后 1 到 1.5 小时达到峰值,并可能持续长达 6 小时。3 然而,重要的是要注意,正常的类胰蛋白酶水平并不能排除过敏反应或过敏反应。此外,类胰蛋白酶检测可能并不总是立即可用,因此它在急性环境中的用处可能会受到限制。
额外的测试,例如全血细胞计数和电解质评估,以及肾和肝功能,有助于更好地表征临床综合征。获得动脉或静脉血气分析可能有助于更好地确定低氧血症的性质。心电图 (ECG) 和肌钙蛋白水平有助于评估心肌损伤和缺血。胸片可用于评估肺部疾病,例如气胸、肺炎或肺水肿。
2、是否应该开始经验性治疗?
应开始补充氧气以控制低氧血症;考虑到患者的 COPD 病史,需要密切注意补充氧气可能伴随的高碳酸血症,并应密切监测血气。当临床高度关注过敏反应时,如本例,肌注肾上腺素也应立即给药。
结果
初步实验室研究的结果如图 2 所示,其他测试结果在方框 4 中提供。
图 2
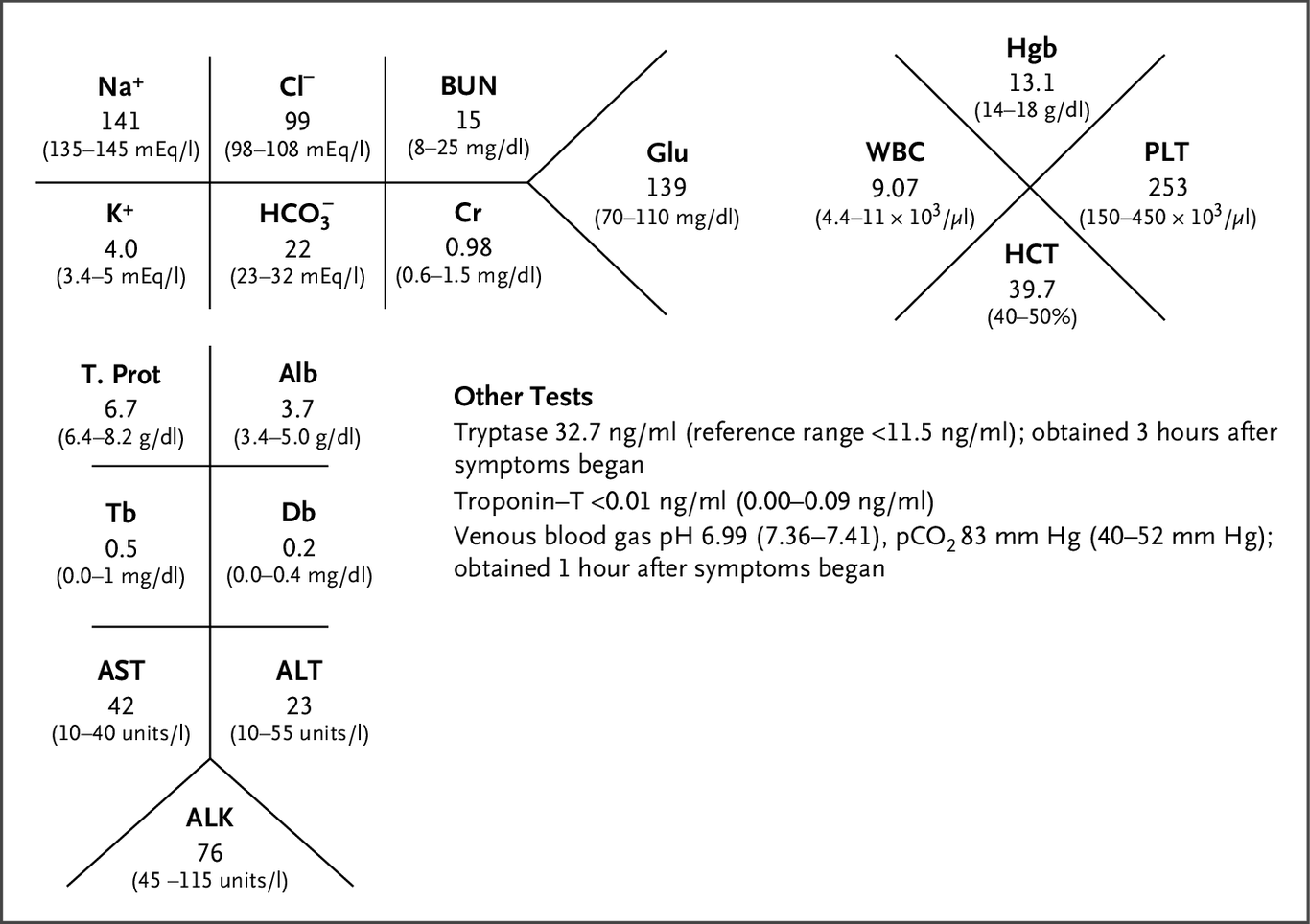
图 2、患者的实验室结果
|
方框 4:其他测试结果 胸片:肺部过度充气,无其他异常。 |
三、第 3 部分:鉴别诊断
患者在反应后数小时内获得的类胰蛋白酶水平升高使我们能够从鉴别诊断中消除许多项目,并专注于过敏反应和组胺产生过多的情况(方框 5)。根据美国国家过敏和传染病研究所以及食物过敏和过敏反应网络标准,过敏反应被定义为一种严重的 I 型免疫球蛋白 E (IgE) 介导的反应,涉及以下之一:(1) 急性发作的疾病涉及皮肤、黏膜组织或两者兼有,以及呼吸损害和/或低血压; (2) 两个或多个器官系统在接触可能的过敏原后迅速受累;或(3)暴露于已知或可能的过敏原后出现低血压。 本例患者因高碳酸血症和低氧性呼吸衰竭而出现荨麻疹和呼吸窘迫,符合过敏反应的临床诊断。患者近期没有接触过与过敏反应相关的身体因素,例如运动或低温。考虑到患者的毒液过敏史,肥大细胞疾病仍然可能发生,尤其是全身性肥大细胞增多症。因此,类胰蛋白酶测试应在反应后至少 24 小时重复进行,以评估类胰蛋白酶的过量组成型生产。
|
方框 5:评估荨麻疹、呼吸困难和低氧血症病例的完善框架 过敏反应
即刻超敏反应介质的过量内源性产生
伴有无关皮疹的心肺疾病 |
医院课程1
患者最初接受静脉注射苯海拉明和甲基强的松龙以及两剂肌肉注射肾上腺素。在第二次肾上腺素剂量后给予胰高血糖素。然而,随着低氧血症的恶化,患者逐渐失去反应,最终导致无脉搏电活动心脏骤停。进行了心肺复苏,气管插管,显露一个大肿胀的会厌。心肺复苏5分钟后自主循环恢复。开始持续静脉注射肾上腺素,并将患者转移到重症监护病房。反应后 24 小时获得的类胰蛋白酶水平为 5.0 ng/ml(参考范围,<11.5 ng/ml)。
这些结果如何影响您的鉴别诊断?
患者迅速恶化的病情凸显了识别某些超敏反应的潜在严重性的重要性。在这种情况下,正常的类胰蛋白酶重复发现使得系统性肥大细胞增多症的诊断不太可能。肥大细胞活化和特发性过敏反应都是排除性诊断,只有在所有其他诊断都被排除后才能做出。这使得外源性过敏反应成为最可能的诊断。大多数过敏反应发生在接触过敏原的 1 小时内,但在某些情况下,反应可能会在数小时后开始。由于在西妥昔单抗输注过程中发生了过敏反应,因此最高怀疑是对西妥昔单抗的过敏反应。尽管患者在输注西妥昔单抗之前接受了其他药物治疗,但这些药物与过敏反应有关的可能性要小得多。
患者的反应发生在第一剂西妥昔单抗时,这对于 IgE 介导的过敏来说是非典型的,这表明对西妥昔单抗的过敏可能是由于交替暴露而发生的。考虑到这一点,半乳糖-α-1,3-半乳糖(α-gal)综合征成为一个重要的考虑因素。 α-gal 是一种由大多数非灵长类哺乳动物表达但人类不表达的寡糖。 4 在 α-gal 综合征中,IgE 抗体在被某些蜱虫(美洲钝缘蜱或美国的“孤星蜱”)叮咬后产生.这些抗体可以与一系列哺乳动物蛋白质结合,导致反应,如荨麻疹、血管性水肿、喘息和/或过敏反应,通常在接触红肉(例如猪肉、牛肉、羊肉)后。4,5 α- gal过敏是反应的延迟方面;虽然 IgE 介导的食物过敏通常在摄入食物后 1 至 2 小时内出现,但 α-gal 反应通常在食用哺乳动物肉制品后约 3 至 5 小时出现。患有 alpha-gal 综合征的患者也可能对某些含有 alpha-gal 的药物和材料过敏。其中包括西妥昔单抗、响尾蛇抗蛇毒血清、含有明胶的产品(在某些疫苗或凝胶产品中)、牛/猪心脏瓣膜、胰酶替代物和肝素。尽管对摄入红肉的反应会出现特征性延迟,但对肠胃外接受的含有 α-gal 的产品(如西妥昔单抗)的反应可能会迅速发生。
西妥昔单抗是一种针对表皮生长因子受体的嵌合小鼠-人免疫球蛋白 G1 单克隆抗体,用于治疗结直肠癌和头颈部鳞状细胞癌。 6 西妥昔单抗与 α-gal 综合征有关,因为 α-gal 存在于西妥昔单抗重链的 Fab 部分。α-gal 综合征可以通过针对 α-gal 和牛肉的 IgE 抗体的免疫测定测试来确认,并且这些测试是为患者获得的。
四、第 4 部分:诊断
牛肉IgE为8.54 kU/l(参考范围,<0.10 kU/l),α-gal IgE为96.60 kU/l(参考范围,<0.10 kU/l),确诊为α-gal综合征。
1、医院课程 2
患者继续接受甲基强的松龙和静脉注射肾上腺素的简短治疗。荨麻疹消退,纤维检查显示无残留气道水肿,拔管无困难。当被问及先前的食物过敏时,患者报告说他经常吃牛肉和猪肉,没有问题。他不记得有任何蜱叮咬。他获得了潜在过敏反应的预期指导和肾上腺素自动注射器。第二天他就出院了,随后的治疗方案中省略了西妥昔单抗。
2、最终诊断/总结
患者的表现与因 α-gal 综合征继发于西妥昔单抗的过敏反应一致。大约 3% 至 4% 的西妥昔单抗反应是严重的超敏反应,其特征是快速发作的支气管痉挛、喘鸣、声音嘶哑、恶心和呕吐、荨麻疹和/或低血压。 对于过敏反应的管理,一线治疗包括氧疗治疗低氧血症(如果有情有可原的情况,请仔细注意给氧对通气状态的影响,如本例),肌肉注射肾上腺素,必要时静脉输液。延迟给予肾上腺素可导致难治性症状或晚期反应。 二线治疗包括抗组胺药和糖皮质激素,可考虑用于对症治疗或严重过敏反应的情况,但两者均不应单独治疗用于过敏反应或延迟给予肾上腺素。静脉注射肾上腺素可用于对多剂量肌肉注射肾上腺素无反应的严重和长期过敏反应;然而,应谨慎使用,并持续监测血流动力学。西妥昔单抗超敏反应可以通过避免或脱敏来管理。在这种情况下,考虑到患者反应的严重性以及患者肿瘤治疗方案的合适替代方案的可用性,避免用药是首选策略。然而,如果没有合适的替代治疗方法,或者对于较轻微的超敏反应,可以考虑脱敏。
在美国田纳西州和北卡罗来纳州等一些地理区域,对西妥昔单抗的严重超敏反应发生率较高(超过 20%),而在美国东北部报告的发生率要低得多(低于 1%)。西妥昔单抗过敏率较高的地区与红肉过敏率较高的地区重叠,以及孤星蜱虫的分布。这名患有 α-gal 综合征和西妥昔单抗引起的过敏反应的患者住在玛莎葡萄园岛,从未在美国东北部以外的地方旅行过。尽管他没有明确回忆起蜱叮咬,但这一诊断强烈表明他曾在马萨诸塞州被一只孤星蜱叮咬。孤星蜱在美国东南部更为常见,但它们的地理分布已逐渐向北扩展,特别是沿大西洋海岸和中西部。新泽西州南部历史上被认为是它们的最北端,但孤星蜱现在居住在从德克萨斯州到堪萨斯州的整个美国东部,并且可以在缅因州北部找到。气候变化与这种增加的分布密切相关。例如,气候变暖允许更多蜱虫在以前不适宜居住的地方过冬。由于栖息地破碎化和生物多样性丧失,孤星蜱的宿主数量也在增加。白尾鹿(Odocoileus virginianus)是孤星蜱的主要宿主,它们的活动范围逐渐向北扩大,这与孤星蜱种群的增加和扩大有关。
3、课后温习
过敏反应是一种严重的 I 型 IgE 介导的反应,涉及以下之一: (1) 涉及皮肤、黏膜组织或两者的疾病的急性发作,以及呼吸损害和/或低血压; (2) 两个或多个器官系统在接触可能的过敏原后迅速受累; 或 (3) 暴露于已知或可能的过敏原后出现低血压。
西妥昔单抗介导的过敏反应强烈提示 alpha-gal 综合征,该综合征涉及对碳水化合物过敏原 galactose-alpha-1,3-galactose 的敏感性,这是由于某些蜱虫(美洲蜱或美国的孤星蜱)叮咬而发生的。 状态)。
气候变化正在推动孤星蜱的栖息地扩张,并扩大 alpha-gal 综合征在美国的分布
原始出处:
A 67-Year-Old Man with Pruritus and Dyspnea. NEJM Evid 2022; 1 (11) DOI:https://doi.org/10.1056/EVIDmr2200210
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












