academic radiology:腹部/盆腔神经母细胞瘤的CT表现与术中血管损伤的相关性
2023-05-11 shaosai MedSci原创 发表于山东省
与磁共振成像相比,计算机断层扫描(CT)可以更好地显示神经母细胞瘤与周围血管结构之间的关系;因此,外科医生经常使用CT进行手术规划。
 神经母细胞瘤是源于儿童外周交感神经系统的最常见的恶性肿瘤,主要分布在肾上腺和腹膜后。神经母细胞瘤具有复杂的生物学特征和明显的异质性,可以是单发的、也可以是转移的。传统的国际神经母细胞瘤分期系统(INSS)是一个术后分期系统,主要依赖于术中评估。虽然INSS可以准确地对神经母细胞瘤的临床分期进行分类,但受操作者的主观经验和手术技巧的影响很大。2009年,国际神经母细胞瘤风险小组纳入了20个图像定义的风险因素(IDRFs),根据影像学和临床特征制定了国际神经母细胞瘤风险组分期系统(INRGSS),有利于术前的手术计划,并有助于神经母细胞瘤手术治疗的多中心研究。一些研究工作表明,INRGSS对神经母细胞瘤具有重要的临床价值。新修订的儿童肿瘤学组神经母细胞瘤风险分类器中包括了INRGSS对神经母细胞瘤进行风险分层,进一步强调了IDRFs对神经母细胞瘤的重要性。
神经母细胞瘤是源于儿童外周交感神经系统的最常见的恶性肿瘤,主要分布在肾上腺和腹膜后。神经母细胞瘤具有复杂的生物学特征和明显的异质性,可以是单发的、也可以是转移的。传统的国际神经母细胞瘤分期系统(INSS)是一个术后分期系统,主要依赖于术中评估。虽然INSS可以准确地对神经母细胞瘤的临床分期进行分类,但受操作者的主观经验和手术技巧的影响很大。2009年,国际神经母细胞瘤风险小组纳入了20个图像定义的风险因素(IDRFs),根据影像学和临床特征制定了国际神经母细胞瘤风险组分期系统(INRGSS),有利于术前的手术计划,并有助于神经母细胞瘤手术治疗的多中心研究。一些研究工作表明,INRGSS对神经母细胞瘤具有重要的临床价值。新修订的儿童肿瘤学组神经母细胞瘤风险分类器中包括了INRGSS对神经母细胞瘤进行风险分层,进一步强调了IDRFs对神经母细胞瘤的重要性。
多项研究显示,血管IDRFs是神经母细胞瘤的共同特征。2010年INRG项目的一份共识报告将神经母细胞瘤和血管之间的关系定义为四种类型:接触型、包裹型、扁平型和侵入型。当动脉周长的50%以下受累时被认为是接触型;当静脉被压迫并有可见的管腔时,就认为是扁平的静脉;当超过50%的动脉周长受累或静脉被压扁且有不可见的管腔时,应考虑为侵入型。值得注意的是,当神经母细胞瘤接触到或包裹到肾小管时,就可以考虑侵袭。然而一些研究表明,将刚刚接触到肾血管的神经母细胞瘤是IDRF处理的手术风险之一。由于神经母细胞瘤手术技术的发展,先进的手术方法大大促进了腹腔和盆腔神经母细胞瘤的切除。然而到目前为止,还没有关于神经母细胞瘤术前影像学血管受累和术中血管损伤之间关系的报道。同时,一部分神经母细胞瘤在手术过程中会出现血管粘连和/或侵入性生长,这在术前影像学上很难判断。这种意外的血管浸润与神经母细胞瘤的预后不佳有关。因此,研究神经母细胞瘤的术前影像学血管浸润和术中血管损伤之间的关系是非常必要的。
与磁共振成像相比,计算机断层扫描(CT)可以更好地显示神经母细胞瘤与周围血管结构之间的关系;因此,外科医生经常使用CT进行手术规划。
近日,发表在academic radiology杂志的一项研究探讨了腹部或盆腔神经母细胞瘤术中血管损伤的发生率,并研究了腹部或盆腔神经母细胞瘤术前CT上的影像学血管受累与术中血管损伤之间的相关性。
本项研究招募了297名腹腔或盆腔神经母细胞瘤患者。根据术前CT上神经母细胞瘤与邻近动脉的关系被分为无接触、接触(涉及的血管周长小于50%)、部分包裹(涉及的血管周长小于100%)和完全包裹(涉及的血管周长为100%)。同样,术前CT上神经母细胞瘤与相邻静脉的关系也被分为无压迫、有可见管腔的扁平化和有不可见管腔的扁平化。此外,研究还分析了神经母细胞瘤的术前影像学血管受累与术中血管损伤之间的相关性。
共有61名患者有术中血管损伤,其中76条血管受到损伤。静脉损伤(66/76,86.84%)比动脉损伤(10/76,13.16%)更常见。此外,静脉损伤经常发生在下腔静脉(32/66,48.48%)、肾静脉(19/66,28.79%)和髂静脉(8/66,12.12%)。所有受伤的动脉在术前CT上都表现为完全被包裹,而当动脉表现为被接触或部分被包裹时则没有发生损伤。总的来说,87.88%(58/66)的受伤静脉在术前CT上呈扁平状、管腔可见,而只有12.12%(8/66)的受伤静脉呈扁平状、管腔不可见。
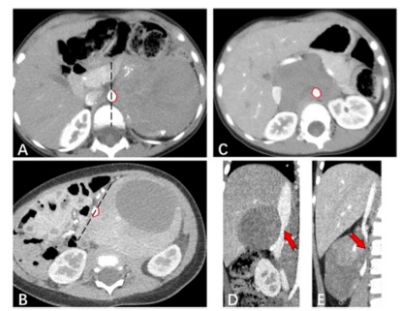
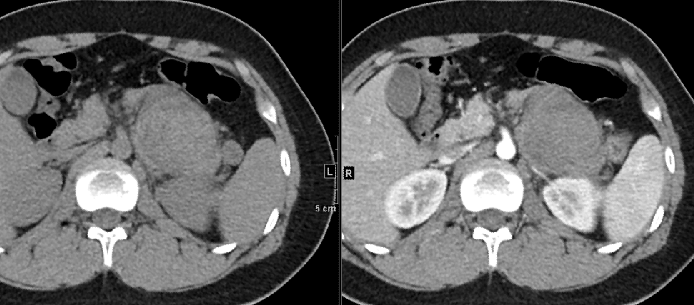
图 神经母细胞瘤与腹主动脉和下腔静脉之间的关系。图A显示不到50%的腹主动脉受累。图B显示,腹主动脉被神经母细胞瘤部分包裹。图C显示腹主动脉完全被神经母细胞瘤包裹。黑色虚线代表腹主动脉管腔的中线,红色曲线表示病变与腹主动脉的接触区域。图D和E显示了扁平的下腔静脉,分别有可见的腔体和无可见的腔体(红色箭头)
研究数据表明,腹部或盆腔神经母细胞瘤的术中损伤比动脉损伤更经常发生。重要的是,即使静脉表现为被压扁且有可见管腔时也可能发生术中损伤。
原文出处:
Haoru Wang,Ting Li,Xin Chen,et al.Correlations Between Preoperative Radiographic Vascular Involvement of Abdominal/Pelvic Neuroblastomas on Computed Tomography and Intraoperative Vascular Injuries: Experience From a Tertiary Children's Hospital.DOI:10.1016/j.acra.2022.09.010
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言