腹部脓肿、血肿、囊肿引流术
2022-09-12 华夏影像诊断中心 华夏影像诊断中心
在影像设备定位引导下,以不同规格的细针穿刺腹腔内的病灶,采用直接经皮穿刺抽吸或以seldinger法植入不同管径的引流管,或注入药物,引流出病灶内的脓液,使其缩小闭合。
一,临床概述
腹部血肿,脓肿及脏器的囊肿性病变在临床诊疗中并不少见 由于检查设备,手段的先进及发展,对其病变本身诊断并不困难,但若未及时诊疗,常可并发破裂、感染、出血、瘘形成等。
二,介入诊疗
腹部脓肿血肿,囊肿的经皮,穿刺,置管引流及硬化剂治疗历史由来已久,早在1867年就已开展经皮穿刺术,因无准确引导设备,操作大多为盲穿,引发出血及周围脏器损伤发生率较高,近年随着用于检查,引导的影像设备等发展,定位准确性提高,穿刺的损伤性减少,经皮穿刺引流技术已较成熟的应用于临床各部位,脓肿,血肿,囊肿的诊疗中。
三,治疗原理
在影像设备定位引导下,以不同规格的细针穿刺腹腔内的病灶,采用直接经皮穿刺抽吸或以seldinger法植入不同管径的引流管,或注入药物,引流出病灶内的脓液,使其缩小闭合。
四,适应症
1.腹腔内隔下脓肿,肝脓肿,空肠脏器穿孔化脓感染。
2.腹腔内实质脏器的囊肿,如肝脾胰肾囊性病变。
3.腹部外伤后腹腔内出血及手术后出血形成的血肿。
五,诊疗方法
1.定位 术前或术中应用b超等影像设备确定穿刺点,及途径。根据影像观察脓肿的部位大小,确定穿刺点,进针深度,尽量缩短,穿刺路径,避开神经及大血管脏器等。
2.局麻穿刺点皮肤及穿刺路径,切开穿刺点皮肤约三毫米,用22g或18g穿刺针穿刺制预测深度,回抽可见有囊液血液或脓液流出。尽量选择最低点穿刺置管,利于充分引流。抽空腔内液体后注入适量的造影剂,观察病灶的局限程度,有无外渗或与周围脏器血管相通?
3.脓肿血肿充分引流,并辅助以抗生素盐水冲洗感染性引流液需做细菌培养。
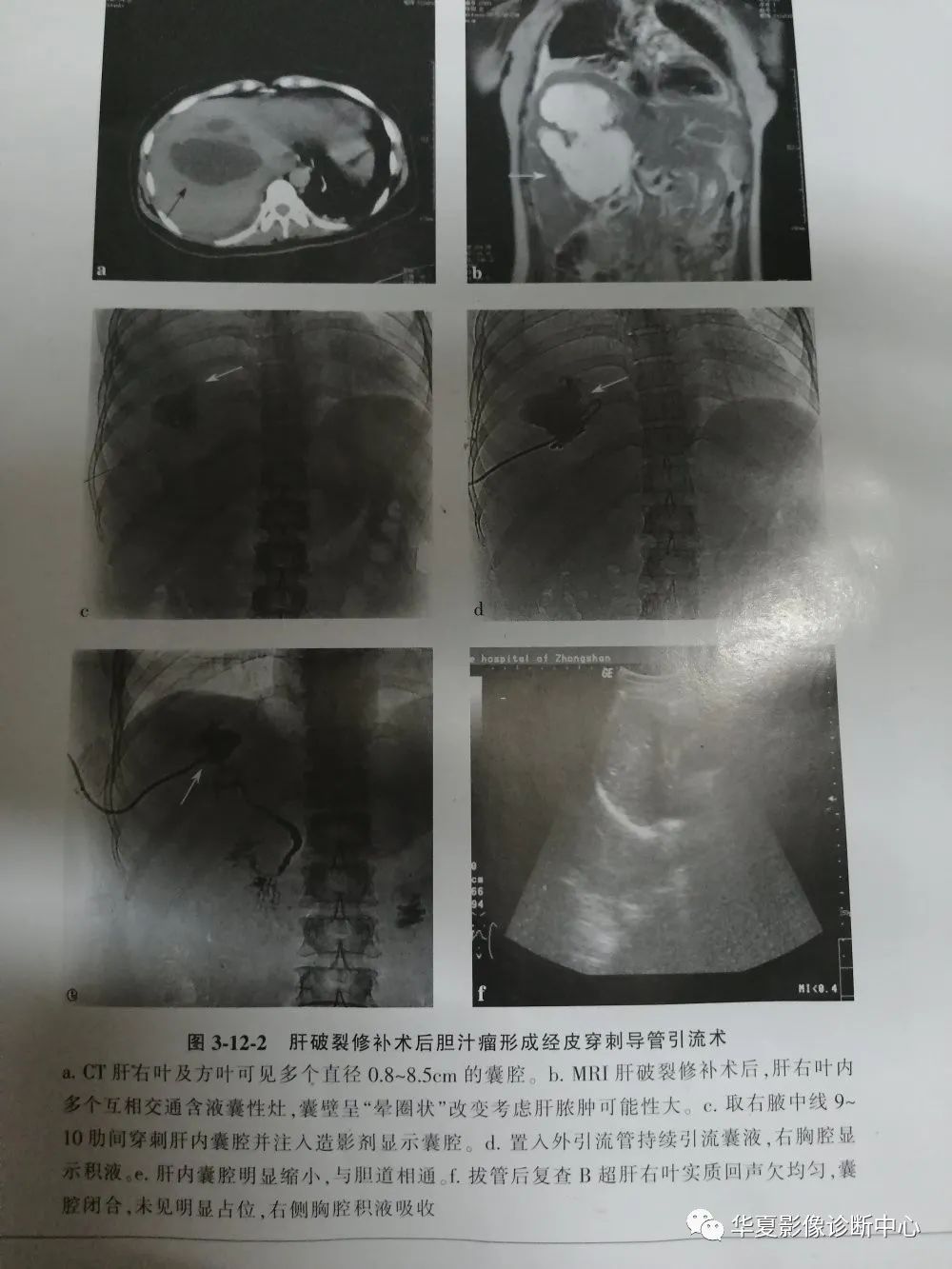
4,囊肿充分抽出囊液后囊内注入硬化剂无水乙醇,注入后转动体位,使无水乙醇充分与囊内壁接触,因无水乙醇能使囊壁细胞脱水凝固沉淀,并起收敛作用,破坏囊壁上皮细胞使其失去分泌功能,再抽出无水乙醇。
5,对于肝囊肿病变抽出脓液后注入造影剂,观察有无与胆道相通,引流液中有无胆汁,若有胆汁则表明囊肿与肝胆管相通,不易注入无水乙醇,以免流入胆道造成胆管损伤,留抽出囊液标本送病理检查。
6.对于多发性的囊肿,脓腔可行,多点穿刺,多点置管达到充分引流。
7.巨大囊肿避免快速抽吸或引流,分次或缓慢回抽引流,以防压力变化过快引起不适。
六,诊疗评价及展望
1.评价
腹腔血肿,囊肿及脏器囊肿的介入穿刺引流术是在影像设备监控引导下,可准确穿刺引流及治疗,操作简便,创伤小,减少了腹腔感染,特别是对于危重症患者,可做应急措施或为手术创造条件降低手术风险。
局限性和表浅性囊肿,可考虑在b超引导下穿刺抽脓。若脓腔较大可置管引流,并冲洗局部给药治疗,这种经皮穿刺导管引流术引起病灶定位准确,操作简便,能保持囊肿壁完整,不会引致感染扩散全身,影响小,不需麻醉监护及开刀手术,可反复多次穿刺,患者易接受。近年来,经皮穿刺导管引流术以广泛应用于腹腔脓肿的治疗。

2.展望
腹腔脓肿治疗,主要包括,脓肿外科手术切开引流,抗生素治疗及支持疗法对于早期,小的脓肿可采用抗生素治疗,介入性的穿刺引流术方法上,虽不是创新,但随着定位引导设备,穿刺,引流材料的推陈出新,在临床效果上取得了一致认同,由于病情不同,还不能完全取代手术引流治疗,需根据病变的具体情况选择合适的诊疗手段。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#囊肿#
49
#血肿#
44
#脓肿#
41