Gastroenterology:不要喝酒!喝酒不吃饭,导致更高的胃癌、肝癌和直肠癌风险
2023-11-29 iNature iNature 发表于上海
与吃饭喝酒相比,该研究发现喝酒不吃饭与整体胃肠道癌症和几种亚型(胃癌、肝癌和直肠癌)的更高风险相关,与早发癌症的相关性更强。
在全球范围内,胃肠道(GI)癌症约占新诊断癌症病例的27%,占癌症死亡的37%。有趣的是,在过去的几十年里,年龄在50岁或55岁以下的成年人中,几种胃肠道癌症(非贲门癌、胰腺癌和结直肠癌)的发病率呈上升趋势。
2023年11月15日,华盛顿大学曹崟团队在Gastroenterology 在线发表题为“Alcohol Drinking Without Meals Is Associated with Risk of Gastrointestinal Cancers, Including Early-Onset Cases”的研究论文,与吃饭喝酒相比,该研究发现喝酒不吃饭与整体胃肠道癌症和几种亚型(胃癌、肝癌和直肠癌)的更高风险相关,与早发癌症的相关性更强。这些发现为喝酒不吃饭对胃肠道癌症风险的影响提供了初步的见解,并强调了迫切需要了解最近几代人出现的饮酒模式对致癌的影响。

饮酒是一种全球普遍存在的行为,是食管鳞状细胞癌、肝癌和结直肠癌的因果危险因素,同时也被认为是胃癌、胰腺癌和胆囊癌的潜在危险因素。大多数研究都集中在酒精的数量上,经常强调剂量-反应关系;关于饮酒时间对胃肠道癌症影响的研究数据很少。最近,喝酒前不吃饭在年轻人中越来越流行,以节省卡路里和避免体重增加。然而,这种当代饮酒模式对胃肠道癌症风险的独立影响,特别是那些早发性的,尚未被调查。
该研究前瞻性地评估了347,591名英国生物银行(2006-2021)当前饮酒者的无餐饮酒与胃肠道癌症风险之间的关系,这是一个完善的纵向队列,详细评估了饮酒总量和与用餐时间相关的饮酒模式。还检查了诊断年龄的相关性(早发[<55]vs晚发[≥55])。Cox模型用于估计相对危险度(RRs)和95%置信区间(CIs)。
在调整协变量和总酒精摄入量后,不吃饭的饮酒者与吃饭的饮酒者相比,总体胃肠道癌症的风险增加了10% (RR=1.10, 95%CI: 1.031.17)。对于胃肠道肿瘤亚型,胃癌(RR=1.56, 95%CI: 1.21-2.00)、肝癌(RR=1.42, 95%CI: 1.08-1.88)和直肠癌(RR=1.17, 95%CI: 1.02-1.35)存在显著相关性。在对酒精饮料类型进行额外调整后,结果基本保持不变。在分层分析中,这些正相关在基线年龄、性别、体重指数、体力活动、吸烟状况、酒精摄入水平和酒精饮料类型方面没有差异(Pinteraction>0.05)。在敏感性分析中,排除首次诊断的胃肠道癌症病例后,结果基本相似。
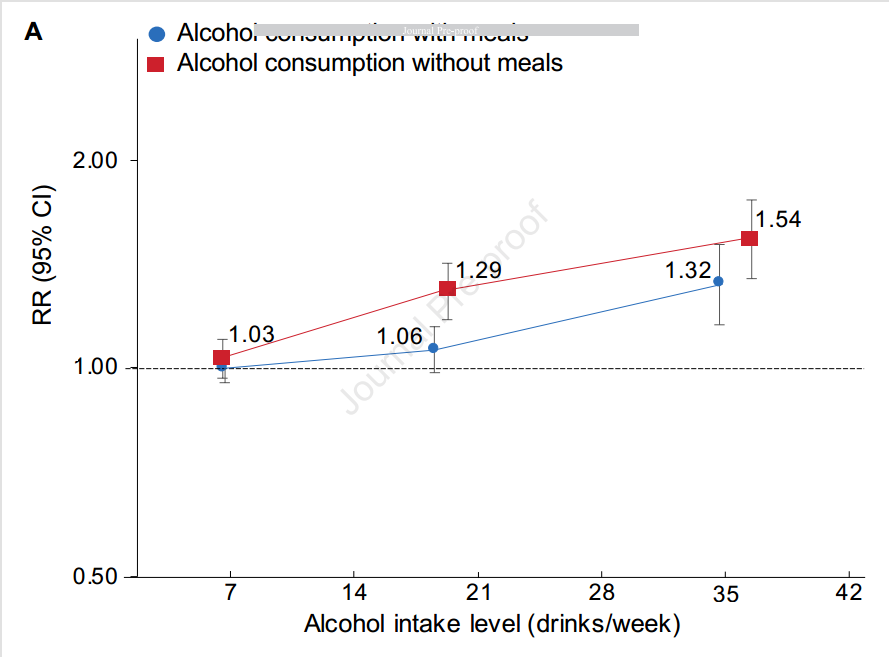
有/没有用餐时的饮酒量和总饮酒量与整体胃肠道肿瘤风险的联合分析(图源自Gastroenterology)
还观察到,不吃饭喝酒与早发性胃肠道癌症有更强的关联(总体GI: RR=1.30, 95%CI: 1.01-1.68;胃癌/肝癌/直肠癌:RR=1.48, 95%CI: 1.00-2.21)与晚发性(总GI: RR=1.08, 95%CI: 1.01-1.16;胃癌/肝癌/直肠癌:RR=1.26, 95% CI: 1.12-1.42)。在吃饭和不吃饭都喝酒的人身上发现了酒精摄入量与癌症风险之间的剂量依赖关系。此外,在每个酒精摄入量水平上,不吃饭喝酒的参与者患癌症的风险都高于吃饭喝酒的参与者。
值得注意的是,研究人员还观察到早发性胃肠道癌症与晚发性胃肠道癌症的相关性更强。虽然原因可能是多方面的,但重要的是要注意,在最近出生的队列中出生的年轻人倾向于从事更危险的饮酒行为(例如,空腹饮酒和酗酒)。各种生物学机制支持该发现的合理性。与食物一起喝酒会延迟胃排空,导致酒精的吸收减少。空腹状态下,由于ADH水平降低,肝脏血流量减少,酒精代谢减慢,导致酒精消除率降低。尽管饮酒本身是一种直接致癌物,但越来越多的证据表明,酒精及其代谢物诱发的肠道炎症是胃肠道癌症的一种机制。在此过程中,ADH活性趋于增加,醛脱氢酶活性可能降低,导致氧化速率增加,清除酒精代谢物(如醛)的能力下降,通过对DNA、氧化应激和肠道炎症的直接影响,进一步促进致癌环境的形成。
在这项大型前瞻性队列研究中,不吃饭喝酒与整体胃肠道癌症和几种亚型(胃癌、肝癌和直肠癌)的高风险相关,与早发癌症的相关性更强。这些发现为不吃饭喝酒对胃肠道癌症风险的影响提供了初步的见解,并强调了迫切需要了解最近几代人出现的饮酒模式对致癌的影响。
原文链接:
https://www.gastrojournal.org/article/S0016-5085(23)05233-2/fulltext
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#肝癌# #胃癌# #直肠癌# #喝酒#
40