探源溯流--由结肠憩室再谈下消化道出血的诊治
2023-04-23 消化界 消化界 发表于上海
今天由中国医科大学附属盛京医院急诊科郑强医生为大家带来一例结肠憩室导致的下消化道出血病例,通过此病例的诊治过程,我们一同探讨下消化道出血的识别与干预措施。
下消化道出血的定义为Trietz韧带以远的肠道出血,包括小肠出血和结直肠出血,虽临床常见,但其诊疗形势却十分严峻。数据显示,下消化道出血病灶的诊断率相对较低,约23%~50%的患者在出院时可能没有得到明确诊断。所以,对于下消化道出血,仍需要更多关注,以期早诊断、早治疗。今天由中国医科大学附属盛京医院急诊科郑强医生为大家带来一例结肠憩室导致的下消化道出血病例,通过此病例的诊治过程,我们一同探讨下消化道出血的识别与干预措施。
病史摘要
患者男,35岁,2021年11月27日入院。
主诉
便血5小时。
现病史
5小时前出现腹痛,排稀便2次,便中带血,之后间断排鲜血便,觉头晕、虚弱乏力。
既往史
高血压、痛风病史5年。
体格检查
Bp117/67mmHg,SO2 98%,HR119次/分,R16次/分,神志淡漠,贫血貌,双肺听诊呼吸音粗,未闻及干湿啰音,心律整,未及杂音,腹软,无压痛、反跳痛及肌紧张,肝脾肋下未及。
入院检查
血常规:白细胞(WBC)19.8×109/L,血红蛋白(Hb)86g/L,血小板(PLT)415×109/L。
凝血功能:凝血酶原時间(PT)11.10s,凝血酶原活动度(PTA)106s,国际标准化比值(INR)1.0,活化部分凝血酶时间(APTT)32.6s,D-二聚体(D-D)476ug/L(DDU)。
生化指标:丙氨酸转氨酶(ALT)14U/L,天门冬氨酸氨基转移酶(AST)21U/L,白蛋白(ALB) 35.3g/L,总胆红素(TBIL)3.4umol/L,肌酐(CREA)148.7umol/L,尿素(UREA)8.39 mmol/L,C反应蛋白(CRP)33.5mg/L。
血气分析:酸碱度(pH)7.40,动脉二氧化碳分压(pCO2)23mmHg,动脉氧分压(pO2)142mmHg,碳酸氢根(HCO3)14.2 mmol/L,乳酸(Lac)6.1mmol/L,碱剩余(BE)9.4mmol/L。
影像检查
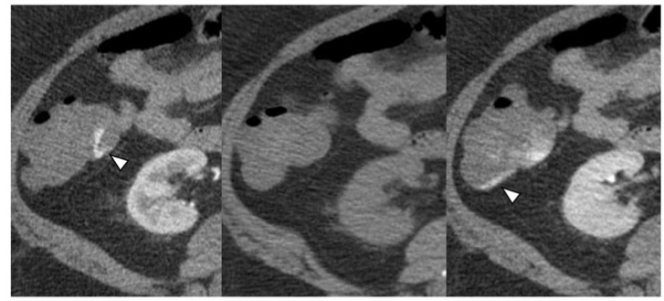
腹部增强CT:节段性结肠壁略增厚;升结肠小憩室;双肾囊肿;左肾小结石或钙化;左侧重复肾畸形;肝小囊肿。
初步诊断
- 下消化道大出血
- 失血性贫血
- 高乳酸血症
- 肾功能不全
- 代偿性代谢性酸中毒
- 高血压
- 痛风
治疗
- 液体复苏
- 输血
- 质子泵抑制剂(PPI)
- 生长抑素
- 止血药
- 抗感染
- 营养支持
结肠镜检查(11月30日)

图1 结肠镜检查图像
如图1所示,结肠肠腔内可见大量血液及血凝块。升结肠散在憩室,大小约0.5-0.6cm。升结肠中段见1处憩室内血管残端。先于憩室肛侧2cm处留置金属夹1枚定位,后予金属夹4枚夹闭憩室,过程顺利,盐水冲洗无活动性出血。
结论:结肠多发憩室,结肠憩室出血,结肠憩室出血经内镜止血。
病情转归
12月6日,患者再次出现便血,急诊结肠镜检查(图2):升结肠中段见既往出血憩室金属夹根部可见一血管残端,活动性渗血,予金属夹4枚夹闭止血。

图2 结肠镜下影像
同日行腹腔镜右半结肠切除术,术后病理(图3):(右半结肠)符合憩室伴炎症及异物巨细胞反应。

图3 手术及病理图片
12月15日出院。
诊治剖析
本病例患者因腹痛便血入院,初步诊断为下消化道出血,后续结肠镜检查明确为结肠憩室出血,经内镜治疗后,出血停止,但几日后患者再次出现便血,再次行内镜治疗,又行手术治疗。回顾该病例的诊治流程,我们以下分别从下消化道出血的常见原因、辅助检查以及治疗三个主要方面进行探讨。
下消化道出血的常见原因
对于明确诊断的下消化道出血,憩室(26%~49%)、痔疮(10%~20%)、结肠息肉(3%~13%)以及结肠炎(包括炎症性肠病、缺血性肠病以及感染相关结肠炎,11%~13%)是最常见的病因。其中,憩室出血发病率正逐渐升高,尤其因老年慢性病患者增加引起的与抗凝药物、阿司匹林以及非甾体抗炎药(NSAIDs)等药物使用相关的出血明显增多。此外,血管畸形、结肠息肉及肿瘤也是引起下消化道出血的常见原因,而且随着内镜筛查的日渐普遍,其相关诊断也有增加趋势。
经诊断,本例患者下消化道出血的原因正是结肠多发憩室。数据显示,东西方人群的憩室出血均主要发生在右半结肠,可能与右半结肠的憩室更宽大及憩室血管更易受到损伤相关。
下消化道出血的辅助检查
小肠出血的辅助检查
小肠出血的辅助检查包括全消化道钡餐造影、小肠造影、选择性肠系膜动脉数字减影血管造影(DSA)、核素显像(ECT)、内镜检查等。
结直肠出血的辅助检查
①影像学检查:影像学检查是结直肠出血病因诊断和定位诊断的重要手段。常用的影像学检查手段是腹部增强CT或腹部CT血管重建。
②内镜检查:结肠镜检查是明确结直肠出血原因和部位的最重要手段,并且可以内镜直视下进行止血治疗。结肠镜检查中除了完成结肠的检查,需要尽可能深地插入回肠末端,以除外来自小肠的出血。
就本病例而言,结肠憩室出血(CDH)行急诊结肠镜检查的最佳时间尚存在争议,考虑到CDH通常会间歇性自发停止,因此,临床上建议该类患者在入院后24 h内进行急诊结肠镜检查,以确定罪犯憩室。
下消化道出血的治疗
结直肠出血的治疗措施包括支持治疗、药物治疗、内镜下治疗、血管栓塞治疗及外科治疗等。
①支持治疗
下消化道出血患者,尤其是对于急性大出血患者,应先复苏再治疗。首先要根据患者的生命体征、循环容量缺失程度、出血速率、年龄和并发症情况,建立有效的静脉通路(深静脉置管),给予适当的止血、补液、输血等治疗,以维持生命体征稳定,防止并发症出现。
②药物治疗
出血病变部位不明或病变弥漫,不适用内镜治疗、手术治疗或血管造影栓塞治疗和治疗无效的小肠出血患者,可考虑采用药物治疗,药物选择主要是生长抑素及其类似物和沙利度胺。
结直肠出血常用的止血药物有生长抑素、垂体后叶素、蝮蛇蛇毒血凝酶(巴曲亭)、蛇毒凝血酶(立止血)、去甲肾上腺素等。
生长抑素通过抑制血管生成、减少内脏血流量、增加血管阻力和改善血小板聚集来减少出血,在急性消化道出血治疗中的短期应用较为广泛,长期应用对胃肠道毛细血管扩张和蓝色橡皮疱痣综合征引起的慢性肠道出血亦有一定的治疗作用。本病例在出血病因尚未明确的情况下,先行生长抑素治疗,对止血起到了一定的帮助作用。
③内镜下治疗
内镜下治疗包括热凝固治疗、金属夹止血、黏膜下注射等。其中,内镜下金属夹止血是憩室出血的有效治疗方法。与热凝固治疗相比,金属夹止血能够避免透壁性损伤和穿孔的风险。另外,金属夹设计的改进,如闭合力量的增加、可旋转以及在释放前能够开闭的能力,都使得其可更简易地用于止血。使用金属夹治疗憩室出血时可以直接夹闭出血部位,也可以以“拉链”的方式封闭憩室开口来达到止血的目的。
④血管栓塞治疗
该法适用于下消化道活动性出血,尤其是常规内科止血治疗无效者。目前常用微小线圈、聚乙烯醇颗粒或水溶性明胶进行超选择性栓塞治疗,从而提高治疗成功率并减少肠坏死等不良事件的发生。
⑤外科治疗
随着内镜技术的不断发展,外科手术已不再是治疗小肠出血的重要手段。但小肠肿瘤、经保守治疗无效的大出血、小肠穿孔、小肠梗阻和不明原因的小肠反复出血等仍是手术治疗的指征。
大部分结直肠出血患者经过恰当的药物治疗、内镜治疗或血管栓塞治疗后能成功止血,复发率也较低,只有那些反复发生的难治性憩室出血需要行手术治疗。本病例11月30日经内镜下金属夹止血,但在12月6日再次出现便血,经评估具备手术指征,最终行腹腔镜右半结肠切除术。
总结
下消化道出血临床常见,包括小肠出血和结直肠出血,其治疗措施包括支持治疗、药物治疗、内镜下治疗、血管栓塞治疗及外科治疗。其中,结肠镜兼有诊断和治疗作用,已成为下消化道出血的首选诊疗方法。
参考文献
[1]中华医学会消化内镜学分会结直肠学组,中国医师协会消化医师分会结直肠学组,国家消化系统疾病临床医学研究中心.下消化道出血诊治指南(2020).中国医刊.2020.55(10):1068-1076.
[2]Oakland K, Guy R, Uberoi R, et al. Acute lower GI bleeding in the UK: patient characteristics, interventions and outcomes in the first nationwide audit[J]. Gut, 2018, 67(4): 654-662.
[3]Strate L L, Ayanian J Z, Kotler G, et al. Risk factors for mortality in lower intestinal bleeding[J]. Clinical Gastroenterology and Hepatology, 2008, 6(9): 1004-1010.
[4]Devani K, Radadiya D, Charilaou P, et al. Trends in hospitalization, mortality, and timing of colonoscopy in patients with acute lower gastrointestinal bleeding[J]. Endoscopy International Open, 2021, 9(06): E777-E789.
[5]Oakland K. Changing epidemiology and etiology of upper and lower gastrointestinal bleeding[J]. Best Practice & Research Clinical Gastroenterology, 2019, 42: 101610.
[6]Brenner H, Schrotz-King P, Holleczek B, et al. Declining bowel cancer incidence and mortality in Germany: an analysis of time trends in the first ten years after the introduction of screening colonoscopy[J]. Deutsches Ärzteblatt International, 2016, 113(7): 101.
[7]Kaise M, Nagata N, Ishii N, et al. Epidemiology of colonic diverticula and recent advances in the management of colonic diverticular bleeding[J]. Digestive Endoscopy, 2020, 32(2): 240-250.
[8]韩平,刘静梅,晏维.结肠憩室出血内镜诊疗现状[J].内科急危重症杂志,2022,28(01):15-19.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言