Anticancer Res:CDC公布胃癌7年变化趋势:0~29岁患胃癌,死亡率增22%!
2017-08-20 张蕊 医师报
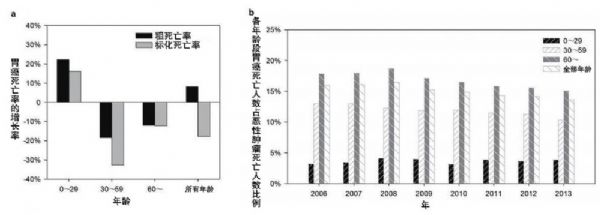
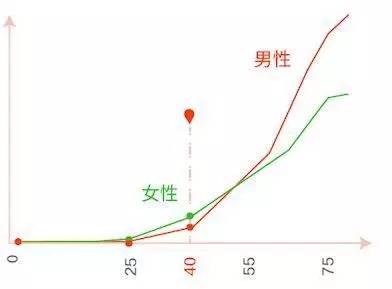
近日,首都医科大学和中国疾病预防控制中心对2006-2013年间我国胃癌相关死亡率的流行病学特征研究显示,胃癌呈年轻化趋势明显,尤其是0~29岁人群在7年间粗死亡率和年龄标化死亡率分别增加22.3%和16.2%。(Anticancer Res. 2017;37:4671)
Yin J, Song JN, Bai ZG, et al.Gastric Cancer Mortality Trends in China (2006-2013) Reveal Increasing Mortality in Young Subjects.Anticancer Res. 2017 Aug;37(8):4671-4679.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











学习了谢谢分享
60
学习
62
学习谢谢分享
46
学习了受益匪浅
50