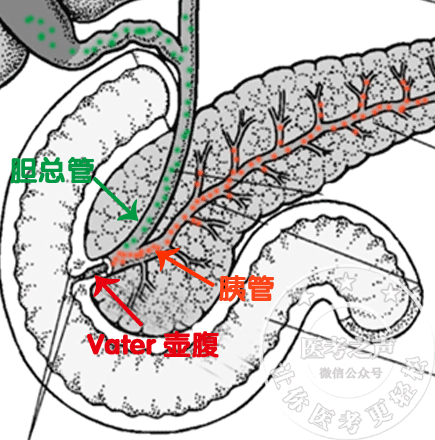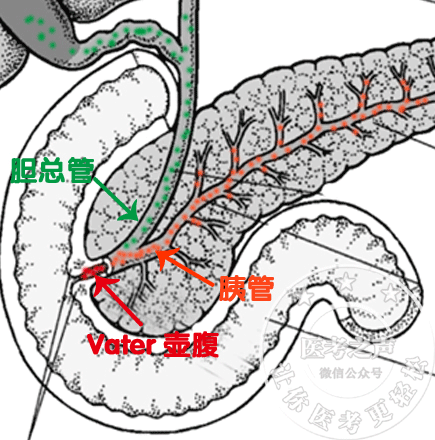
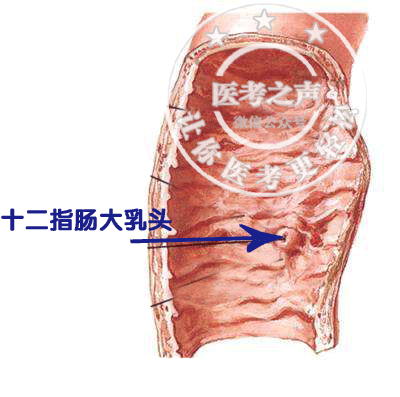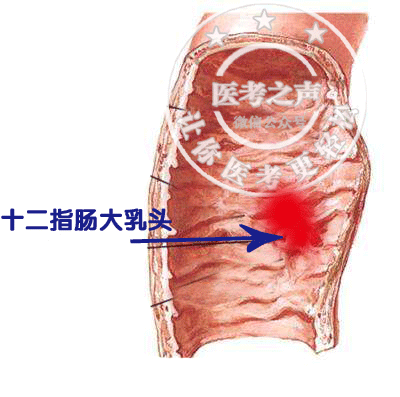
胰腺,是干哈的呢? 分泌胰液去消化食物的啊 胰腺自身也是肉啊 你说有没有可能把自己给消化了 你看,隔壁邻居老胃,他就这么干 胃液把自己消化了,导致胃溃疡 傻不拉几的胰液也效仿胃液 也把自己的房子给烧了 于是乎,导致急性胰腺炎 所以急性胰腺炎就是胰液自身消化所致 特么青出于蓝而胜于蓝 胰腺炎后果比胃溃疡严重多了 胰液什么时候才调皮烧自家的房子呢 常见的原因是: 你不让胰液到肠道中间去玩儿 把他关在家里(胰管中),他不就调皮捣蛋啊 首先一起来看,胰腺这座房子的构造 看图纸 胰腺分泌的胰液汇入胰管 主胰管的末端与胆总管的末端汇合成Vater壶腹 然后胰液和胆汁一起流到了十二指肠 也正是这个汇合,给胰腺埋了一颗雷 为什么是一颗雷呢,我们一起来看 一、急性胰腺炎的病因和发病机制 我国胆结石比较常见吧 所以,我国常见的病因是:胆石症 如果胆结石掉到了Vater壶腹,堵死了 这下就安逸了,胰液胆汁都出不去了 胆汁出不去,就是梗阻性黄疸 胰液出不去呢?就胰液越积越多 压力升高,然后把小的胰管给胀破了 胰液进入了胰腺组织甚至胰腺周围组织 里面的各种酶原被激活 开始消化胰腺和周围组织…… 卵磷脂酶A → 溶血卵磷脂→ 溶解细胞膜 弹力蛋白酶→ 溶解血管和胰管 胰脂肪酶→ 分解脂肪成脂肪酸 脂肪酸与ca离子结合,形成脂肪酸钙(钙皂) 导致血液中的钙离子降低 胰液和坏死物质进入腹腔和腹膜后 通过破坏的血管进入血液循环…… 于是乎,急性胰腺炎就发生了…… 在国外,导致胰腺炎最常见的是酒精 因为酒精能促胰液分泌啊…… 在我国最常见是胆结石(堵住Vater壶腹) 还有胆道感染,Vater壶腹水肿而变细 此外还有 肿瘤压迫、蛔虫堵塞、胰管结石等 堵住了Vater壶腹和胰管。 手术损伤: 比如ERCP插管导致十二指肠大乳头水肿 这样,出口堵住了,胰液胆汁都出不去 十二指肠球后溃疡: 球后溃疡是指十二指肠球部以下的溃疡 如果这个溃疡在十二指肠大乳头附近呢 把大乳头给烂掉了,或者瘢痕愈合 那胰液胆汁大门被堵了,怎么出去呢? 看图 药物因素: 口诀:留神秦始皇 留:硫唑嘌呤 神:肾上腺皮质激素 秦:噻嗪类利尿剂 始:四环素 皇:磺胺类 常常于暴饮暴食后发作 因为暴饮暴食后胰液大量分泌 出口堵死了,流不出去,特么急死人! 二、急性胰腺炎病理分型 分为两型:急性水肿型和急性出血坏死型 1.急性水肿型 顾名思义,胰腺只有充血水肿 这个病情相对较轻,但也不能忽视 他也可以发展成为出血坏死型胰腺炎 2.急性出血坏死型 那就是有胰腺的坏死、出血咯 那么,胰腺水肿、出血坏死后 会有哪些表现呢?一起来看…… 三、急性胰腺炎的临床表现 根据临床表现的轻重 我们将胰腺炎分为三种临床类型 轻症急性胰腺炎、中度重症急性胰腺炎和重症急性胰腺炎 (上面水肿型、出血坏死型是病理分型) 1.轻症急性胰腺炎 具备急性胰腺炎的临床表现 (急性、突发、持续、剧烈的上腹部疼痛,可向背部放射) 和生物化学改变[血清淀粉酶和(或)脂肪酶活性至少高于正常上限值3倍] 不伴有器官功能衰竭及局部或全身并发症 通常在1~2周内恢复 不需反复的胰腺影像学检查 病死率极低 推理: 胰腺位于中上腹偏左(大部分在胃的后面) 所以表现为中上腹偏左部位的疼痛 炎症和胰液的化学刺激导致 胰相应脊髓节段(T4)脊神经,产生牵涉痛 表现为向腰背部放射的束带状疼痛。 2.中度重症急性胰腺炎 具备急性胰腺炎的临床表现和生物化学改变 伴有一过性的器官功能衰竭(48 h内可以恢复) 或伴有局部或全身并发症 对于有重症倾向的AP患者 要定期监测各项生命体征并持续评估 3.重症急性胰腺炎 具备急性胰腺炎的临床表现和生物化学改变 必须伴有持续(>48 h)的器官功能衰竭 如后期合并感染则病死率极高 (点击放大查看,更清晰) 插播一条记忆方法: Turner征: Turn是转身的意思 你自己要转过身才能看到腰,对吗 所以Turner征是腰部和季肋部青紫 好啦,临床表现看完了 下面我们来看局部并发症了 四、急性胰腺炎 — 局部并发症 上面说到了全身的并发症 ARDS、急性肾功衰、胰性脑病等 这里要说局部并发症,就是胰腺周围的并发症 ① 胰周组织坏死 胰液进入周围组织,把他们给消化了 胰腺炎时候,肠道黏膜屏障受损 肠内的细菌容易跑出来 这样可以造成感染性的坏死 ② 胰腺和周围组织的脓肿 一般发生在病后2-3周 胰腺和周围组织坏死后 加上,肠道细菌进入后发生感染 这些感染坏死物被周围组织包裹 形成了脓肿 ③ 急性胰腺假性囊肿 病后3-4周发生 胰腺渗出物,渗到胰腺周围 被纤维组织包裹 形成了无菌性的囊肿 胰腺真性囊肿的囊壁由腺上皮构成 而他的囊壁是由炎性纤维组织构成 结构不一样,所以叫假性囊肿 脓肿、囊肿傻傻分不清楚 做B超都是液性暗区,咋办? 脓肿,是个感染,肯定有发热啊 囊肿,没有感染,肯定体温不高啊 ④出血 因为胰腺大部分在腹膜后 胰液流入腹膜后隙,腐蚀血管 造成腹膜后大出血 病史都了解清楚了 我们是不是要开检查单了 五、急性胰腺炎的辅助检查 胰腺分泌一些消化酶 其中比较重要的两种是淀粉酶和脂肪酶 急性胰腺炎的时候,胰酶便可以进入血液/尿液 我们来测定这两种酶,是不是可以协助诊断呢 首先我们来看 1.血清淀粉酶 (首先实验室检查) 2~12小时升高 48小时开始下降 持续3~5天 尿淀粉酶1天开始升高 2.血清脂肪酶 24~72小时升高 持续7~10天 这个怎么记?只有死记硬背了 那些口诀很抽象,比死记硬背更难记 所以只能辛苦各位老铁强行记忆了 写在纸上,每天看一眼 脂肪酶敏感性和特异性虽高于淀粉酶 但是淀粉酶升高时间早 早期诊断治疗很重要啊 等24小时后出现脂肪酶才做诊断 病人说不定早就game over了 所以首选实验室检查是:淀粉酶 如果题目中说束带样剧烈腹痛几个小时 你肯定得选择测淀粉酶啊 如果就诊比较晚,那就选脂肪酶 因为胆石症、胆囊炎等 也可以有轻度淀粉酶和脂肪酶升高 所以诊断胰腺炎的时候, 需要升高3倍以上才有意义 此外,胰酶的高低并不与病情成正比 不是胰酶越高,病情就越重 想想,如果胰腺全坏死了 胰酶都人分泌了,哪里还有胰酶啊? 就像肝脏疾病的酶胆分离一样 其他还要测哪些呢? 血钙 脂肪坏死后与钙离子结合成脂肪酸钙导致降低 血钙降低是诊断坏死型胰腺炎敏感性指标 因为只有脂肪坏死了 才能与钙离子结合成脂肪酸钙 导致血液中钙离子降低 血糖 胰腺坏死后,胰β细胞分泌胰岛素减少 胰岛素少了,血糖当然高了 电解质 大量炎性渗出,电解质流失 肝肾肺功能损害 我们要测肝功、肾功、血气分析 判断感染和炎症情况要测血常规 实验室检查的单子开完了 接下来重要的检查就是影像学检查 急性胰腺炎 —影像学检查 影像学检查首选:B超 是他可发现胰腺肿大和胰周情况 此外还能找病因啊,比如胆石症导致胰腺炎 B超有时候受胃肠积气影响,观察欠清晰 但是首选地位目前不能撼动 影像学确诊检查:增强CT 能直观看到是否有胰腺炎 能清晰看到胰腺病变情况 以及是水肿型还是出血坏死型 完美! 六、急性胰腺炎 —诊断 诊断标准 下列3项中符合2项即可诊断 ① 急性、持续性中上腹疼痛 ② 血清淀粉酶/脂肪酶升高3倍以上 ③ 典型的影像学改变 在诊断的时候,我们还应该积极寻找病因 我国最常见的胰腺炎是胆石症导致的 找到病因,把胆石症处理了 胰腺炎治疗不是成功了一半吗? 都诊断清楚了,开始下药/做手术了 下面进入今天节目的最后一个环节 七、急性胰腺炎的治疗 这个分为内科治疗和外科治疗 尽可能内科及内镜治疗 内镜治疗可以去除某些病因,如胆结石 而大的手术,对人体是一次大创伤 会加重全身炎症反应,增加死亡率 1.内科治疗 ① 液体复苏: 大量炎性渗出,血容量不足 出现血压降低,甚至休克 补液治疗非常重要 ② 器官功能支持 因为胰液和坏死物进入器官,导致损害 呼吸: 给予吸氧甚至呼吸机,维持血氧饱和度 肾功能: 肾功能衰竭时候给予连续的血液透析 如果血钾大于6.5mmol/L,必须透析 肠道: 肠道黏膜屏障受损 细菌容易进入肠道甚至血液 造成腹腔和全身的严重的感染 可以给予口服抗生素降低发生率 腹胀的给予胃肠减压 ③ 减少胰液分泌 减少胰液分泌很重要 胰液少了,自身消化少了 进入周围组织或其他器官也少了 减少胰液分泌三大法宝: 禁食/胃肠减压、抑制胃酸、生长抑素 临床常用生长抑素类似物—奥曲肽 ④ 镇痛 胰腺炎的腹痛很多是非常剧烈的 一般通过用奥曲肽可以缓解 如果还有剧烈腹痛,就用镇痛药物 用什么?用哌替啶(杜冷丁) 注意: 吗啡和阿托品不能用 吗啡: 可增加oddi括约肌压力 导致胰液更加排不出去 阿托品 这时候有胃肠蠕动减弱 严重的肠道积气和腹胀 你还用阿托品松弛肠道平滑肌 减轻肠道蠕动吗?会“爆炸”的 ⑤ 抗感染治疗 上面说到肠道黏膜屏障受损 肠内的细菌容易进入到血液和腹腔 发生严重的感染,这也是重要死因之一 这时候可以选择对肠菌敏感的抗生素 比如喹诺酮类,或者头孢+替硝唑 同时用硫酸镁导泻、口服抗生素等 减少肠道细菌的量 2.外科治疗 什么时候要外科治疗? 急性胰腺炎手术适应证 ① 内科治疗无效,病情持续恶化 ② 合并/不排除其他急腹症 (穿孔、大出血) ③ 暴发性胰腺炎治疗24小时 多器官功能障碍得不到改善 ④ 伴有胆总管下段梗阻或胆道感染 手术怎么做? 清除坏死组织+引流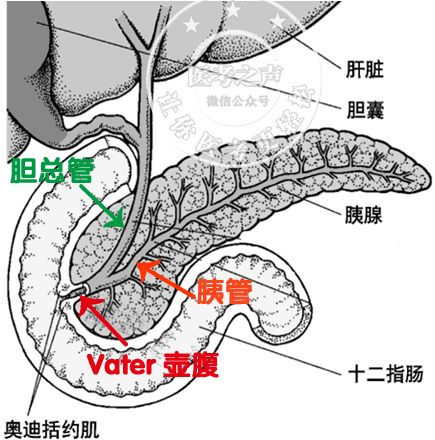

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











通俗易懂,学习了
47
学习了。感谢分享
51
可以加一部分ERCP相关知识点
53
通俗易懂,适合大众科普
61
学习了非常感谢
51
# 急性胰腺炎#
52
#胰腺炎#
70
全面,学习了,补充一下,国人高脂血症胰腺炎很常见,这类胰腺炎早期降脂治疗很重要。
34
前面内容挺好的,后面外科处理就是大片空白了😳
55
非常全面
39