替扎尼定治疗紧张型头痛的临床应用
2017-10-30 佚名 “ 中华医学信息导报”微信号
头痛是神经系统中最常见的疾病,包括慢性每日头痛(CDH)、紧张型头痛(TTH)、偏头痛和丛集性头痛。最常见的头痛为功能性头痛,即慢性头痛中的TTH,占慢性头痛的40%。与偏头痛患者相比,TTH患者寻求的医疗帮助更少。一项人口统计学研究报道,仅有16%的TTH患者就医,与偏头痛患者(56%)形成了鲜明对比。男女患病比例约为4:5,24%~37%的患者每月发作1次或多次,10%的患者每周都会发作,2%
头痛是神经系统中最常见的疾病,包括慢性每日头痛(CDH)、紧张型头痛(TTH)、偏头痛和丛集性头痛。最常见的头痛为功能性头痛,即慢性头痛中的TTH,占慢性头痛的40%。与偏头痛患者相比,TTH患者寻求的医疗帮助更少。一项人口统计学研究报道,仅有16%的TTH患者就医,与偏头痛患者(56%)形成了鲜明对比。男女患病比例约为4:5,24%~37%的患者每月发作1次或多次,10%的患者每周都会发作,2%~3%的患者为慢性TTH,通常大部分时间均有发作。
TTH的治疗除了缓解诱发头痛的心理压力、改善运动不足等方法外,药物疗法常选择肌松药及抗焦虑药。替扎尼定是一种中枢性α2肾上腺素受体激动剂,与可乐定结构相似。作为一种中枢肌肉松弛剂,兼具有镇痛作用。初步研究和回顾性研究表明,其在慢性TTH和慢性偏头痛的治疗中具有一定疗效,是治疗慢性头痛的一种很有希望的预防用药增效剂。
(1)替扎尼定治疗可显着改善慢性TTH患者头痛状态
Bettucci D等人纳入18例慢性TTH患者进行随机对照研究,随机将患者分为替扎尼定联合阿米替林治疗组(9例,阿米替林20 mg/d×3个月,替扎尼定4 mg/d×治疗的第1个21天)和阿米替林单药治疗组(9例,阿米替林20 mg/d×3个月)。并对随后的结果进行了评估,包括频率、疼痛程度、头痛持续时间,以及用于头痛相关生命质量测量方面的头痛影响试验(HIT)评分。结果显示,从基线到4周,替扎尼定治疗TTH可显着减少头痛发生频率、减轻头痛强度及缩短持续时间(P<0.05,图1)。
(2)替扎尼定治疗可显着改善CDH(偏头痛和TTH)患者的头痛状态
Saper JR等人在2002年进行的一项多中心、随机、双盲、安慰剂对照研究,纳入92例CDH患者,包括TTH和偏头痛患者,随机接受替扎尼定(n=45)和安慰剂(n=47)治疗,疗程至少8周,允许患者继续使用其他预防性治疗药物(如不影响α2肾上腺素能受体药物),其中85例(替扎尼定n=44,安慰剂n=41)完成了12周研究。结果显示,治疗后替扎尼定组总体头痛指数(P=0.0025)、每周严重头痛天数(P=0.0211)均显着优于安慰剂(图2)。

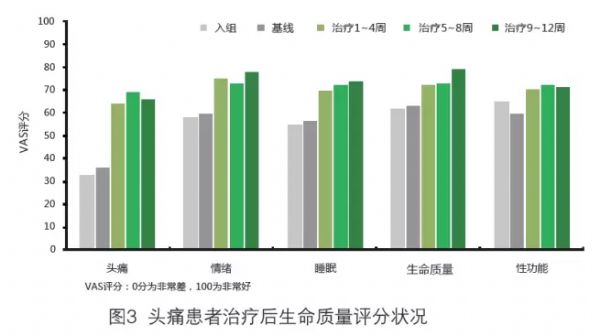
(3)替扎尼定治疗可显着改善头痛患者各项生命质量评分
早在2001年,Saper JR等人进行的一项开放性研究,纳入43例每月持续头痛时间>15 d的患者(包括偏头痛和TTH患者),其中39例患者符合为期12周的替扎尼定治疗(剂量由2 mg增加至平均每日14 mg)标准。随后采用视觉模拟量表(VAS)对患者各项生命质量进行评价。结果显示,患者的整体头痛状况、睡眠、情绪、生命质量(P<0.00001)和性功能(P<0.0075)均有显着改善(图3)。
参考文献:
1.Bettucci D,et al.,Combination of tizanidine and amitriptyline in the prophylaxis of chronic tension-type headache: evaluation of efficacy and impact on quality of life.J Headache Pain. 2006 Feb;7(1):34-6. Epub 2005 Dec 15.
2.Saper JR,et al.,Chronic daily headache prophylaxis with tizanidine: a double-blind, placebo-controlled, multicenter outcome study.Headache. 2002 Jun;42(6):470-82.
3.Saper JR, Winner PK, Lake AE 3rd.An open-label dose-titration study of the efficacy and tolerability of tizanidine hydrochloride tablets in the prophylaxis of chronic daily headache.Headache. 2001 Apr;41(4):357-68.
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#临床应用#
23
学习学习.继续关注
71
学习.
60