《柳叶刀》爆中国死胎率,竟然高达41.90%!黑得好厉害!
2016-05-16 潘达君 医学界
近日,《柳叶刀》发布了一篇关于死胎率话题的correspondence,里面的数据把小编吓得屁滚尿流——它竟然宣称中国的死胎率从2010年的26.29%涨到了2015年的41.90%!这怎么可能!这篇文章不长,小编翻来覆去看了几遍,是写的这个数据没错。 研究者声称,他们选择了六家不同地区的综合性医院或妇幼医院,针对医院入院产妇进行的调查。 并且文章还附上了这六家
 研究者声称,他们选择了六家不同地区的综合性医院或妇幼医院,针对医院入院产妇进行的调查。
并且文章还附上了这六家不同地区医院的数据:
研究者声称,他们选择了六家不同地区的综合性医院或妇幼医院,针对医院入院产妇进行的调查。
并且文章还附上了这六家不同地区医院的数据:
 从图中可以看出这五年来中国的死胎率在不同地区有增有减,调查中处于中部地区的医院稳步上升了264.02%,翻了两倍多!不过,说实话所有的数据都很惊人就是了……(还在被深深的震惊中)
然后他们给出了他们调查得出的死胎率成因的前10名:胎儿畸形、先兆子痫、未足月胎膜早破、前置胎盘、双胞胎、羊水过少、双胎输血综合征、宫颈机能不全、胎盘早剥和妊娠并发症。
这数据是真的吗?
就算是刊登在了《柳叶刀》上,这个数据也太离谱了!按照表中数据,2015年,这6家医院中有两家死胎率都过半了!这是什么概念!两名产妇中就有一名会产下死胎啊!
这实在是太惊人了,小编拿着文章去问了几位医生,大家也是一样震惊。于是小编去翻了翻这篇文章的参考文献,发现一个问题。首先,文章开头引用的数据,全世界的死胎率,在原文中并没有写18.4%,而是18.4/1000……
从图中可以看出这五年来中国的死胎率在不同地区有增有减,调查中处于中部地区的医院稳步上升了264.02%,翻了两倍多!不过,说实话所有的数据都很惊人就是了……(还在被深深的震惊中)
然后他们给出了他们调查得出的死胎率成因的前10名:胎儿畸形、先兆子痫、未足月胎膜早破、前置胎盘、双胞胎、羊水过少、双胎输血综合征、宫颈机能不全、胎盘早剥和妊娠并发症。
这数据是真的吗?
就算是刊登在了《柳叶刀》上,这个数据也太离谱了!按照表中数据,2015年,这6家医院中有两家死胎率都过半了!这是什么概念!两名产妇中就有一名会产下死胎啊!
这实在是太惊人了,小编拿着文章去问了几位医生,大家也是一样震惊。于是小编去翻了翻这篇文章的参考文献,发现一个问题。首先,文章开头引用的数据,全世界的死胎率,在原文中并没有写18.4%,而是18.4/1000……
 说的真的是per 1000啊有木有!和18.4%差了10倍啊有木有!它下面还配了图,Y轴也是per 1000……
说的真的是per 1000啊有木有!和18.4%差了10倍啊有木有!它下面还配了图,Y轴也是per 1000……
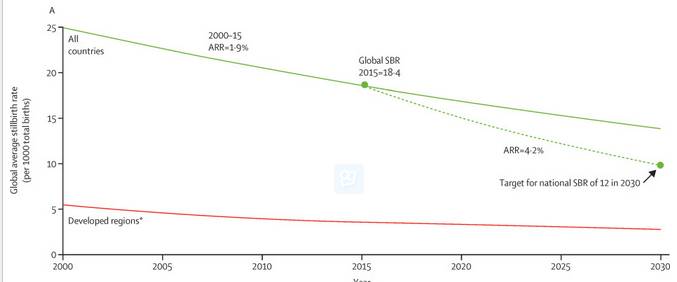 所以这让小编有点懵逼……从“世界死胎率”这篇文章原文来说,中国死胎率那篇文章的第一句话数据与其所引用的原文是不符的。而且很不幸,这个与原文不符的数据已经被某些中文媒体引用了……比如这个……
所以这让小编有点懵逼……从“世界死胎率”这篇文章原文来说,中国死胎率那篇文章的第一句话数据与其所引用的原文是不符的。而且很不幸,这个与原文不符的数据已经被某些中文媒体引用了……比如这个……
 小编是很想验证一下中国死胎率那篇文章中余下的数据到底怎么回事的,很可惜的是包含那些数据的研究正式文献也许还没有正式发表,从文章标注的引用文献(在原文中标注为3)找过去只找到一篇项目企划类的文章,并没有研究数据。
而研究世界死胎率的这篇文章,给出的导致死胎的风险因素,也与上文略有不同。虽然没有精确到中国,但是文章中的分类将日本等国家分类到了发达国家群体中,东亚地区的数据以中国为主(这份统计中,去掉日本等发达国家,东亚地区死胎数大致为129000,而中国的死胎数是122300,可见数据占比大约为95%)。关于死胎成因它作了这样一张图:
小编是很想验证一下中国死胎率那篇文章中余下的数据到底怎么回事的,很可惜的是包含那些数据的研究正式文献也许还没有正式发表,从文章标注的引用文献(在原文中标注为3)找过去只找到一篇项目企划类的文章,并没有研究数据。
而研究世界死胎率的这篇文章,给出的导致死胎的风险因素,也与上文略有不同。虽然没有精确到中国,但是文章中的分类将日本等国家分类到了发达国家群体中,东亚地区的数据以中国为主(这份统计中,去掉日本等发达国家,东亚地区死胎数大致为129000,而中国的死胎数是122300,可见数据占比大约为95%)。关于死胎成因它作了这样一张图:
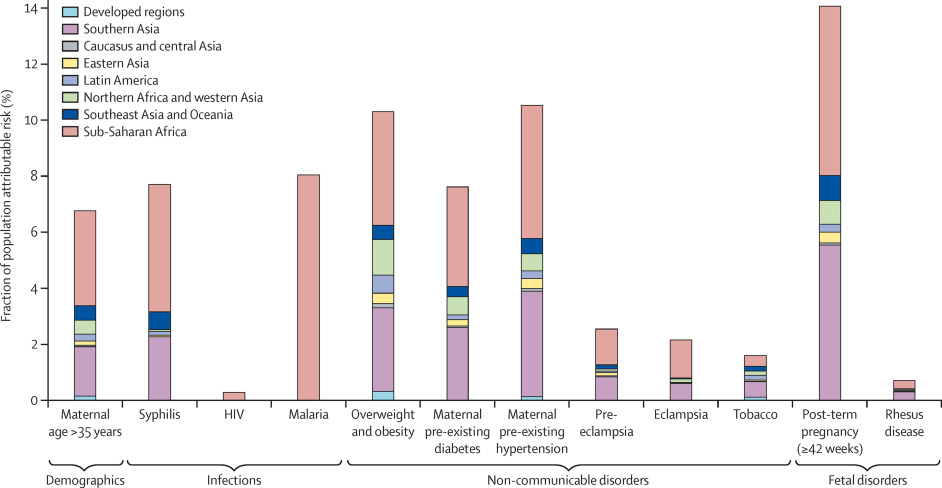 黄色块是以中国为主的东亚地区数据,我们可以看到黄色块比较大的几个因素分别是:超重和肥胖、怀孕前就有糖尿病(区别于妊娠期糖尿病)、怀孕前就有高血压(区别于妊娠期高血压)、过期妊娠。另外,产妇年龄大于35岁也占有一定的比例但并不如前四种高。总体来说,这张表比较符合近期公布的中国超重人口、肥胖人口、糖尿病患者数量和比例等等数据。
总之,目前看来,《柳叶刀》刊登的这篇Stillbirth in China当中的数据与同样是它刊登的Stillbirths:rates,risk factors,and acceleration towards 2030(即研究世界死胎率的文章)有些冲突。
当然,不管数据比例如何冲突,按照绝对数值算,中国处于死胎数量世界第四名的位置还是事实。在新生儿死亡数量中,中国目前排第5。产妇死亡数量上,排第18位。由于人口数量接近,这几项死亡数据可与表格中位于第一排的印度进行对比。
黄色块是以中国为主的东亚地区数据,我们可以看到黄色块比较大的几个因素分别是:超重和肥胖、怀孕前就有糖尿病(区别于妊娠期糖尿病)、怀孕前就有高血压(区别于妊娠期高血压)、过期妊娠。另外,产妇年龄大于35岁也占有一定的比例但并不如前四种高。总体来说,这张表比较符合近期公布的中国超重人口、肥胖人口、糖尿病患者数量和比例等等数据。
总之,目前看来,《柳叶刀》刊登的这篇Stillbirth in China当中的数据与同样是它刊登的Stillbirths:rates,risk factors,and acceleration towards 2030(即研究世界死胎率的文章)有些冲突。
当然,不管数据比例如何冲突,按照绝对数值算,中国处于死胎数量世界第四名的位置还是事实。在新生儿死亡数量中,中国目前排第5。产妇死亡数量上,排第18位。由于人口数量接近,这几项死亡数据可与表格中位于第一排的印度进行对比。
 (按照排名,死胎数量前5的国家分别是:印度、尼日利亚、巴基斯坦、中国和埃塞俄比亚)
同样惊人的流产数据!
虽然说上面那篇文章的数据推敲起来有些问题,但是近期WHO发布了另一关于生产的数据,一样让人惊掉下巴!世界范围内,流产率竟然高达25%!没错,这次是确定真有四分之一!
25%这个数据相当的高了,可能有人要说,那应该是那些战乱穷国把数据拉高的,中国不会有这么高吧。小编本来也这么想,但把数据仔细翻了翻,发现……好像……完全不是这么一回事啊!
(按照排名,死胎数量前5的国家分别是:印度、尼日利亚、巴基斯坦、中国和埃塞俄比亚)
同样惊人的流产数据!
虽然说上面那篇文章的数据推敲起来有些问题,但是近期WHO发布了另一关于生产的数据,一样让人惊掉下巴!世界范围内,流产率竟然高达25%!没错,这次是确定真有四分之一!
25%这个数据相当的高了,可能有人要说,那应该是那些战乱穷国把数据拉高的,中国不会有这么高吧。小编本来也这么想,但把数据仔细翻了翻,发现……好像……完全不是这么一回事啊!
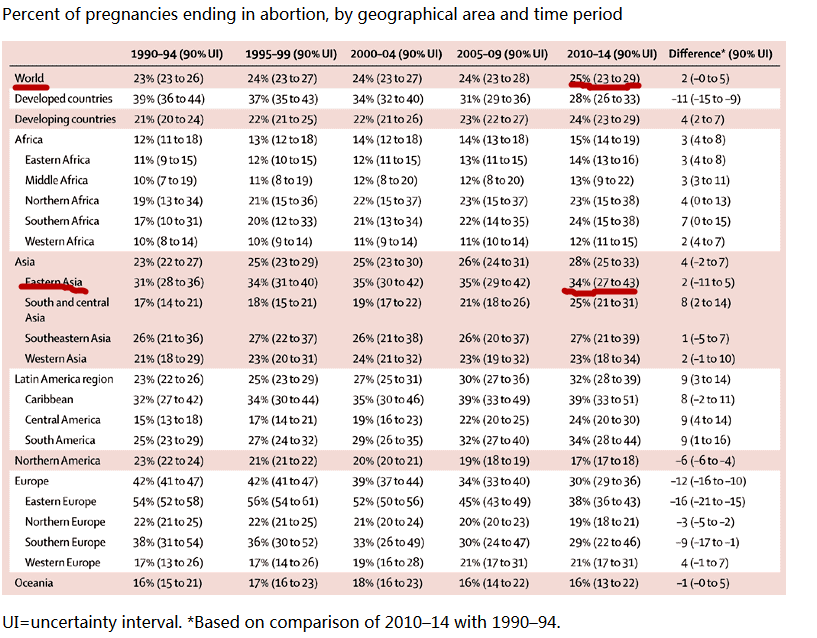 根据表中划线部分可知,以中国为主的东亚数据统计结果是,流产率高达34%,比世界平均数据25%还要高!
有趣的是,表中统计数据表明,发达国家流产率(28%)比发展中国家(24%)更高,而整个非洲的流产率(15%)与北美(17%)和大洋洲(16%)接近。和东亚同样处于高位的还有东欧(38%)和加勒比地区(39%)
为什么小编能那么肯定上图中的东亚地区数据是以中国为绝对主力的呢,因为这个数据:
根据表中划线部分可知,以中国为主的东亚数据统计结果是,流产率高达34%,比世界平均数据25%还要高!
有趣的是,表中统计数据表明,发达国家流产率(28%)比发展中国家(24%)更高,而整个非洲的流产率(15%)与北美(17%)和大洋洲(16%)接近。和东亚同样处于高位的还有东欧(38%)和加勒比地区(39%)
为什么小编能那么肯定上图中的东亚地区数据是以中国为绝对主力的呢,因为这个数据:
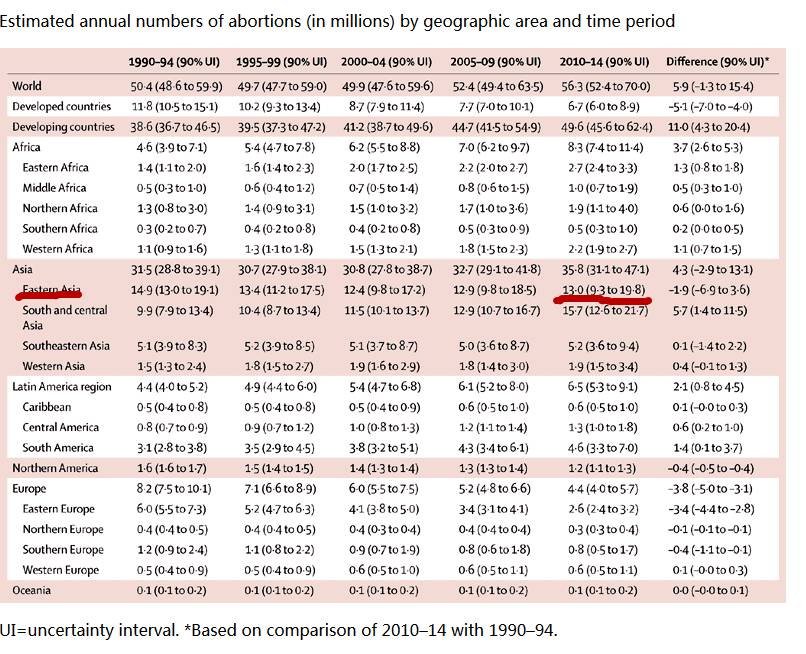 这张图是在不同的时间段,年流产人次数,单位是百万。东亚对应的数据是1300万左右(存在浮动空间),而中国的人工流产数量——
这张图是在不同的时间段,年流产人次数,单位是百万。东亚对应的数据是1300万左右(存在浮动空间),而中国的人工流产数量——
 与此大致相符。
顺带一提,这张各地区各时间段每年流产人次数表中,最高的流产人次数分别来自东亚(1300万)和拥有印度和巴基斯坦两个人口大国的南亚和中亚地区(1570万)。并且整个亚洲的流产人次数远超其他各大洲,占据了全球流产总人次数当中的绝对大份额(35.8/56.3,超过60%)。
到底是谁在流产?
有不少中文媒体认为中国流产主要来自未婚先孕的年轻女性,事实上,这次的统计结果却暗示了一种完全相反的可能(见下图),从图中点状数据来看,亚洲地区未婚流产者占比最少(约在20%),已婚流产者占比最多(80%),已婚和未婚比例差距是全世界最大的。
与此大致相符。
顺带一提,这张各地区各时间段每年流产人次数表中,最高的流产人次数分别来自东亚(1300万)和拥有印度和巴基斯坦两个人口大国的南亚和中亚地区(1570万)。并且整个亚洲的流产人次数远超其他各大洲,占据了全球流产总人次数当中的绝对大份额(35.8/56.3,超过60%)。
到底是谁在流产?
有不少中文媒体认为中国流产主要来自未婚先孕的年轻女性,事实上,这次的统计结果却暗示了一种完全相反的可能(见下图),从图中点状数据来看,亚洲地区未婚流产者占比最少(约在20%),已婚流产者占比最多(80%),已婚和未婚比例差距是全世界最大的。
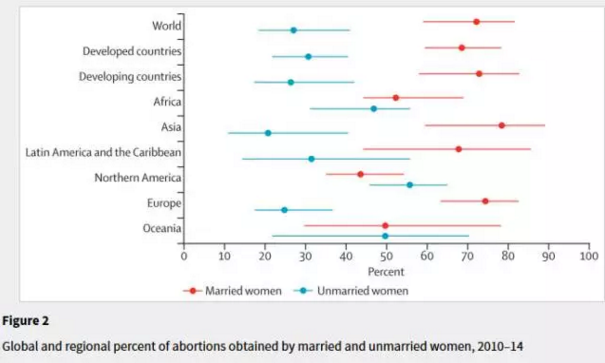 (红色点和线为已婚女性流产百分比数据,蓝色代表未婚女性。从上到下纵坐标依次是:全球、发达国家、发展中国家、非洲、亚洲、拉丁美洲和加勒比地区、北美、欧洲和大洋洲)
虽然这份统计没有详细到中国,考虑到亚洲地区中印两个人口大国的社会文化、对未婚先孕的态度,以及中西亚地区大量的伊斯兰国家的存在,整个亚洲对未婚先孕的容忍程度整体偏低,未婚女性流产率数据比已婚女性要低许多,婚后的流产才是真正为流产数据做贡献的主流。这份流产数据可能需要从多方面去分析,但是以上国家和文化中对胎儿的性别选择恐怕无论如何是难辞其咎的。
(红色点和线为已婚女性流产百分比数据,蓝色代表未婚女性。从上到下纵坐标依次是:全球、发达国家、发展中国家、非洲、亚洲、拉丁美洲和加勒比地区、北美、欧洲和大洋洲)
虽然这份统计没有详细到中国,考虑到亚洲地区中印两个人口大国的社会文化、对未婚先孕的态度,以及中西亚地区大量的伊斯兰国家的存在,整个亚洲对未婚先孕的容忍程度整体偏低,未婚女性流产率数据比已婚女性要低许多,婚后的流产才是真正为流产数据做贡献的主流。这份流产数据可能需要从多方面去分析,但是以上国家和文化中对胎儿的性别选择恐怕无论如何是难辞其咎的。

- Summary
- | Full Text
- | Full Text PDF
- | PubMed
- Summary
- | Full Text
- | Full Text PDF
- | PubMed
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言














#死胎#
46