Movement disorders:多系统萎缩症和帕金森病中的羟色胺转运体成像有何区别?
2022-09-24 Freeman MedSci原创
与帕金森病患者相比,MSA患者的脑干和一些前脑皮层下区域的5-羟色胺缺失更为严重
尾部脑干5-羟色胺的功能障碍被认为在帕金森病(PD)的早期发生。这些核团在帕金森病中的相对脆弱可能与它们的高基线代谢活动有关,或者与它们在相互连接的脑干投射系统网络中牵涉到错误折叠的突触蛋白的细胞间传播的关键作用有关。多系统萎缩(MSA)是一种帕金森病,在几个神经递质投射系统中都有神经元细胞丢失。MSA有两种临床亚型:帕金森亚型(MSA-P),主要表现为帕金森病;小脑亚型(MSA-C),表现为渐进性小脑障碍,后来表现为帕金森病。

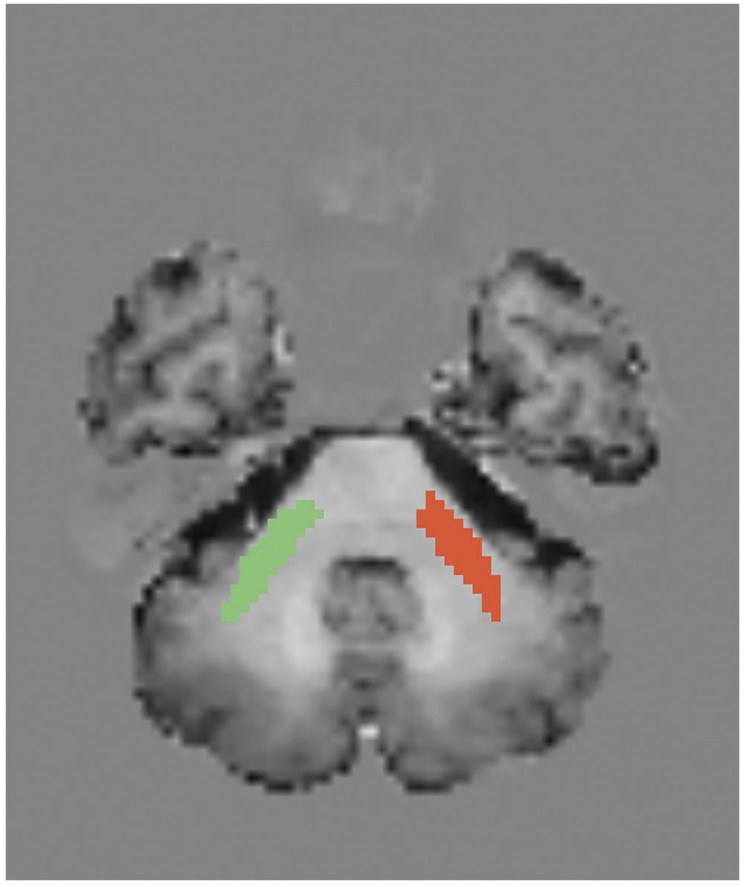
图1: 论文封面图
MSA的特点是胶质细胞突触蛋白病变,而不是PD特有的神经元内含物。在MSA中,有明确的神经病理学证据表明尾部脑干剑突状核复合体中的5-羟色胺神经元丢失。
这些神经元已知在脑干尾部和脊髓的运动区和中侧区投射。它们的退化可能有助于MSA的特殊特征,包括呼吸和自主神经功能障碍。
与PD相比,对MSA的喙部5-羟色胺投射系统的退化程度了解较少。纹状体、丘脑和边缘皮层的喙状5-羟色胺投射在PD中被认为是睡眠困难、情感症状和体重变化的危险因素。类似的非运动特征在MSA中也很常见和严重,尽管它们的生物学基础还不太清楚。
[11C]3-氨基-4-(2-二甲胺基-苯磺酰)-苯腈([11C]DASB)是一种正电子发射断层扫描(PET)示踪剂,与5-羟色胺转运体(SERT)结合,可以量化区域5-羟色胺投射终端密度,为检查MSA患者与PD相比的喙状5-羟色胺投射系统终端完整性提供了机会。
藉此,密歇根大学Kelvin L. Chou等人对18名MSA患者、23名PD患者和16名健康对照者进行了5-羟色胺转运体PET成像,以探索脑干、皮层下和皮层相关区域的差异。

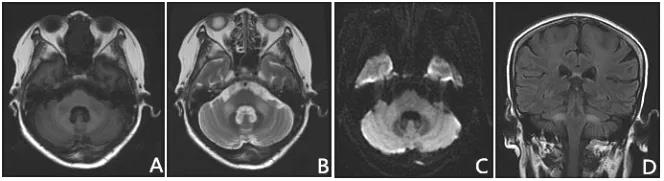
图2:论文结果图
他们发现:
与PD患者相比,MSA患者在延髓、脑桥、腹侧纹状体、边缘皮层和丘脑区域显示出较低的5-羟色胺转运体分布体积比,但在背侧纹状体、腹侧前扣带回或总皮层区域没有差异。
与PD或MSA组相比,对照组显示出更大的皮质5-羟色胺转运体结合,但在纹状体和其他相关基底神经节区域的5-羟色胺转运体结合较低。
MSA-帕金森病亚型患者(n = 8)和MSA-小脑亚型患者(n = 10)之间的结合没有区域差异。羟色胺转运体在多个不同区域的分布体积比与MSA患者运动障碍协会统一帕金森病评分表运动评分的严重程度呈反比关系,但与PD患者无关。
该研究的重要意义在于发现了:与帕金森病患者相比,MSA患者的脑干和一些前脑皮层下区域的5-羟色胺缺失更为严重,并且与运动障碍的严重程度显示出MSA特有的相关性。
原文出处:
Chou KL, Dayalu P, Koeppe RA, et al. Serotonin Transporter Imaging in Multiple System Atrophy and Parkinson’s Disease. _Movement Disorders_. Published online September 14, 2022:mds.29220. doi:[10.1002/mds.29220](https://doi.org/10.1002/mds.29220)
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言