CIC 2024 | 陈晓平教授:难治性高血压药物与介入治疗进展
2024-05-14 MedSci原创 MedSci原创 发表于上海
来自华西医院的陈晓平教授《难治性高血压药物与介入治疗进展》。本文梳理重点内容,以分享各位同道。
高血压是心脑血管疾病相关死亡的重要危险因素。尽管临床管理严格,但部分成人高血压患者血压仍未达标,其中,难治性高血压患者靶器官损害风险增加、预后差,需要更加重视。近日,2024长安国际心血管病论坛(CIC2024)在西安曲江国际会议中心盛大召开。来自华西医院的陈晓平教授《难治性高血压药物与介入治疗进展》。本文梳理重点内容,以分享各位同道。

难治性高血压的定义
在改善生活方式的基础上,应用了足量且合理联合的3种降压药物(包括利尿剂)后,血压仍在目标水平之上,或最少需要4种药物才能使血压达标称为难治性高血压。美国预防、控制、评估与治疗高血压全国联合委员会第7次报告(JNC7)定义:当使用包括1种利尿剂在内的合理3种降压药物治疗,且所有药物已达到最大剂量,但血压仍未控制在140/90mmHg(糖尿病和肾病患者为130/80mmHg,1mmHg=0.133kPa)以下者,称为难治性高血压。2008年美国心脏学会认为:同时使用3种不同作用机制降压药物,血压仍在目标水平以上,需要4种或以上降压药物才能使血压达标者为难治性高血压。
2023年ESH指南强调需要从以下四个方面排除假性难治性高血压:
(i)证明ABPM升高(排除具有白大褂效应);
(ii)排除不准确血压测量导致血压升高的原因,特别是在老年患者或晚期CKD患者中(肱动脉钙化相关的假性血压升高);
(iii)排除继发性高血压;
(iv)排除药物依从性差。
难治性高血压患者的药物依从性
一项Meta分析纳入24顶观察性研究旨在评估表观难治性高血压患者的药物依从性。用药依从性是通过病例记录评估/医生访谈、自我报告量表、物理测试(尿/血)、药物持有率(MPR)、电子监测器[用药事件监测系统(MEMS)]、直接观察治疗(DOT)或组合测量(如自我报告量表和物理测试)等来判断的。结果显示,纳入的24项研究不依从率从3.3至86.1%不等,不依从率差异是由于依从性评估方法不同导致的。总体来看,不依从率为31.2%。
难治性高血压增加患者心血管事件风险
一项研究共纳入5839名高血压患者,根据患者血压控制情况分为真性难治、假性难治、非难治未控制、血压控制4组。经平均4.5年随访,发现真性难治性组主要CVD事件累积风险显著高于非难治两组。
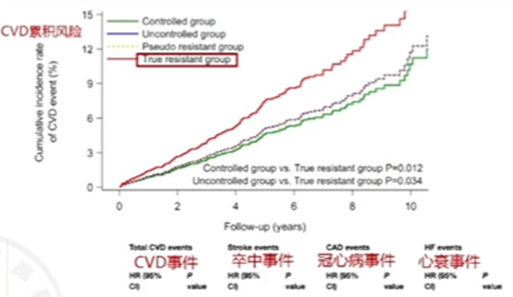
其中,与血压控制组比,真性难治组CVD事件(HR=1.66.95%CI 1.12-2.48,P=0.012)及心衰(HR=2.24,95%CI 1.17-4.30,P=0.015)风险显著上升。
难治性高血压的病理生理机制
难治性高血压发病机制复杂,并非单一机制。多种机制(水钠猪留,RAAS激活,交感激活,血管重塑及动脉硬化)共同参与难治性高血压的发生和发展。
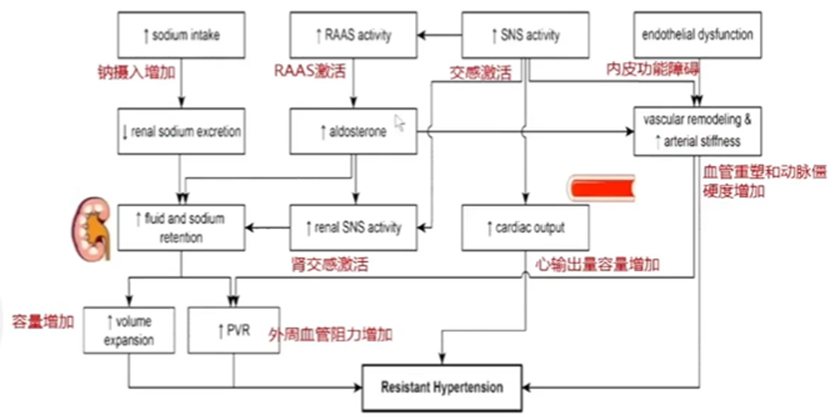
难治性高血压的基本病因为高盐摄入、肥胖、颈动脉圧力反射功能减退。难治性高血压病理生理学机制包括:
①交感神经及肾素-血管紧张素-醛固酮系统(RAAS)活性増强及持续存在:
②肾脏局部交感神经过度激活:
- 肾脏交感传入神经:强化中枢交感神经活性;
- 肾脏交感传出神经:肾脏及全身RAAS进一步活化。
难治性高血压第四种降压药物选择
难治性高血压降压治疗的第四种药物——螺内酯
多部指南共识均推荐螺内酯作为难治性高血压治疗的第四种药物。PATHWVAY-2是一顶双盲、安慰剂对照、交叉设计研究,纳入了接受三联降压治疗(ACEI/ARB+CCB+D),eGFR>45 mL/min/1.73㎡,血钾正常的335例难治性高血压患者,分析螺内酯与安慰剂、比索洛尔和多沙唑嗪对难治性高血压血压控制的疗效对比。
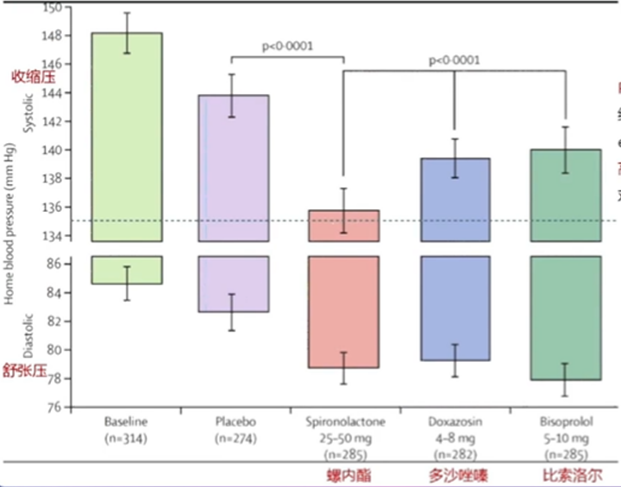
结果显示,螺内酯组的家庭血压SBP较安慰剂组(-8.70mmmHg,95%CI -9.72 to-7.69),多沙唑嗪组(-4.03mmHg,95%CI -5.04to-3.02),及比索洛尔组(-4.48mmHg,95%CI -5.50 to-3.46)均显著降低。
难治性高血压降压治疗的第四种药物——其他MRA
非甾体MRA对醛固酮受体具有高选择性、高亲和力的特点。对雄激素、糖皮质激素、孕酮和雌激素受体的亲和力较低,可明显减少不良事件发生率。非奈利酮已在我国上市,获批用于2型糖尿病合并慢性肾脏病(CKD)患者的心肾保护。非奈利酮可有效降低CKD合并难治性高血压患者的SBP,较螺内酯在高钾血症方面的安全性更好。
此外,一项ESAX-HTN研究纳入了1001名原发性高血压患者,将患者随机分为依普利酮50mg组、艾沙利酮2.5mg组和5mg组。观察治疗12w后静坐SBP/DBP相对基线的变化。
结果显示,治疗12w后,2.5 mg 艾沙利酮组SBP/DBP较基线下降13.1/6.4mmHg,5 mg组相对基线下降16.5/8.1 mmHg,50 mg 依普利酮相对基线下降11.9/6.0 mmHg。不良事件发生率无组间差异。总之,艾沙利酮可安全、有效降压,已在日本获批高血压适应症。
难治性高血压降压治疗的第四种药物——阿米洛利
一项PATHWAY-2的一项于研究(开放标签)中共纳入了难治性高血压患者144名(平均eGFR 97.6mL/min/1·73m2),对比了10mg阿米洛利与25mg螺内酯的降压疗效。
治疗6w后,阿米洛利组平均诊室SBP较基线下降20.4mmHg(95%CI18·3-22-5),螺内酯组平均诊室SBP较基线下降18.3 mmHg(95%CI16·2-20-5)。两组中均未出现严重不良事件。因此,阿米洛利作为难治性高血压患者的第四类降压药物,其降压效果与螺内酯相当,在患者不适用螺内酯时,可作为一种替代选择。
难治性高血压降压治疗的第四种药物——氯噻酮
CLICK研究纳入了平均服用3种以上药物但血压仍控制不佳的CKD4期患者(eGFR 15-29.9ml/min/1.73㎡)160人,按1:1随机分为安慰剂和氨噻酮(12.5~50mg)治疗组。治疗12w后,氯噻酮组诊室SBP较安慰剂组下降15.1mmHg(95%CI10.7~19.4),但氯酮组的低钾血症、高血糖、头晕和高尿酸血症发生率均高于安慰剂组。
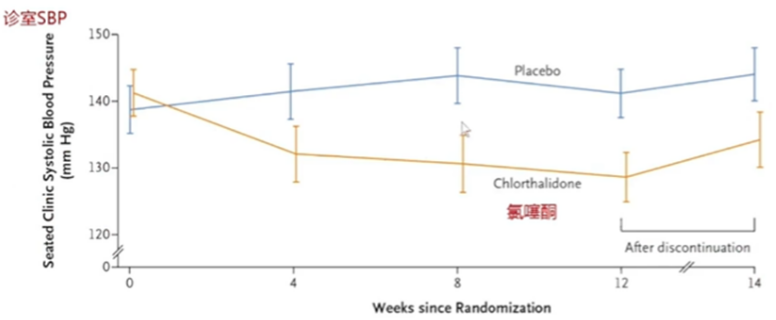
在eGFR<30ml/min/1.73 m2的患者,不能使用螺内酯时,可考虑使用氨噻酮作为第四类降压药,但需小剂量起始尤其是与袢利尿剂联用时,需谨慎使用。
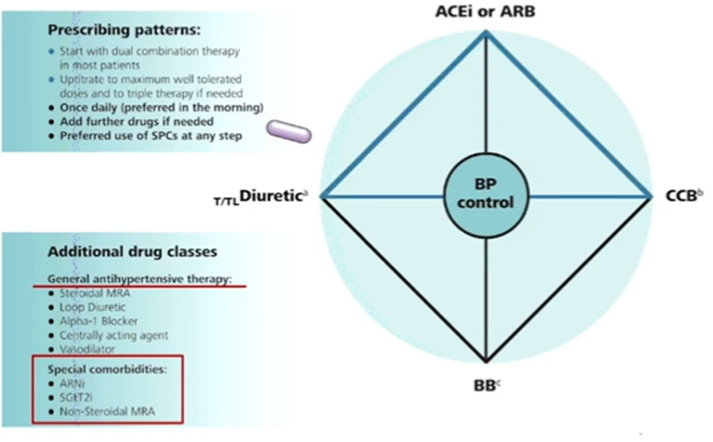
2023 ESH指南高血压降压治疗的药物推荐
2023年ESH指南延续2018年指南建议,推荐A、B、C、D四大类药物作为药物降压治疗的基石。在有特定合并症的患者中也可使用ARNI、SGLT2i及非甾体类MRA等,在降压同时具有额外心血管保护作用的药物。
难治性高血压新药——Baxdrostat
Baxdrostat是近年研发的高选择性醛固酮合成酶抑制剂,其对醛固酮合成酶的抑制作用是对皮质醇合成抑制作用的100倍,通过抑制醛固酮的合成产生降压作用。由于醛固酮合酶与皮质醇合成酶的序列相似性高达93%,早期的醛固酮合酶抑制剂很难实现其选择性抑制,会同时影响皮质醇代谢。
一项BrigHTN研究(Ⅱ期临床)纳入了难治性高血压患者(已接受超过4周的三种及以上不同类型降压药物治疗且其中一种为利尿剂)248名,在原有药物基础上,随机接受安慰剂或Baxdrostat(0.5mg、1mg或2mg)治疗,每天1次,持续12周。结果显示,与基线相比,平均收缩压分别降低了9.4mmHg、12.1mmHg、17.5mmHg和20.3mmHg,降压效果呈现出剂量依赖性。
Baxdrostat各组均显示出持续的剂量依赖性的较基线降低的血醛固酮水平。在试验期间未发生死亡,及Baxdrostat引起的严重不良事件,也没有出现肾上腺皮质功能不全的情况。2例患者发生了与Baxdrostat相关的血押升高,但这些升高在停药和重新开始用药后没有复发。Baxdrostat良好的降压效果,且不良事件风险较低。
难治性高血压新药——Aprocitentan
Aproitentan是一种双内皮素受体拮抗剂。内皮素受体(ER)主要分为ETA和ETB两种亚型,血管平滑肌细胞上同时存在ETA和ETB,而血管内皮细胞上仅有ETB。ET-1与ETA结合后产生强力持久的血管收缩反应,促进血管平滑肌细胞增生或肥大;ET-1激活ETB后促进血管舒张、部分抵消ETA的缩血管效应。
单纯阻断ETA可能导致ETB受体的过度激活,导致非选择性血管舒张、血管通透性增加、外周水肿加重等不良反应;因此,从药理机制上看,双重阻断ET受体(Aproitentan)安全性和疗效更佳。Aprocitentan是新型、有效目耐受性良好的治疗难治性高血压的方法,2024年美国FDA刚获批。
高血压新药——靶向肝AGT的RNA干扰治疗
IONIS-AGT-LRx是一种反义寡核苷酸(ASO),通过下调肝细胞中的AGT mRNA来降低血浆AGT水平。一项评估IONIS-AGT-LRx对接受2-3种药物后血压未受控制患者的影响的研究发现,与安慰剂相比,IONIS-AGT-LRx可显著且持续降低AGT水平;随着时间延长,IONIS-AGT-LRx可降低患者血压,且血压下降越来越明显;安全可耐受。
肾去交感神经术(RDN)治疗高血压——降压有效性
RDN作为一种微创高血压器械治疗技术,虽然临床研究时间较短,但在降压治疗方面已经展示出良好的有效性和安全性。对于已经进行了严格的生活方式干预及降压药物治疗后,血压仍未能良好控制的高血压患者,在排除继发性因素后,并且肾动脉解剖结构适合、没有禁忌证,RDN可以作为这些患者血压管理的一种非药物治疗的方法,提高血压控制率、降低心血管事件风险,使高血压患者受益。
5项随机假手术组对照研究表明,无论伴或不伴降压药物治疗,以及高血压的严重程度(轻中度患者至重度患者),射频(Spyral导管)和超声(Paradise系统)RDN,均可有效降压。
RDN技术临床推广——华西RDN中心

华西医院心内科高血压中心自2018年5月在西南地区率先开展RDN技术以治疗药物难治性原发高血压。目前已完成 百心安 Iberis-HIN研究、魅丽纬叶 Nctrod HTN研究,信迈SMART研究(均已结题),共纳入100余例高血压患者,结果显示RDN降压疗效良好,安全性好。
RDN治疗高血压——患者意愿
陈晓平教授团队在专业期刊Hypertensin Research 发表中国首个RDN患者意愿调查研究:

RDN治疗高血压——欧洲指南推荐
RDN为“药物难治性高血压”的一种治疗选择(包括联合降压药物治疗血压未控制以及药物不耐受)。
ESC和EAPCI RDN临床共识申明2023——RDN的患者选择:
- 排除继发性高血压,使用≥3种合适剂量的降压药(包括1种利尿剂)未控制的高血压且eGFR≥40m/min/1.73㎡;
- 长期服用降压药不耐受的患者;
- 心血管风险高危患者更倾向于RDN治疗(包括高血压介导的靶器官损伤、确诊的心血管并发症);
- 由于目前缺乏证据,RDN不推荐用于肾移植人群或严重肾功能受损患者(KDIGO G4或GS),以及肾动脉肌纤维发育不良、未治疗的继发高血压、单个功能或需要透析的患者。
RDN治疗高血压——国内指南推荐
《经皮肾去神经术(RDN)治疗高血压中国专家科学声明》:
不建议RDN应用于以下高血压患者:
(1)单侧或双侧肾动脉形状结构不适宜手术的 患者(肾动脉狭窄>50%、肾动脉瘤、肾动脉畸形、 肾动脉纤维肌发育不良);
(2)肾移植患者;
(3)eGFR<45ml/(min·1.73 m2 );
(4)6个月内有心血管事件(稳定或不稳定型心绞痛、心肌梗死)、脑血管事件(脑卒中、脑血管意外、短暂性脑缺血发作);
(5)年龄<18岁;
(6)未治疗的严重的心脏瓣膜病。
总结
难治性性高血压的有效管理首先需要基于准确的血压测量,排除明显的白大衣效应,明确用药依从性,排除继发性因素,然后优化治疗。
难治性高血压患者的基本降压目标是<140/90mmHg,耐受良好的患者应降至<130/80mmHg;
难治性高血压患者在A+C+D基础上,第四种降压药物优先选择螺内酯,若患者出现副作用,可选择依普利酮、艾沙利酮等其他MRA、或阿米洛利;也可考虑使用BBs、α-1受体阻断剂、中枢性降压药物等;若患者合并肾功能不全( eGFR<30ml/min/1.73㎡),可考虑氨噻酮作为第四种药物进行降压治疗;
在有特定合并症的患者中,也可使用ARNI、SGLT2i及非奈利酮等,在降压同时,具有额外心血管保护作用的药物;
Baxdrostat、Aproitentan、Zilebesiran等新型降压药物有望在难治性高血压的治疗中发挥作用,但需积累更多的临床试验证据;
2023年ESH指南建议(Ⅱ类推荐/B级证据),对于eGFR>40ml/min/1.73㎡的难治性高血压患者,RDN可作为额外的治疗选择。
多项指南强调控制难治性高血压需要综合干预,包括生活方式干预、提高依从性以及药物治疗等。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言















#介入治疗# #难治性高血压# #CIC 2024#
13