痤疮与肉芽肿性炎症过程
2023-08-07 海龙话皮 海龙话皮 发表于上海
从粉刺最初形成开始,炎症过程贯穿了痤疮的始终,皮脂分泌过多是形成粉刺的必备条件,粉刺破裂可以诱发肉芽肿性炎症过程,消除了粉刺就不会有痤疮发生。
痤疮是一种毛囊皮脂腺单位的慢性炎症性疾病,青春期好发,可自愈且易复发,年老后却罕见复发,在特定年龄段表现出明确规律性。粉刺是痤疮的必经阶段,也是诊断痤疮的必备要素。从粉刺最初形成开始,炎症过程贯穿了痤疮的始终,皮脂分泌过多是形成粉刺的必备条件,粉刺破裂可以诱发肉芽肿性炎症过程,消除了粉刺就不会有痤疮发生。
影响痤疮发病机制的主要因素
痤疮发病与皮脂腺过度分泌脂质、毛囊皮脂腺角化异常、痤疮丙酸杆菌(Propionibacterium acnes,P. acnes)等毛囊微生物增殖及炎症免疫反应等密切相关。这一高度精准的观念得到了国内、国际多家指南/共识的一致认可,内部各要素的逻辑关系值得深入探讨:①寻常痤疮好发于青春期、可见于青春期后、老年人几乎不发病说明痤疮是可以自愈的,那么为何痤疮不能被治愈?②毛囊皮脂腺单位既有皮脂腺分泌物又有毛发,治疗痤疮是否可以忽略毛囊(发)因素?③炎症反应贯穿痤疮发病过程的始终、传统的抗感染治疗已经转变为抗炎治疗为主,是否可以在此基础上更进一步找到痤疮炎症反应的“基石”、阻止该关键因素从而消除痤疮?④如果没有皮脂腺过度分泌脂质、仅有毛囊皮脂腺导管角化异常,还能形成粉刺吗?
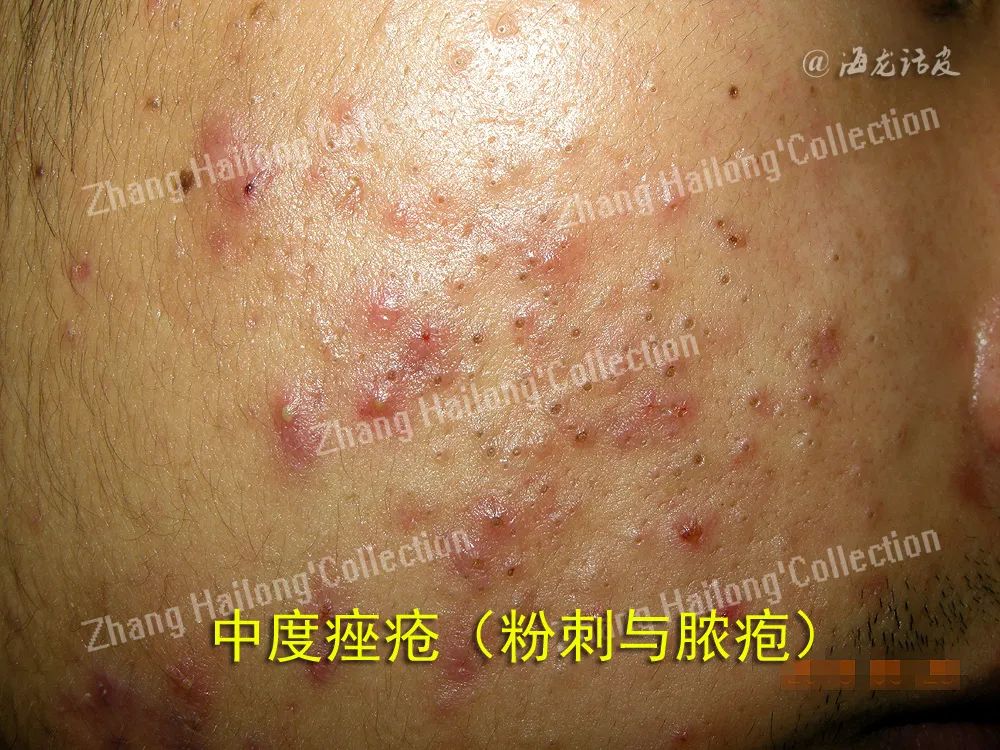
粉刺是痤疮发病的关键环节
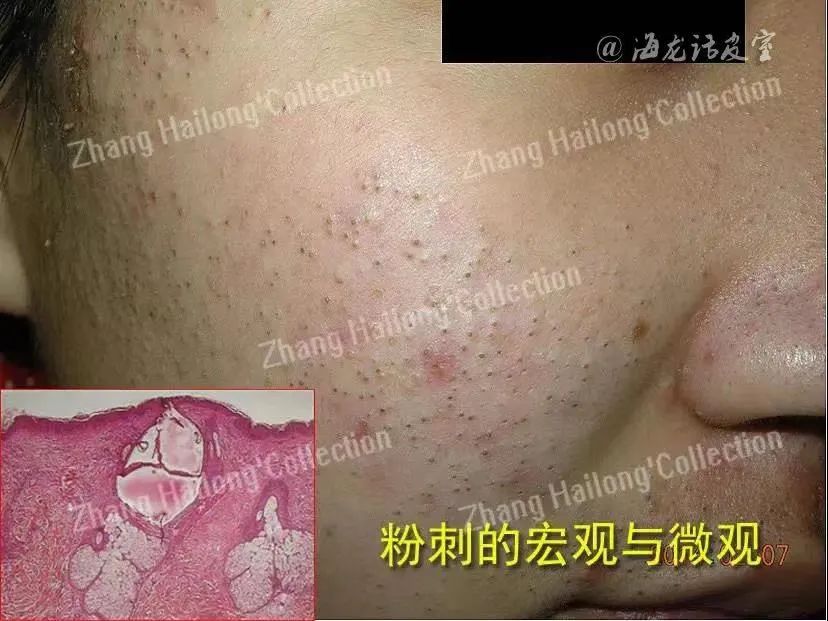
多国指南都强调了粉刺的定义,并指出粉刺是痤疮发病的必经阶段;临床医师把粉刺皮损作为诊断痤疮的必备要件,缺乏粉刺描述的痤疮病历是不完整的。然而粉刺并非皮肤科基本皮损形态之一,或者说系统、规范的皮肤科基本皮损描述(包括原发和继发皮损)因为缺少粉刺概念不能体现痤疮的本质特征;关于痤疮的经典专著(Plewig and Kligman's Acne and Rosacea 4th ,2019)中,粉刺、炎性丘疹、脓疱、结节和囊肿等痤疮皮损经过讨论分析,结合丰富的病理切片研究,进一步区分为原发粉刺(Primary Comedones)、继发粉刺(Secondary Comedones)概念,后者可以包括结节囊肿、引流窦道(draining sinus)等。
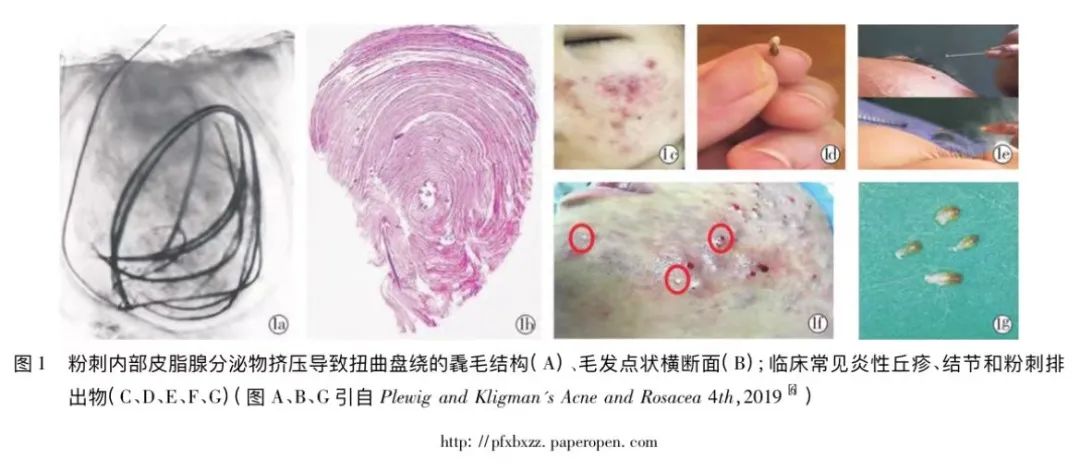
原发粉刺内不仅有潴留的皮脂腺分泌物,也包括扭曲缠绕的毳毛异物(图1A、B)。以上分析充分展示了粉刺的“内容物”特点,可以作为体内异物肉芽肿性炎症的诱因,而导致难愈的慢性炎症反应(图1C-G) ; 多国指南中粉刺祛除术被列为痤疮治疗推荐方法,美国指南推荐用于 “治疗抵抗”的难治性痤疮。痤疮不仅是一种可以治疗(treatable)的疾病,事实上也是可以“治愈”的(actually curable): 粉刺是痤疮的火种(the flame of acne,by Albert Klig-man),没有粉刺就不会有痤疮。Bolognia皮肤科学教材认为异维A酸可以消除粉刺,是长期缓解甚至“治愈”痤疮的唯一药物;当然这个表述并非绝对,加拿大痤疮指南中还有复方口服避孕药 (COCs)治疗女性粉刺的推荐建议。
粉刺诱导肉芽肿性炎症修复过程
炎症反应是机体局部对有害刺激例如组织损伤和感染所引起的,以中性粒细胞、巨噬细胞、淋巴细胞为主的炎症细胞和炎症因子的局部聚集和相关的血管反应过程,炎症过程伴随有不同程度的组织损伤和修复过程。粉刺不只是毛囊漏斗部角化过度引起。Norris等发现在痤疮患者皮脂分泌过多、微粉刺初形成的6到24小时内,微粉刺周围血管已被淋巴细胞浸润,并且在微粉刺形成的24到72小时内,中性粒细胞在微粉刺周围聚集。Jeremy等研究痤疮患者的未病变皮肤以及早期炎症皮损(持续时间少于6小时的丘疹),发现毛囊皮脂腺单位周围CD4+T细胞、巨噬细胞和IL-1α显著上调,表明痤疮粉刺的最初阶段即有炎症反应发生。炎症反应贯穿痤疮全过程,并且中性粒细胞以及巨噬细胞在痤疮的炎症反应中可能起重要作用。
肉芽肿性炎症和肉芽组织修复过程
肉芽肿是应对单个巨噬细胞无法吞噬清除的、持续存在的感染或非感染性“微粒刺激物”( particu-late stimuli)而发生的免疫病理过程,以巨噬细胞为 主,包括其他炎症细胞的病理结构形态。其中巨噬细胞在痤疮相关肉芽肿中可表现为上皮样细胞、多核巨细胞(Multinucleated Giant Cell,MGC)外观,泡沫细胞见于播散性黄瘤等,肉芽肿早期阶段(前3周)可有较多中性粒细胞浸润,中晚期伴随淋巴细胞、成纤维细胞等。
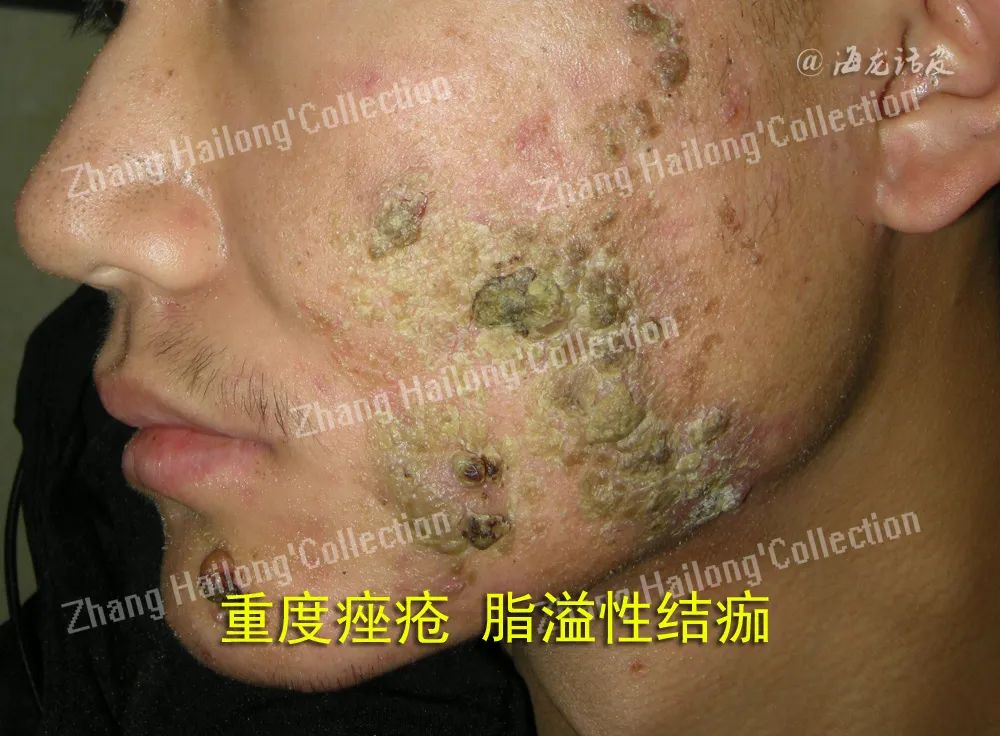
肉芽肿是显微镜下病理结构概念,若以肉眼观察描述肉芽肿形态:特点为红色浸润感、按压可部分或完全褪色(玻片压诊试验),提示类血管腔隙结构存在;如果早期中性粒细胞功能活跃或者M1型巨噬细胞为主,可能对应更强的炎症反应和组织破坏过程,对应了新鲜的出血溃烂性皮损、陈旧的苹果酱样外观和探针贯通现象;如果早期中性粒细胞趋化较少或晚期M2型巨噬细胞、成纤维细胞较多,则更容易表现为红色有弹性、按压易褪色、撤压再充血的肉芽组织外观。特别需要留意的是,巨噬细胞先活化/极化为M1型促进炎症坏死,后续又转为M2型抑制炎症、促进瘢痕修复。
由此可见,肉芽肿结构演变和肉芽组织成熟过程关键点在于巨噬细胞的活化或极化过程,并且伴随有其他细胞,如中性粒细胞、成纤维细胞局部互动演进,导致肉芽肿结构和肉芽组织外观和质地逐渐变化。
痤疮不是感染性疾病,系统应用抗菌药物疗程重点不在抗感染
2016年加拿大痤疮管理指南、2016年美国痤疮管理指南、2016年欧洲治疗痤疮的循证医学(S3)指南、2017年日本痤疮治疗指南、中国痤疮治疗指南(2019修订版)中均明确P. acnes在痤疮皮损中增殖,但不是感染,痤疮不是感染性疾病。临床应用抗菌药物如多西环素、米诺环素治疗痤疮主要是发挥抗炎作用。多西环素、米诺环素有明确的抑制中性粒细胞趋化效果,对于抑制粉刺诱发的肉芽肿早期中性粒细胞活动效果明显。由于粉刺诱因未能及时充分去除,故疗程明显长于抗菌药物治疗。
从系统应用抗菌药物的疗程及种类上看,中国痤疮治疗指南(2014年修订版)推荐抗炎疗程6~8周;中国痤疮治疗指南(2019年修订版)建议疗程不超过8周;2016年美国寻常痤疮管理指南建议疗程要尽量短(the shortest possible dura-tion),短至3~4月;2018年国际改善痤疮预后的联盟发表的专家共识提出将疗程限制在3~4个月;2017年日本痤疮治疗指南建议疗程不超过3个月;2021年英国NICE痤疮指南规定系统应用抗菌药物疗程为12周,如果有效但是疗效不完全,可以在皮肤科专家评估后再延长疗程12周。根据英国NICE2021痤疮指南,可供选用的系统抗菌药物仅有多西环素或赖甲四环素,不包括米诺环素。体现了保护临床抗感染有效的抗菌药物,减少耐药发生原则。从持续存在的粉刺诱导肉芽肿性炎症角度,可以理解P. acnes对多西环素多数情况下耐药,但是多西环素治疗痤疮效果仍然很好。美国痤疮指南建议疗效不佳的痤疮患者配合粉 刺祛除术会有良好效果。
完全消除粉刺不易
原发性粉刺形成原因涉及两要素:皮脂分泌增多和皮脂腺导管开口堵塞。足够剂量的异维A酸可以很好地减少皮脂生成以及调节角质形成细胞正常角化,从而减少原发性粉刺形成。对于女性患者,加拿大临床痤疮管理实践指南提出可以选择复方口服避孕药(COCs) ,通过减少雄激素对于皮脂细胞的作用而减少皮脂分泌治疗粉刺。在临床实践中,单日服用足够剂量异维A酸,迅速达到目标累计剂量和单日服用很小剂量,充分延长疗程以长期抑制皮脂腺分泌,哪种策略更有效而且更安全是值得深思的问题,也是英国NICE2021痤疮指南重点关注的未来探索方向。
参考文献:
马珊珊,杨德刚.痤疮与肉芽肿性炎症过程环状肉芽肿治疗新进展[J].皮肤科学通报,2022,39(1):18-22.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












感谢分享
25