Cancers:2型糖尿病相关变异体影响患前列腺癌的风险
2022-06-09 从医路漫漫 MedSci原创
虽然PCa在男性中发病率较高,但只有年龄、家族史和种族被确定为该疾病的主要风险因素。

背景:前列腺癌(PCa)是世界范围内第二常见的癌症,也是发达国家男性癌症相关死亡的首要原因之一。它占所有癌症的7.3%,发病率为每100,000人中37.5人。尽管预防策略有所改进,但在2020年总共诊断出140万新病例,并且该疾病的发病率在世界范围内不断增加,这可能是由于遗传因素和可改变因素的相互作用。虽然PCa在男性中发病率较高,但只有年龄、家族史和种族被确定为该疾病的主要风险因素,可归因影响范围为5%至9%的病例。此外,特定基因中罕见的高度渗透突变、高水平的内源性雄激素、吸烟、饮酒、接触化合物、性传播感染、饮食、肥胖、胰岛素样生长因子和2型糖尿病(T2D)被认为是前列腺肿瘤发生的重要调节剂。在可改变的风险因素中,T2D引起了极大的关注,因为它一直被认为是PCa发展的保护性因素,但它似乎会诱导疾病进展。一些研究表明,使用二甲双胍等抗糖尿病药物可能解释了T2D对前列腺癌风险的保护作用,但其他研究无法在更大的队列中证实这些结果,这表明T2D对前列腺癌的保护作用取决于这些特征之间的共同分子途径,而不是使用抗糖尿病药物。
目的:在这项研究中,我们评估了57项全基因组关联研究(GWAS),确定了2型糖尿病(T2D)的常见变异是否会影响304名高加索前列腺癌患者和686名对照人群患前列腺癌(PCa)的风险。通过对我们来自UKBiobank和FinnGen队列以及之前发表的遗传学研究的数据进行荟萃分析,验证了选定的单核苷酸多态性(SNPs)与前列腺癌风险的相关性。我们还评估了与前列腺癌风险相关的T2D单核苷酸多态性是否会影响宿主免疫反应,
方法:分析它们与91个血液衍生细胞群体的绝对数量以及103种免疫蛋白和7种类固醇激素的循环水平的相关性。我们还研究了在体外用LPS、PHA、Pam3Cys和金黄色葡萄球菌刺激全血、外周单核细胞(PBMCs)和单核细胞来源的巨噬细胞后,最感兴趣的SNPs与细胞因子水平的相关性。
结果:我们对6个大型队列的数据进行的荟萃分析证实,FTOrs9939609A、HNF1Brs7501939T、HNF1Brs757210T、HNF1Brs4430796G和JAZF1rs10486567A等位基因的每个拷贝都显著降低了发生前列腺癌的风险(p = 3.70×10-5,p = 9.39×10-54,p = 5.04×10-54,p虽然在多次测试校正后没有统计学意义,但我们也发现NOTCH2rs10923931T和RBMS1rs7593730 SNPs与发生前列腺癌的风险相关(p = 8.49×10-4和0.004)。有趣的是,我们发现归因于HFN1B基因座的保护作用可以由SULT1A1蛋白(p = 0.00030)介导,sult1a 1蛋白是一种芳基磺基转移酶,催化许多激素、神经递质、药物和异生素化合物的硫酸盐结合。除了这些结果之外,eQTL分析显示,HNF1Brs7501939、HNF1Brs757210、HNF1Brs4430796、NOTCH2rs10923931和RBMS1rs7593730 SNPs通过调节全血和/或肝脏中各自基因的mRNA水平来影响前列腺癌的风险。
表1 选定的2型糖尿病相关SNPs

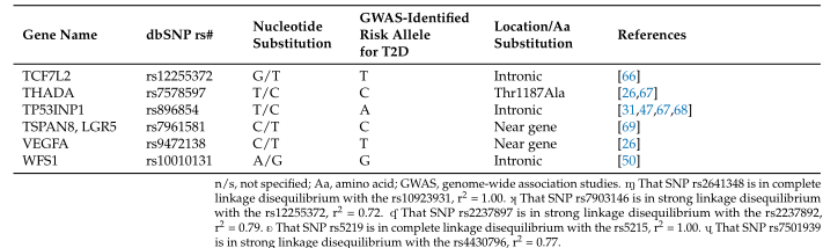
表2 T2D相关变异与发现人群中发生前列腺癌风险的关联。
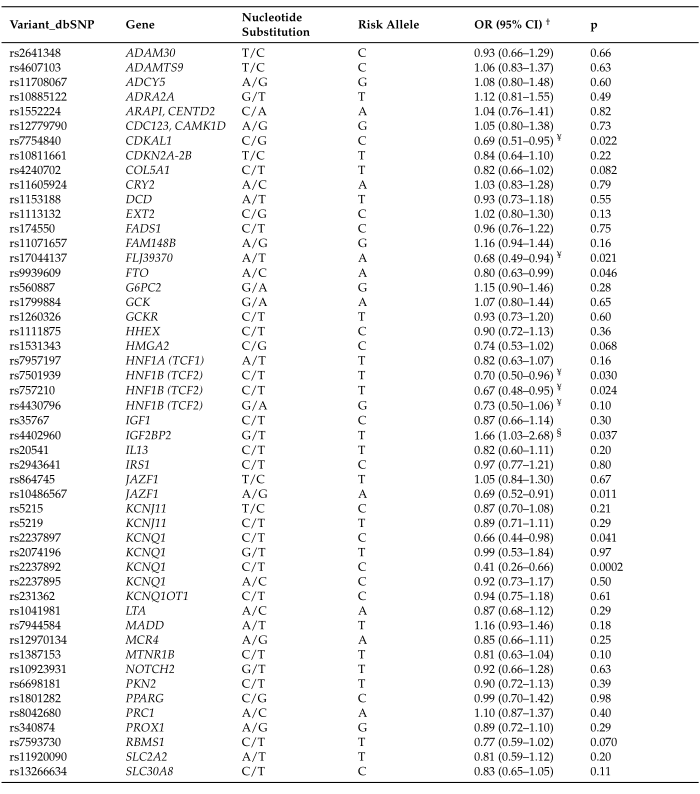
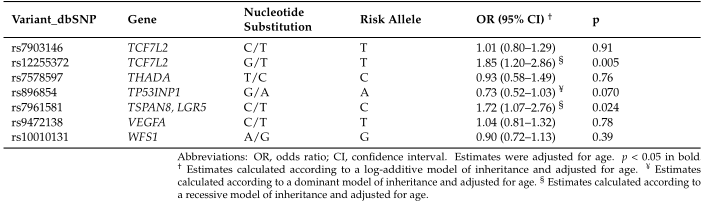
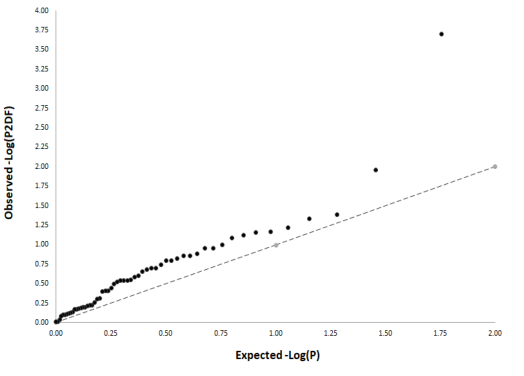
图1 显示身份线早期偏离的QQ图。

图2.研究包括的HFN1Brs7501939(A)和HFN1Brs757210(B)基因多态与ST1A1蛋白水平降低和HFN1B SNP之间的连锁不平衡值的相关性(C)。C/C,胞嘧啶/胞嘧啶;C/T,胞嘧啶/胸腺嘧啶;T/T,胸腺嘧啶/胸腺嘧啶;T/C,胸腺嘧啶/胞嘧啶。
结论:这些结果证实了功能性TD2相关变异影响发生前列腺癌的风险,但也强调了需要额外的实验来验证我们在肿瘤组织背景下的功能性结果。
原文出处:Sánchez-Maldonado JM, Collado R, Cabrera-Serrano AJ,et al.Type 2 Diabetes-Related Variants Influence the Risk of Developing Prostate Cancer: A Population-Based Case-Control Study and Meta-Analysis.Cancers (Basel) 2022 May 12;14(10)
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#变异体#
38
#ERS#
36
#变异#
37