European Radiology:不同体位拍摄的X线片对膝关节内侧间隙的显示有何差异?
2022-02-09 shaosai MedSci原创
膝关节的骨性关节炎(OA)主要与关节软骨的退行性改变有关。膝关节OA的诊断通常基于负重X线片,这是诊断和检测关节间隙变窄的最广泛的影像学工具。

膝关节的骨性关节炎(OA)主要与关节软骨的退行性改变有关。膝关节OA的诊断通常基于负重X线片,这是诊断和检测关节间隙变窄的最广泛的影像学工具。有研究表明,站立45°屈曲后前位视图(Rosenberg视图)在显示关节间隙宽度的OA方面比站立伸展前位视图(伸展视图)具有更高的敏感性。
膝关节OA经常是由于半月板退变和半月板挤压引起的一系列功能障碍。内侧半月板挤压(MME)发生在内侧半月板损伤后,它也会随着年龄的增长而发展,即使没有任何明显的外伤史情况下也可发生。现在越来越多的报告显示,MME与内侧最小关节间隙宽度(mJSW)变窄有关。
关节软骨的评估通常以关节镜评估作为金标准,但这是一个侵入性检查,且评估者之间和评估者内部的差异相对较大。近日,发表在European Radiology杂志的一项研究利用横断面研究数据和MRI分析来确定两个因素--软骨厚度和MME--哪一个对mJSW在伸展视图和Rosenberg视图中的差异有更大的影响,为无创进行OA的诊断及评估提供技术支持。
本研究纳入的受试者为神奈川膝关节研究中的546名参与者(超过50名女性和50名男性,年龄在30s、40s、50s、60s和70s)。内侧间室的mJSW是由伸展视图和Rosenberg视图测量的,"mJSW差异"定义为Rosenberg视图的mJSW减去伸展视图的mJSW。软骨区域是从MRI数据中自动提取的,并以三维方式构建。股胫关节软骨的内侧区域被划分为18个亚区,并确定每个亚区的软骨厚度。MME也是根据MRI数据测量的。
mJSW差值和软骨厚度在4个亚区明显相关,相关系数的最高绝对值为0.248。mJSW差值和MME也有显著的相关性,相关系数(0.547)明显高于mJSW差值和软骨厚度的相关性。
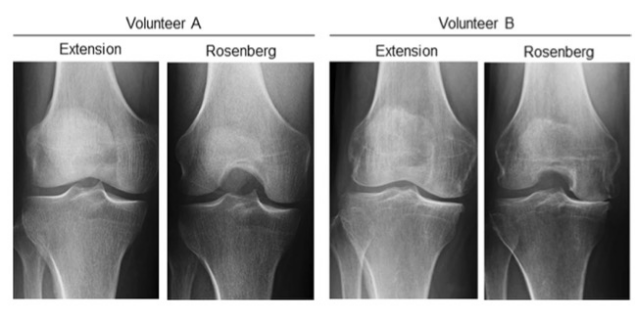
图 膝关节X线片的伸展和Rosenberg负重视图。在志愿者A中,内侧间室的最小关节间隙宽度(mJSW)在伸展和Rosenberg视图中相似。在志愿者B中,Rosenberg视图中的mJSW比完全伸展视图中的窄。
总之,常规站立的伸展前后视图和Rosenberg视图之间的膝关节内侧间隙的差异(即mJSW差异)更多的是受内侧半月板挤压的影响,而不是软骨厚度,这为OA的诊断及评估指出了方向性的一点。
原文出处:
Yugo Miura,Nobutake Ozeki,Hisako Katano,et al.Difference in the joint space of the medial knee compartment between full extension and Rosenberg weight-bearing radiographs.DOI:10.1007/s00330-021-08253-6
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#PE#
43
#X线#
44
#X线片#
41