选错牙膏伤肠道!Nature子刊:牙膏中的这种成分会诱发肠炎
2022-02-09 生物探索 生物探索
研究表明暴露于TCS之后,在人体肠道微生物GUS酶的作用下,TCS的肠道毒性被激发,进而导致肠炎的出现。
牙膏是一种在日常生活中必不可少的日用品,我们每天都会接触,因此牙膏的安全性不容忽视。如果选择了含有害成分的牙膏,可能会损害我们的身体。最近有研究发现,很多牙膏中含有的一种抗菌剂三氯生(TCS)可能会对人体肠道造成损害,进而诱发肠炎。
TCS是一种广谱抗菌剂,被广泛添加在牙膏、肥皂、除臭剂、漱口水、剃须膏等日化用品中。由于TCS可预防牙龈炎,因此很多牙膏都会添加这种物质。此前已经有研究证实了TCS的肠道毒性,但是并未确定相关的分子机制。
近日,香港浸会大学蔡宗苇团队与国外团队合作展开的一项研究解释了TCS是如何引发肠道炎症的,这项研究结果揭示了肠道微生物酶对TCS的代谢激活和其肠道毒性的机制,将有助于更好地评估TCS在不同人群中的个体效应。相关研究成果以“Microbial enzymes induce colitis by reactivating triclosan in themouse gastrointestinal tract”为题发表在Nature communication上。
研究成果(图源:Nature Communication)
在这项研究中,研究人员将特定的肠道微生物酶,尤其是肠道微生物β-葡萄糖醛酸酶 (GUS)与TCS联系起来,并表明这些酶会促进TCS在肠道中造成严重破坏。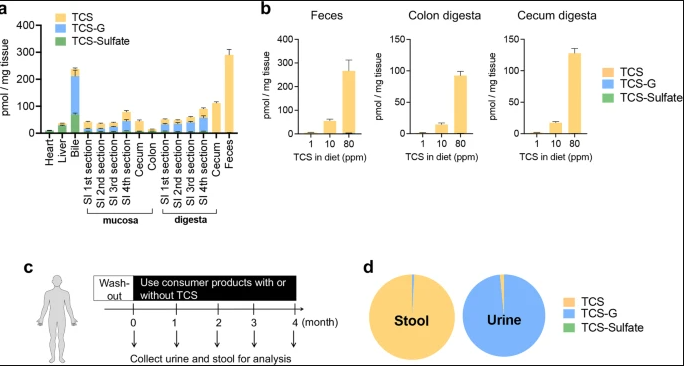
小鼠和人类暴露于TCS之后导致结肠中游离TCS的积累(图源:Nature Communication)
为了确定肠道是否表现出与其他组织不同的TCS代谢特征,研究人员使用TCS在小鼠上进行为期4周的试验,然后使用LC-MS/MS分析小鼠体内各组织中TCS及其代谢物的浓度。他们发现,在暴露于TCS之后,小鼠肝脏、胆汁、心脏和小肠中的TCS代谢物是无生物活性的共轭代谢物TCS-G。而相比之下,小鼠盲肠和结肠得TCS代谢物则以游离TCS为主。这说明,与其他组织相比,在暴露于TCS后,结肠将会存在普遍游离的TCS。
接下来,研究人员进一步在人体中试验,他们分析了暴露于TCS之后受试者体内TCS的代谢特征。LC-MS/MS显示,在所有暴露于TCS的受试者中,粪便样本的主要化合物是游离TCS,尿液样本的主要化合物是TCS-G。粪便中TCS、TCS-G和TCS-sulfate的浓度比为99.2%:0.8%:0,尿液中的这一比例为1.6%:98.4%:0。这些结果表明,人类肠道表现出独特的TCS代谢特征,并且含有高浓度的TCS。
并且,值得一提的是,研究人员发现实验数据显示,从肠道的近端到远端区域,TCS的浓度是增加的,而TCS-G的浓度是不断降低的。因而,他们认为可能存在某种肠道微生物群促进TCS-G转化成TCS。

特定的肠道微生物葡萄糖醛酸酶将TCS-G转化为TCS(图源:Nature Communication)
由于肠道β-葡萄糖醛酸酶(GUS)被证明能够将多种葡萄糖醛酸化代谢产物转化为相应的糖基,因此研究人员假设肠道微生物GUS直系同源物会促进TCS-G转化为TCS。最终根据实验结果,他们发现Loop1肠道微生物GUS酶是TCS-G转化为TCS的重要促进物。
在确定了肠道微生物GUS酶能够促进TCS-G转化为TCS之后,研究人员试图通过靶向抑制肠道微生物GUS酶,以减轻甚至是消除TCS在人体内的促结肠炎作用。
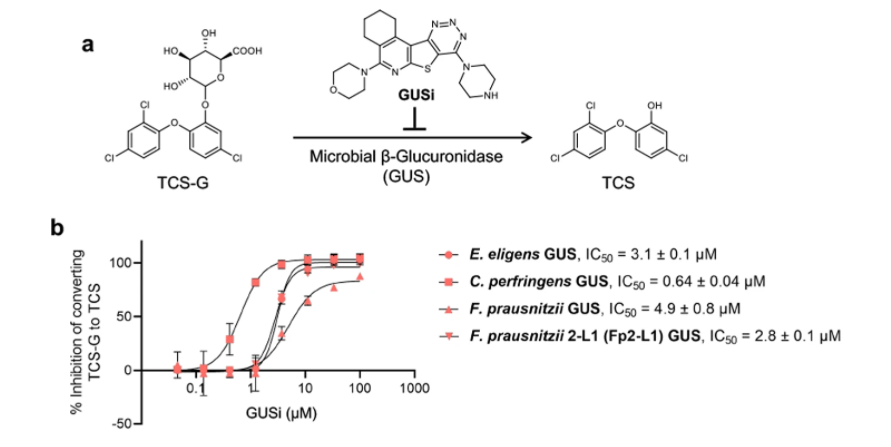
GUSi抑制肠道微生物GUS酶将TCS-G转化为TCS(图源:Nature Communication)
研究人员首先在体外测试了GUS抑制剂GUSi对TCS-G转化过程的影响,发现它通过纯化的Fp2-L1GUS酶以及其他几种Loop1GUS酶抑制了TCS-G向TCS转化。值得注意的是,GUSi也抑制了TCS-G通过FMN结合GUS酶的加工。研究人员又使用GUSi来确定肠道微生物GUS酶在TCS导致结肠炎这一过程中发挥的影响,他们发现暴露于TCS增加了小鼠结肠炎的严重程度,而这一结果被GUSi所消除。因此,肠道微生物GUS酶的抑制消除了TCS的结肠炎促进作用。
综合以上,这项研究表明暴露于TCS之后,在人体肠道微生物GUS酶的作用下,TCS的肠道毒性被激发,进而导致肠炎的出现。而通过靶向抑制肠道微生物GUS酶,可能会消除TCS对人体肠道产生的危害。这项研究也更加证实了日常用品常见的成分TCS会对人体产生一定危害,因此在选用日用品时一定得多多注意!
参考资料:
[1]Zhang J, Walker ME, Sanidad KZ, et al. Microbial enzymes induce colitisby reactivating triclosan in the mouse gastrointestinal tract. Nat Commun. 2022 Jan 10;13(1):136. doi: 10.1038/s41467-021-27762-y. PMID: 35013263; PMCID:PMC8748916.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#Nat#
38
新知识,值得学习
54
攒很多知识
45
涨知识
43