HBSN:肝脏再移植的长期结果和生存相关风险因素分析
2023-11-04 Bob Wang MedSci原创 发表于威斯康星
用活体捐赠者移植物移植显示良好的长期效果,对接受者和捐赠者都有可接受的并发症。在缺乏已故捐赠者的地区,它可能是一种选择。
对于终末期肝病患者来说,肝移植(LT)是台湾中心3年总生存率为91%的最终治疗方法。当出现并发症和肝脏同种异体移植失败时,肝脏再移植(re-LT)是唯一有效的治疗方法。然而,面对器官供应短缺,re-LT引起了一些争议,因为与初级移植相比,它带来的手术风险更高,结果更不利。2013年的美国年度数据报告显示,初级LT的1年移植存活率约为90%,再LT的移植存活率为80%。澳大利亚和新西兰登记处也观察到类似的结果,初级LT的总体1年移植存活率为88%,再LT的总体1年移植存活率为79%。
台湾文化和宗教信仰的影响导致了已故捐赠者的短缺(2016年为百万分之12.3)。因此,活体肝移植(LDLT)已被更广泛地接受。由于急性失代偿移植功能,大多数需要再LT的患者通常处于非常危急的状态,在候补名单上很难获得合适的捐赠者移植。因此,在我们的中心,不仅用已故捐赠者移植物进行,还用活体捐赠者移植进行再移植,以促进等待名单上的患者及时重新LT。它在技术上要求更高,因为它只提供需要更小、更短的动脉和胆管吻合的部分移植。
然而,活体捐赠者肝脏再移植(re-LDLT)减少了等待时间,并允许有足够的时间为接受者做准备。但由于病例数量有限,文献中很少讨论重新LDLT的结果。2023年10月21日发表在的Hepatobiliary Surgery and Nutrition的文章,其目标是调查我们中心在再LDLT或已故捐赠者肝脏再移植(再DDLT)后的长期再移植患者存活率,并阐明时间和其他风险因素对再移植结果的可能影响。

这是一项单一中心的回顾性研究,包括2002年6月至2020年4月接受肝脏再移植(re-LT)的32名成年人。该队列被分为重新LDLT和重新DDLT组,并分析了生存结果。还展示了不同时期的患者结果、时间对生存的影响以及风险因素的多变量分析。
研究结果显示,在32次再移植中,再LDLT组(n=11)接受了年轻捐赠者的移植物(31.3 vs 43.75,P=0.016),移植重量较低(688 vs 1.457.2 g,P<0.001)和较短的冷缺血时间(CIT)(45 vs.313分钟,P<0.001)。再LDLT组的5年存活率明显优于再DDLT组(100%对70.8%,P=0.02)。当仅分析2010年后的再移植时,这一差异得到了调整。进一步分析表明,再移植的时间(早与晚)不会影响患者的存活率。多变量分析显示,延长的温缺血时间(WIT)和术中输血与长期存活率差有关。
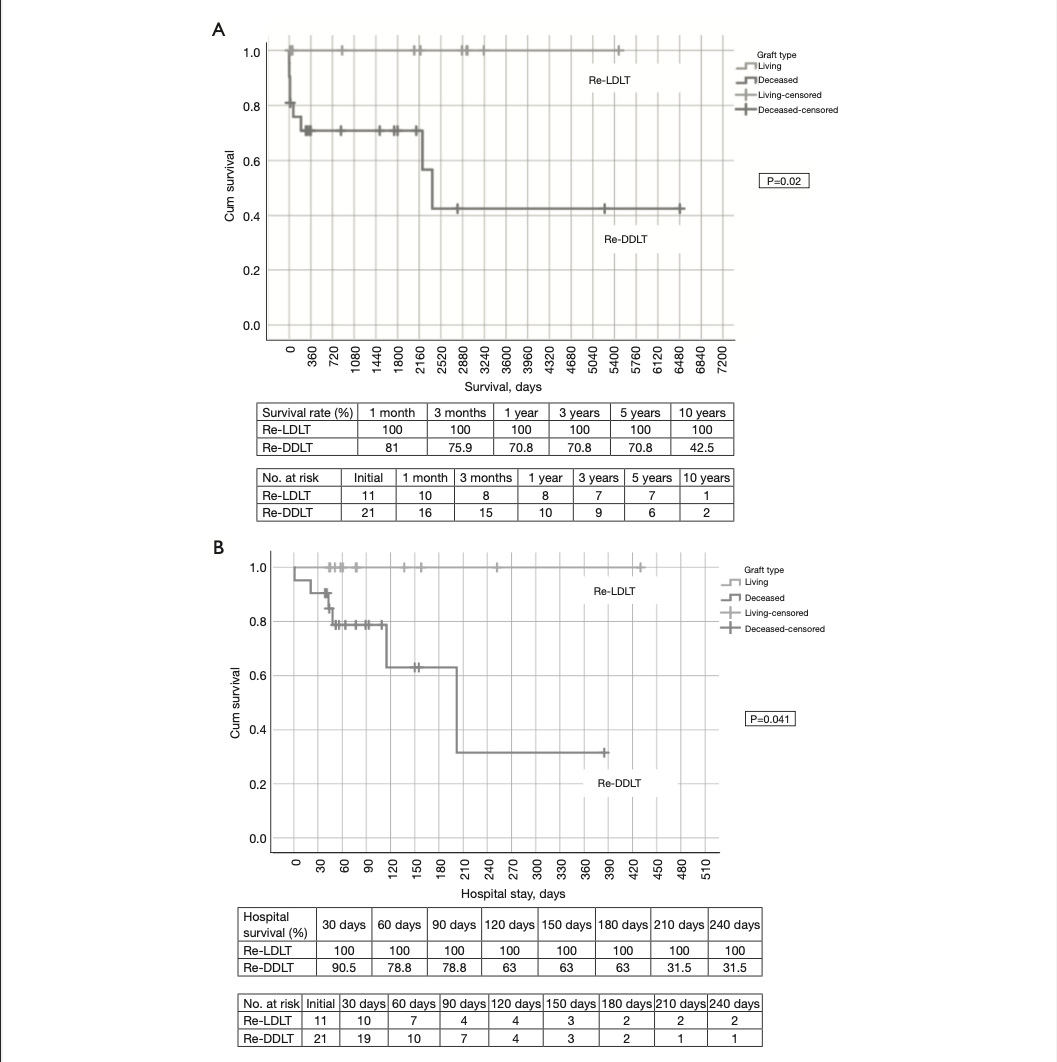
图1:re-LDLT组和re-DDLT组之间的生存曲线
综上所述,尽管回顾性和小队列是限制因素,但可以肯定地说,再移植是一项具有挑战性的手术,活体供体移植物虽然移植物体积较小,但在精心规划和经验丰富的手术团队的指导下,可以提供良好的长期结果,并在死亡供体供应不足的情况下提供生存机会。
虽然再次移植的时机对其长期生存没有影响,但由于术中输血和WIT可能对患者的长期生存产生负面影响,因此应进一步努力减少术中输血。进一步的多中心研究对于检查再移植患者活体供体移植物的结果以及上述风险因素对整个非洲大陆患者长期生存的影响至关重要。
原文出处
Li, Z.; Sng, Y. P.; Chen, C.-L.; Lin, C.-C.; Wang, S.-H.; Yong, C.-C., A single center analysis of long-term outcomes and survival related risk factors in liver retransplantation. Hepatobiliary Surgery and Nutrition 2023.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言