【论著】平均血小板体积和脑白质高信号对穿支动脉疾病型脑梗死早期神经功能恶化的预测价值
2024-03-02 中国脑血管病杂志 中国脑血管病杂志 发表于上海
本研究旨在探索MPV及WMH 与PAD 型脑梗死患者发生END 的相关性,以期寻找预测END 发生的危险因素,为改善PAD型脑梗死患者预后开辟新的临床治疗思路。
摘要:目的 探讨平均血小板体积(MPV)和脑白质高信号(WMH)与穿支动脉疾病(PAD)型脑梗死患者早期神经功能恶化(END)的相关性。 方法 回顾性连续纳入2021 年1 月至2023年9月苏州市独墅湖医院神经内科收治的经头部MRI等检查诊断的PAD型脑梗死患者,按照入院后7 d内是否发生END分为END组和非END组。收集两组患者的人口学资料、临床资料,包括性别、年龄、体质量指数、高血压病、糖尿病、高脂血症、吸烟、早期(发病7 d内)是否合并肺部感染、入院美国国立卫生研究院卒中量表(NIHSS)评分、入院时收缩压、脑梗死部位(前、后循环供血区)及抗血小板聚集药物治疗方案(单抗、双抗)、白细胞计数、中性粒细胞/淋巴细胞比值、C反应蛋白、血小板计数、血小板压积、MPV、三酰甘油、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血尿酸、同型半胱氨酸、糖化血红蛋白、D-二聚体及纤维蛋白原。根据头部MRI影像,按照改良Fazekas分级,将两组患者的WMH严重程度分为轻度负荷(改良Fazekas分级0 ~ 1级)和重度负荷(改良Fazekas分级2 ~ 3级)。采用单因素及多因素二元Logistic回归分析MPV和WMH程度与PAD型脑梗死患者发生END的相关性。 结果共167例患者纳入本研究,其中END组40例,非END组127例,END发生率24. 0%。单因素分析结果显示,END组患者的入院NIHSS评分、糖尿病、MPV以及WMH负荷程度均高于非END组,而血小板计数低于非END组(均P < 0. 05)。多因素Logistic回归分析显示,MPV和重度负荷WMH是PAD型脑梗死患者发生END的独立影响因素(OR值分别为1.460、2. 549,95% CI值分别为1. 066 ~ 2. 000、1. 161 ~ 5. 595,P值分别为0. 018、0. 020)。受试者工作特征曲线显示,MPV水平及重度负荷WMH程度对PAD型脑梗死患者发生END均有预测价值,曲线下面积分别为0. 704(95% CI:0. 615 ~ 0. 793,P = 0. 001)、0. 616(95% CI:0. 516 ~ 0. 716,P = 0. 028)。 结论MPV水平升高和重度负荷WMH是PAD型脑梗死患者发生END的独立影响因素,且MPV的预测价值较重度负荷WMH更高。
根据2012 年发布的中国缺血性卒中亚型[1],穿支动脉疾病(penetrating artery disease,PAD)型脑梗死是指由穿支动脉近段粥样硬化或小动脉纤维玻璃样变引起的一侧穿支动脉供血区域的急性孤立性脑梗死[2]。与其他类型相比,PAD 型脑梗死更容易发生早期神经功能恶化(early neurological deterioration,END)[3],表现为脑梗死急性期(发病7 d 内)出现的神经功能缺损症状加重[4]。因此,早期预测END 的发生对预防卒中进展及改善预后具有重要意义。既往已有的研究显示,平均血小板体积(mean platelet volume,MPV)增大可导致急性脑梗死END 风险增高,脑白质高信号(white matter hyperintensity, WMH)是大脑中动脉供血区单发皮质下小梗死发生END 的危险因素[5-6],但针对PAD 型脑梗死患者发生END 的影响因素罕见报道,本研究旨在探索MPV及WMH 与PAD 型脑梗死患者发生END 的相关性,以期寻找预测END 发生的危险因素,为改善PAD型脑梗死患者预后开辟新的临床治疗思路。
1 对象与方法
1. 1 对象
回顾性连续纳入2021 年1 月至2023 年9 月苏州市独墅湖医院神经内科收治的经头部MRI、头颈部CT血管成像(CTA)或颈脑血管超声证实的PAD 型脑梗死患者167 例,其中男102 例,女65 例;年龄30 ~ 93 岁,平均(62 ± 13)岁。本研究方案经苏州市独墅湖医院伦理委员会审核批准(伦理号:2023伦研批第231008 号)。所有患者或家属签署了诊疗知情同意书。
1. 2 纳入与排除标准
纳入标准:(1)年龄≥ 18 岁;(2)首次发病且发病至入院时间为> 6 h 且< 72 h 的脑梗死患者;(3)所有入组患者符合《中国急性缺血性脑卒中诊治指南2018》[7]的脑梗死诊断标准,且符合中国缺血性卒中病因(China ischemic stroke subclassification, CISS)分型[8]中PAD型脑梗死的诊断标准,即影像学表现与临床症状、体征相吻合,发生在穿支动脉供血区的颅内新发单个梗死病灶;(4)患者配合检查。
排除标准:(1)头部MR血管成像(MRA)及头颈部血管超声或CT血管成像(CTA)证实存在颅内、外责任大血管动脉粥样硬化性狭窄(狭窄率≥50%);(2)既往有脑梗死、脑出血病史或其他疾病导致的严重神经功能缺损者;(3)存在其他引起脑梗死的明确病因,如心源性疾病、肿瘤、免疫相关性血管炎以及合并严重肝肾功能不全、异常凝血功能等;(4)急性期给予静脉溶栓及血管内治疗的患者;(5)既往服用抗血小板聚集药物、免疫抑制剂、类固醇等药物;(6)住院期间发生重症肺炎(根据《中国成人社区获得性肺炎诊断和治疗指南(2016 年版)》[9]重症肺炎的诊断标准)或肺栓塞等可导致严重不良预后的并发症。
1. 3 资料收集
记录所有患者的人口学资料和临床资料,包括性别、年龄、体质量指数(body mass index,BMI)、既往史(高血压病[10]、糖尿病[11]、高脂血症[12]、吸烟)、早期(发病7 d内)是否合并肺部感染、入院美国国立卫生研究院卒中量表(NIHSS)评分[13]、入院时收缩压、脑梗死部位(前、后循环供血区)及抗血小板聚集药物治疗方案。吸烟史定义为连续吸烟至少6个月且每天至少1支烟[14]。
所有患者入院后按照《中国急性缺血性脑卒中诊治指南2018》[7]推荐方案给予抗血小板聚集药物、他汀类药物降脂、稳定斑块及其他一般治疗,其中抗血小板聚集药物治疗方案包括单一抗血小板聚集治疗(阿司匹林或氯吡格雷)和双联抗血小板聚集治疗(阿司匹林+氯吡格雷),其他一般治疗包括丁苯酞注射液及尤瑞克林注射液改善侧支循环、依达拉奉右莰醇抗氧化等,均按照药物标准剂量应用。依据入院后7 d内是否发生END将患者分为END组和非END组。END的诊断标准为入院后7 d内患者NIHSS评分较入院时增加2分及以上[15],且患者症状进展后复查头部CT或MRI排除脑梗死复发或出血转化。
1. 4 生物样本收集
入院后24 h内采集患者肘静脉血进行所有指标检测,应用迈瑞BC6800plus血细胞分析仪(中国),在患者行抗血小板聚集药物治疗前测定白细胞计数、中性粒细胞计数、淋巴细胞计数、C反应蛋白、血小板计数、血小板压积、MPV等血细胞分析指标并计算中性粒细胞/淋巴细胞比值,应用罗氏c702 全自动生化分析仪(德国),通过酶比色法检测患者空腹血的三酰甘油、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血尿酸及同型半胱氨酸水平,同时检测所有患者的糖化血红蛋白、D-二聚体、纤维蛋白原水平。
1. 5 影像学检查与评估
选择3. 0 T磁共振成像仪(GE Premier,美国),所有患者于入院后72 h内完成头部MRI + MRA平扫检查,包括T1 加权成像、T2 加权成像、扩散加权成像(DWI)、T2液体衰减反转恢复(T2 FLAIR)等序列。MRI图像诊断由1 名影像科主治医师完成,并经1名影像科副主任及以上级别医师审核后确认。根据T2加权成像及T2 FLAIR上的高信号表现,将WMH分为脑室周围WMH和深部脑白质WMH。Fazekas分级是1987 年提出的在磁共振FLAIR 序列上对WMH的分级标准[16],包括双侧脑室旁和皮质下WMH的评定标准。本研究采用改良Fazekas分级方法[17],即改良Fazekas分级0级:无WMH病灶;1级:单个病灶直径< 10 mm,成组病灶的任一直径< 20 mm;2级:单个病灶直径10 ~ 20 mm,成组病灶的任一直径≥ 20 mm,且任意两个单独病灶间无连接;3 级:单个病灶或连接的病灶任一直径≥20 mm。根据改良Fazekas分级结果,将WMH 负荷程度分为轻度负荷(改良Fazekas分级0 ~ 1级)和重度负荷(改良Fazekas分级2 ~3级)。
1. 6 统计学分析
采用SPSS 21. 0 软件对数据进行处理与分析。采用Shapiro-Wilk方法对计量资料进行正态性检验,对符合正态分布的连续计量资料以x- ± s表示,组间比较采用独立样本t 检验;对不符合正态分布的连续计量资料以中位数和四分位数[M(P25,P75)]表示,组间比较采用Wilcoxon秩和检验。计数资料采用例数和百分比[例(%)]表示,组间比较采用χ2 检验。对共同反映血小板活性且单因素分析差异有统计学意义的指标与MPV进行共线性分析,以方差膨胀因子(variance inflation factor,VIF)< 10为各自变量间不存在共线性。以是否发生END为因变量,将单因素分析差异有统计学意义的变量作为自变量,进行多因素二元Logistic回归分析,探索PAD型脑梗死患者发生END 的独立危险因素。绘制受试者工作特征(receiver operating characteristic,ROC)曲线对MPV、WMH 程度预测END的价值进行评价。以P < 0. 05为差异有统计学意义。
2 结果
2. 1 两组患者人口学资料及临床资料比较
167例PAD型脑梗死患者中,END组40 例,非END组127例,END发生率24. 0%。两组患者的性别、年龄、BMI、高血压病、高脂血症、吸烟史、早期合并肺部感染、入院时收缩压、脑梗死部位、抗血小板聚集药物治疗方案差异均无统计学意义(均P >0.05)。END 组患者的入院NIHSS 评分、糖尿病比例均大于非END组,差异均有统计学意义(均P <0. 05)。见表1。
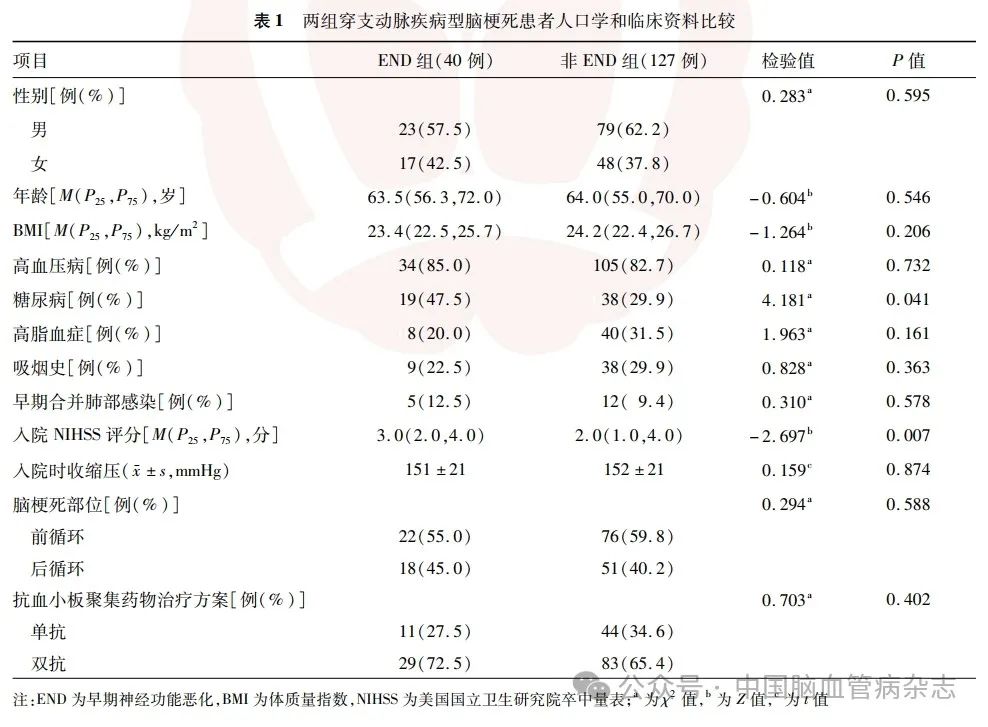
2. 2 两组患者生物学及影像学指标比较结果
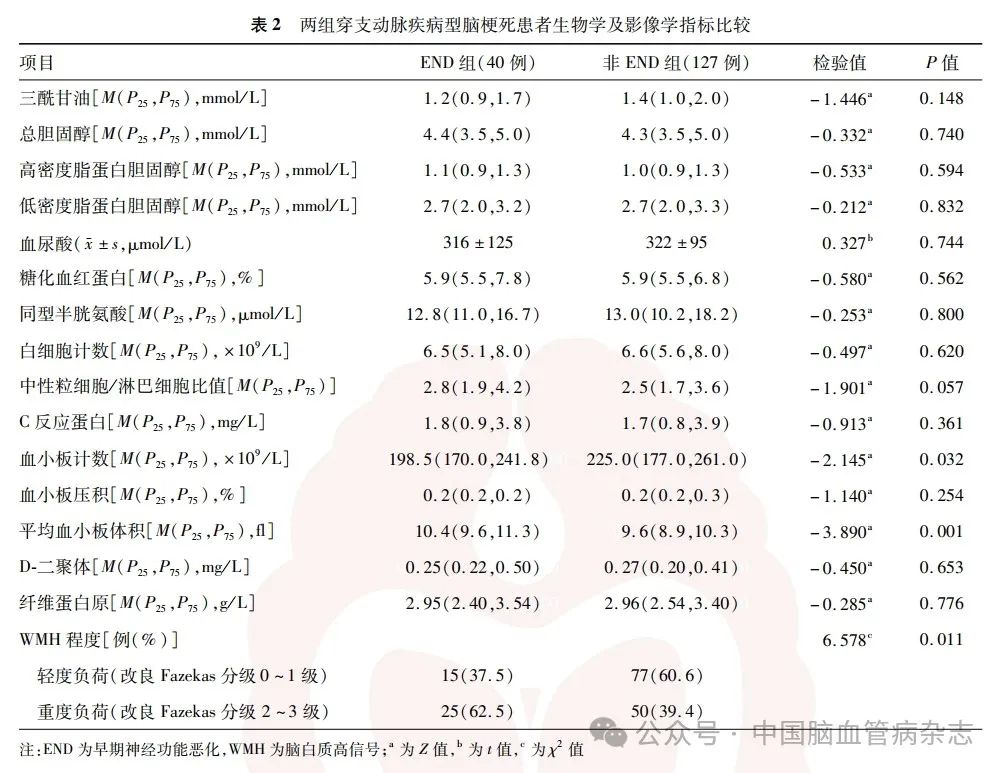
两组患者的三酰甘油、总胆固醇、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血尿酸、糖化血红蛋白、同型半胱氨酸、白细胞计数、中性粒细胞/淋巴细胞比值、C反应蛋白、血小板压积、D-二聚体、纤维蛋白原差异均无统计学意义(均P >0. 05)。
END组中改良Fazekas分级0级6例,1级9例,2级21例,3级4例;WMH轻度负荷15例,重度负荷25例。非END组患者中改良Fazekas 0 级35 例,1 级42 例,2 级26 例,3 级24 例;WMH 轻度负荷77例,重度负荷50 例。END组的MPV以及WMH重度负荷患者比例均高于非END组,血小板计数低于非END组,差异均有统计学意义(均P<0.05)。见表2。
2. 3 END影响因素的二元Logistic回归分析
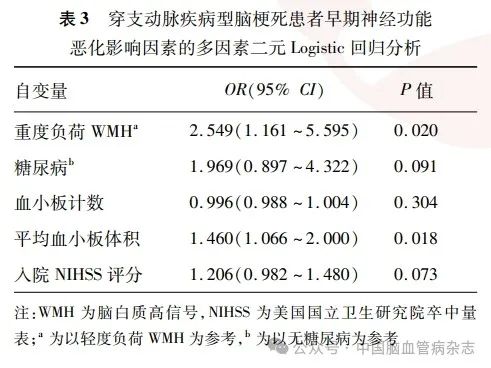
将单因素分析中差异有统计学意义的参数血小板计数与MPV进行共线性分析,结果显示,两者之间不存在共线性(血小板计数和MPV的VIF值分别为1. 313、1. 131)。进一步将单因素分析中差异有统计学意义的变量重度负荷WMH(以轻度WMH为参考)、糖尿病、血小板计数、MPV、入院时NIHSS评分纳入多因素二元Logistic 回归分析,结果显示,MPV和重度负荷WMH是发生END的独立影响因素(均P < 0. 05),MPV越高及WMH负荷越重,发生END的风险越大。见表3。
2. 4 MPV、WMH负荷程度对END的预测效能
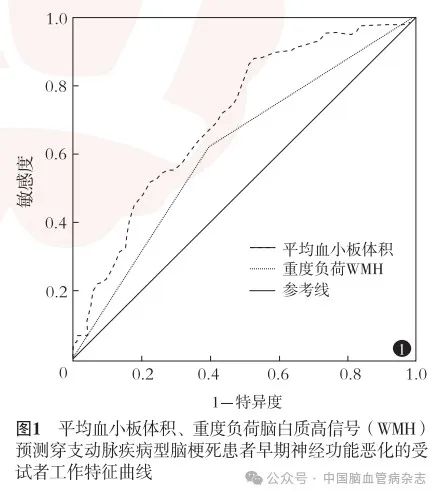
MPV、重度负荷WMH预测END的ROC 曲线(图1)显示,MPV 曲线下面积为0. 704(95% CI:0. 615 ~ 0. 793,P = 0. 001),敏感度87. 5%,特异度48. 0%;重度负荷WMH曲线下面积为0. 616(95% CI:0. 516 ~ 0.716,P = 0. 028),敏感度62. 5%,特异度60. 6%。MPV 在预测PAD 型脑梗死患者发生END 的价值较重度负荷WMH 更高,其最佳临界值为9.55 fl。
3 讨论
本研究结果显示,两组PAD 型脑梗死患者入院NIHSS 评分、糖尿病、MPV、重度负荷WMH 以及血小板计数差异均有统计学意义(均P < 0. 05),进一步行多因素二元Logistic 回归分析显示,MPV、重度负荷WMH 是PAD 型脑梗死患者发生END 的独立影响因素,MPV 水平较重度负荷WMH 具有更好的预测价值。
研究表明,高MPV 对急性脑梗死以及穿支动脉粥样硬化病的END 均有一定的预测价值[18-19],然而其在PAD 型脑梗死患者中的研究报道较少。血小板作为急性脑梗死发生发展的关键因素在动脉粥样硬化、血栓形成以及炎性级联反应中均发挥重要作用[20]。MPV 是外周血中单个血小板的平均体积,能够间接反映血小板活化和炎性反应程度,MPV 值越大,提示血小板活化能力越强[21],急性缺血时炎性反应被激活,介导神经毒性作用,在肾上腺素等的刺激下表达更多的黏附受体糖蛋白GPⅡ b / Ⅲ a,并可以加快酶促反应和代谢,增强血小板之间的黏附和聚集[19],以致血栓形成并可加速其进展,导致病情恶化[20]。本研究结果显示,MPV 是PAD 型脑梗死患者发生END 的独立影响因素,MPV 水平越高,提示PAD 型脑梗死患者发生END 的风险可能越高。因MPV 具有简便、易于获取的优势,其在预测PAD型脑梗死患者的临床进展中具有一定的临床应用价值。
WMH 是一种常见的脑小血管病影像学标志物,其特征是在T2 加权成像和T2 FLAIR 序列上表现出高信号变化。WMH 的病理机制尚不明确,目前认为可能与血-脑屏障破坏、血管内皮功能障碍、脑内低灌注、炎性反应以及脑血流自动调节功能受损有关[22-23]。皮质下及深部的脑白质主要由长的深穿支动脉供血,随着高血压等的影响,穿支动脉管壁内平滑肌细胞被纤维及玻璃样物质替代,导致管腔逐渐狭窄,脑血流量减少致使供血区域内脑白质慢性缺血缺氧[24]。严重的WMH(Fazekas 分级为2 ~ 3 级)与孤立性脑桥梗死患者发生END 有关,脑室周围WMH(OR = 6. 17,95% CI:1. 93 ~ 19. 75,P = 0.001)和皮质下WMH(OR = 3. 19,95% CI:1.10 ~ 9. 23,P =0. 032)均为急性脑桥梗死患者发生END 的独立影响因素[25]。PAD 型脑梗死主要病变机制为穿支动脉近段粥样硬化或小动脉纤维玻璃样变所致的急性孤立性梗死灶,穿支动脉是终末动脉,管径小,很难与一级侧支循环相吻合,尤其对于脑白质病变负荷严重的患者,在急性缺血情况下几乎无代偿能力,因此容易发生END[26]。WMH 负荷程度越重提示脑血管再生能力及侧支循环代偿能力越差[27],在此基础上,穿支动脉的急性闭塞更易加重脑组织缺血症状,导致END 发生。另外,有研究显示,与轻度WMH 组(Fazekas总分为1 ~ 2 分;Fazekas 总分为根据Fazekas评分计算深部WMH 评分与脑室周围WMH 评分之和)相比,WMH 负荷较重(Fazekas 总分为5 ~ 6 分)组的受试者表现出皮质下和皮质区域的全脑血流量降低[28]。组织灌注不足、神经纤维受损以及血-脑屏障的破坏会导致慢性毒性水肿,使脑组织在急性缺血期更易受到损伤[17]。PAD 型脑梗死患者早期建立代偿能力差,缺血损伤加重炎性反应及组织水肿,可能更易发生END。本研究结果表明,重度负荷WMH 是PAD 型脑梗死患者发生END 的独立影响因素,脑白质病变负荷越重,PAD 型脑梗死患者发生END 的风险越高,据此,我们可在患者急性脑梗死早期通过影像学手段评估患者WMH 的负荷程度,并依据评估结果推测END 的发生风险,对于WMH负荷较重的患者可采取积极措施进行早期干预,以期获得更好的治疗结局。
Duan 等[29]研究显示,早期血压变异率(入院72 h 内血压波动的程度)与急性轻型卒中[30]或短暂性脑缺血发作患者发生END(入院72 h NIHSS 评分较入院时增加大于1 分)独立相关(入院72 h 内收缩压变异系数:OR = 3. 425,95% CI:1. 164 ~ 10. 077,P = 0. 038)。本研究未在入院72 h 内完善患者的动态血压监测,未关注早期血压波动对发生END 可能产生的影响,仅对两组患者入院时收缩压水平进行了比较,且单因素分析后并未得到阳性结果,因此本试验的研究内容存在一定的局限性,后续可进一步探索早期血压变异率与PAD 型脑梗死患者发生END 的相关性。作为反映机体炎性反应及免疫状态的标志物,中性粒细胞与淋巴细胞比值与急性单发皮质下梗死患者发病5 d 内神经功能恶化显著相关(OR = 1. 768,95% CI:1. 166 ~ 2. 682,P = 0. 007)[31]。此外,一项研究纳入了275 例发病至入院不超过48 h的急性脑梗死患者,结果显示,血浆C 反应蛋白水平的升高可导致急性脑梗死患者住院期间神经功能恶化(出院时NIHSS评分较入院时增加大于2 分)和预后不良(残疾和死亡)[32]。本研究并未发现两组间中性粒细胞与淋巴细胞比值、C反应蛋白差异具有统计学意义,可能与本研究纳入样本量相对较少,且发病至入院时间为入院72 h内,导致生物标本采样时机存在偏差有关。END 的发生可能与梗死部位有关,有研究结果显示,脑桥腹侧梗死可独立预测END的发生(OR = 2. 17,95% CI:1. 01 ~ 4. 64,P = 0. 046)[33]。本研究将梗死部位分为前、后循环供血区,两组间差异无统计学意义,但未对具体穿支动脉供血区的梗死灶细化分类,后续需进一步探索。
综上所述,MPV水平和WMH负荷对PAD型脑梗死患者END的发生具有一定的预测价值,临床上可以通过MPV水平推测PAD型脑梗死患者早期预后。因WMH为反映小动脉玻璃样变导致脑白质慢性缺血缺氧的影像学表现,而本研究未对所有研究对象进行高分辨MRI检查,无法对PAD型脑梗死患者中发病机制为穿支动脉近段粥样硬化和远端小动脉玻璃样变作进一步的区分,可能导致研究结果存在误差,后续如有条件应完善高分辨MRI,对不同病变机制的PAD型脑梗死患者做进一步的亚组分析。
本研究为单中心、回顾性研究,样本量小,代表性不足,部分指标选择可能存在偏倚,另外,未对研究对象进行长期随访,无法对PAD型脑梗死患者远期预后的影响因素进行评价。后续需要通过更大样本量、纳入更多有价值的临床指标来探索PAD型脑梗死患者END的发生机制,以求寻找解决临床问题的有效手段。
文章来源:中国脑血管病杂志, 2024, 21(1):22-29.
作者:杨丽慧 郝永岗 宋玲华 郭四平 王瑞 董万利
基金项目:苏州市“科教兴卫”青年科技项目(KJXW2021084)
作者单位:215000 苏州市独墅湖医院(苏州大学附属独墅湖医院)神经内科
通信作者:董万利,Email:dwlsz8@ 163. com
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#脑白质# #脑梗死# #平均血小板体积# #早期神经功能恶化#
24