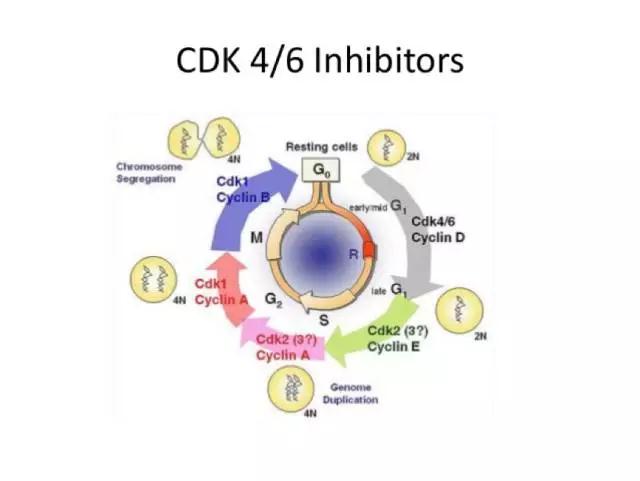
CDK4/6抑制剂联合内分泌一线治疗优势人群获益良多
2019-04-21 肿瘤资讯 肿瘤医生都想看的
中国临床肿瘤学会(CSCO)乳腺癌年会在北京隆重召开,国内乳腺癌领域大咖共聚一堂,对乳腺癌诊疗中的多个问题进行了深入探讨与阐释。此次会议设立的热点问题辩论,更是引起与会专家的兴趣,中山大学肿瘤医院王树森教授主持了天津肿瘤医院郝春芳教授和中国医科大学附属第一医院石晶教授的辩论,其主题是“激素受体阳性晚期乳腺癌内分泌联合靶向还是化疗”。辩论结束后,肿瘤资讯采访了王教授,请他就二位辩者阐述的观点及表现给
正方观点: CDK4/6抑制剂联合内分泌治疗的优选原因及优选人群
激素受体阳性晚期乳腺癌进展缓慢,可选治疗手段多,早年治疗以化疗为主,近年内分泌治疗和靶向治疗成为主流,不但疗效改善副作用减少,也使得治疗模式发生了巨大改变。内分泌治疗的进步使得单纯内分泌治疗,如氟维司群单药即可使无内脏转移患者的无进展生存近2年,而CDK4/6抑制剂联合内分泌治疗的出现,使得无进展生存超越了2年,而且多项研究显示,联合治疗的反应率超过50%,所以无论是在反应率还是反应持续时间,CDK4/6抑制剂联合内分泌治疗的疗效不逊于甚至超越化疗。
单纯从学术角度、不考虑药物及经济可及性的前提下,CDK4/6抑制剂联合内分泌治疗作为激素受体阳性晚期乳腺癌的一线治疗,必需要明确治疗优选人群。疾病发展比较缓慢,无内脏转移或无症状内脏转移、肿瘤负荷较低、无内分泌治疗耐药的人群为内分泌治疗优选人群,而研究证实,内分泌联合靶向治疗对这类患者具有更强的治疗优势,特别是对部分内脏转移患者也显示了很好的疗效。这里并非一味强调内分泌联合靶向治疗适用所有患者,对某些特殊的激素受体阳性晚期乳腺癌,如内脏危象、快速进展、获得性内分泌治疗耐药患者,应当优选化疗,但需注意患者状态能否承受化疗,对不能承受化疗者,内分泌联合靶向治疗就成为最优选择,而化疗起效后采用内分泌联合靶向的维持治疗也具有合理性,值得深入探讨。
那么激素受体阳性晚期乳腺癌的治疗目标是什么?因为晚期乳腺癌很少能治愈,所以长期生存和保证生存质量是这类患者的根本治疗目标。而内分泌联合靶向治疗是一种细水长流的治疗,不但有媲美甚至优于化疗的疗效,而且患者耐受性好,更易于长期治疗,后者是化疗远不能及,这一点在患者客观评价中得到很好的证实。因此对于激素受体阳性晚期乳腺癌,一线CDK4/6抑制剂联合内分泌治疗具有更好的疗效、更少的副作用,内分泌治疗优选人群在联合治疗中获益最多,对于初始选择化疗的人群后期也可考虑采用内分泌联合靶向维持治疗。
反方观点:内分泌联合靶向更优还是化疗更优有待证据支持
激素受体阳性晚期乳腺癌根据HER2状态,分为HER2阳性激素受体阳性和HER2阴性激素受体阳性两大类,后者又分可分为激素治疗原发耐药、继发耐药和敏感三类。对于HER2阳性激素受体阳性晚期乳腺癌目前尚无明确证据表明CDK4/6抑制剂联合内分泌治疗以及化疗孰优孰劣;对于内分泌治疗原发耐药的激素受体阳性晚期乳腺癌,研究显示无病生存不足24个月的患者不论是无进展生存还是总生存均无更多获益,近1/3患者为原发耐药;对于内分泌治疗继发耐药的激素受体阳性晚期乳腺癌,虽然有研究证实CDK4/6抑制剂联合内分泌治疗优于单纯内分泌治疗,但缺少明确证据表明联合治疗优于化疗;激素敏感的激素受体阳性晚期乳腺癌,目前的确有研究正在探讨CDK4/6抑制剂联合内分泌治疗对比单纯化疗孰优孰劣,但结果还需等待。总之,激素受体阳性晚期乳腺癌选择内分泌联合靶向还是化疗,仍有待明确的证据支持。
会议设立的热点问题辩论是很好的一种形式,通过正反二方的阐述,可以将问题讲解的更清楚透澈。我主持的这个环节主要是探讨“激素受体阳性晚期乳腺癌选择内分泌联合靶向还是化疗”,郝春芳和石晶二位教授引经据典,旁征博引,将内分泌联合靶向治疗和化学治疗各自的优势以及适用人群明确的呈现给大家,使大家可以更好的理解指南、理解临床研究结果的解读,更好的进行临床实践。两位教授非常自信,现场表现十分优秀,既展示了她们丰富的学识,又体现了临床实践中灵活应对的技巧,很好的反应了国内乳腺癌诊疗领域从业人员的学术风采和业务水平。
从激素受体阳性晚期乳腺癌治疗历史的变迁看内分泌联合靶向治疗
辩论的最终焦点是“激素受体阳性晚期乳腺癌究竟应该如何治疗”。“激素受体阳性晚期乳腺癌”实际上强调了二方面内容,一是晚期乳腺癌,二是激素受体阳性。晚期乳腺癌的治疗强调以内科治疗为主的综合治疗,内科治疗包括化学治疗、内分泌治疗、靶向治疗以及近年兴起的免疫治疗等,对于激素受体阳性晚期乳腺癌,随着年代变迁,各种系统治疗的地位确实有了很大变化。
对于激素受体阳性晚期乳腺癌,化疗是可以考虑的治疗手段,内分泌治疗也是经常使用的治疗手段。上世纪60年代到80年代,细胞毒药物发展迅速,很多药物被批准治疗转移性乳腺癌,包括环磷酰胺、甲氨喋呤、蒽环类、紫杉类、铂类等众多药物。相较而言,同时代下内分泌治疗选择并不多,只有去势治疗通过对绝经前患者卵巢功能的抑制达到治疗目的,虽然后来出现了雌激素受体拮抗剂他莫昔芬等,但相对于化疗,内分泌治疗可选药物很少,疗效也非常有限。所以那个时代,由于化疗选择非常丰富,内分泌治疗有限,所以即便是激素受体阳性晚期乳腺癌也会更多的选择化疗。
但随着内分泌治疗发展,特别是第三代芳香化酶抑制剂的出现,激素受体阳性晚期乳腺癌的无进展生存和总生存都得到明显改善。自此提出,激素受体阳性晚期乳腺癌应以内分泌治疗优先的理念。这是因为激素受体阳性乳腺癌对雌激素具有依赖性,其发生发展相对于激素受体阴性乳腺癌更为惰性,对内分泌治疗更为敏感,因此不但治疗有效,而且较化疗毒副反应更少,所以内分泌治疗优先的理念得到普遍认可。近年,在芳香化酶抑制剂基础上又有了更多的内分泌治疗选择,如雌激素受体下调剂氟维司群,现在还有内分泌治疗联合靶向治疗,这些进步进一步改善了激素受体阳性晚期乳腺癌的疗效,并进一步缩减了必需化疗的人群范围。因此,在目前阶段,对于多数激素受体阳性晚期乳腺癌,提倡内分泌或内分泌联合靶向治疗优先。
影响激素受体阳性晚期乳腺癌一线治疗选择的因素
王树森教授:毫无疑问很多因素都会影响临床治疗选择。整体而言,绝大部分晚期乳腺癌不能治愈,因此一定要充分考虑治疗给患者带来的影响,如对生活质量的影响,治疗本身的毒副反应等,都是选择治疗时需要考虑的内容。对于激素受体阳性晚期乳腺癌,化疗和内分泌治疗都是可选治疗手段,之所以强调内分泌或内分泌联合靶向治疗优先,很重要的原因就是必需要考虑治疗带来的毒副反应,内分泌或内分泌联合靶向治疗相较于化疗,毒副反应较轻,对生活质量的负面影响较小,患者更易耐受,因此对激素受体阳性晚期乳腺癌优选内分泌或内分泌联合靶向治疗。
此外还要考虑治疗起效时间,如果激素受体阳性晚期乳腺癌,肿瘤负荷大,疾病发展较快,肿瘤引起的症状非常明显,这意味着肿瘤本身会给患者生活质量带来巨大影响,这时必然要特别关注治疗起效时间,因为只有治疗起效、肿瘤得到控制,患者生活质量才能改善,此时选择药物一定要强调起效时间。既往认为,单纯内分泌治疗起效时间慢于化疗,但现代内分泌治疗联合靶向治疗,如CDK4/6抑制剂,临床实践显示,部分肿瘤负荷较大患者,也有很好疗效,所以治疗的进步正在不断影响并改变着既往的治疗理念。
选择最合适人群,充分发挥CDK4/6抑制剂联合内分泌一线治疗的疗效
王树森教授:随着时代发展,激素受体阳性晚期乳腺癌的内分泌治疗选择越来越多,而内分泌联合靶向治疗取得的疗效将激素受体阳性晚期乳腺癌的治疗更向前推进了一大步,我个人认为这种组合较前进一步扩大了内分泌治疗适用人群,压缩了化疗适用人群的空间。但没有一种治疗是万能的,临床可以看到少部分患者对内分泌联合靶向治疗的反应欠佳,如内分泌耐药患者,虽然激素受体阳性,甚至是高表达,但治疗疗效仍较差,也就是说内分泌耐药患者仍要考虑化疗。最近有研究正在探索,激素受体阳性、HER2阴性晚期乳腺癌是否可以通过分子检测帮助选择治疗手段,这实际就是个体化治疗,它意味着不仅只是根据患者的临床病理特征做出治疗选择,还可借助分子检测手段细化个体分子生物学特征,以便做出化疗还是内分泌治疗、抑或是内分泌联合靶向治疗的选择。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#CDK4#
25
#抑制剂#
28
#分泌#
30
#CDK#
33
#CDK4/6#
28