Diabetologia:口服补镁制剂不影响胰岛素治疗的2型糖尿病合并低镁血症患者的胰岛素敏感性
2023-11-13 从医路漫漫 MedSci原创 发表于上海
低镁血症与2型糖尿病及其心血管并发症的发病机制有关。
背景:低镁血症与2型糖尿病及其心血管并发症的发病机制有关。既往研究表明,在9-48%的2型糖尿病患者中普遍存在低镁血症,饮食中镁的摄入量与2型糖尿病的发病率呈负相关。在2型糖尿病患者中,胰岛素分泌逐渐减少,不足以改善胰岛素抵抗,后者是2型糖尿病的主要特征。我们之前已经证明,胰腺β细胞的活动不受镁的影响,但胰岛素抵抗可能因镁的缺乏而加重。尽管镁对胰岛素敏感性影响的分子机制尚不完全清楚,但大多数证据表明,与低镁血症相关的胰岛素受体与磷酸化降低、慢性炎症状态增加和GLUT-4表达降低有关。

单次静脉注射镁可以改善应激性高血糖患者的胰岛素敏感性。Paolisso等人利用血糖钳技术发现,补充镁可以改善2型糖尿病患者的胰岛素敏感性,这些患者接受饮食或口服药物治疗,且血清镁浓度正常。最近的荟萃分析显示,关于补充镁对2型糖尿病患者胰岛素敏感性、空腹血糖和糖化血红蛋白的影响,结果相互矛盾。然而,大多数研究采用HOMA来评估胰岛素敏感性,而不是采用血糖钳技术,后者被视为测量胰岛素敏感性的金标准。
目前尚不清楚补充镁是否能改善2型糖尿病合并低镁血症患者的胰岛素敏感性。低镁水平在糖尿病晚期中最为普遍,这类患者通常需要胰岛素治疗。这一群体有望从胰岛素敏感性的改善中获益,因此我们研究了胰岛素治疗的2型糖尿病合并低镁血症患者的血清镁浓度,并使用血糖钳技术检查补镁制剂对胰岛素抵抗的影响。
方法:采用随机、双盲、安慰剂对照、交叉研究设计,比较胰岛素治疗的2型糖尿病患者(年龄≥18岁、BMI 18 - 40 kg/m2、HbA1c <100 mmol/mol[11.3%]、血清镁≤0.79 mmol/l)口服补镁制剂(15 mmol/天)6周与匹配安慰剂的效果。参与者通过广告从门诊招募。使用随机化列表对治疗顺序进行随机化。采用分组随机化使两种试验人群中均匀分布。主要终点是高胰岛素血症-血糖升高钳夹最后30分钟的平均葡萄糖输注速率(即M值)。次要结局包括随访期间血糖控制、胰岛素剂量、血压、血脂和低镁血症相关症状等变量。
结果:共招募了14名胰岛素治疗的2型糖尿病患者(50%为女性,100%为白人,平均±SD年龄67±6岁,BMI 31±5 kg/m2, HbA1c 58±9 mmol/mol[7.4±0.9%])。与安慰剂相比,补镁制剂增加了平均±SEM血清镁水平(0.75±0.02 vs 0.70±0.02 mmol/l, p=0.016)和尿镁排泄量(镁/肌酐比值,0.23±0.02 vs 0.15±0.02,p=0.005)。葡萄糖钳的M值在补镁组和安慰剂组之间没有差异(4.6±0.5 vs 4.4±0.6 mg kg - 1 min - 1, p=0.108)。在6周的治疗期间,除了镁治疗组的HDL -胆固醇浓度较安慰剂组低(1.14±0.08 vs 1.20±0.09 mmol/l, p=0.026)外,连续血糖监测结果、HbA1c、胰岛素剂量、血脂和BP也没有差异。与低镁血症相关的症状在两个治疗组中相似。

表1补镁制剂和安慰剂治疗后的体重、血糖控制、CGM结局、血脂、血压和身体活动变量
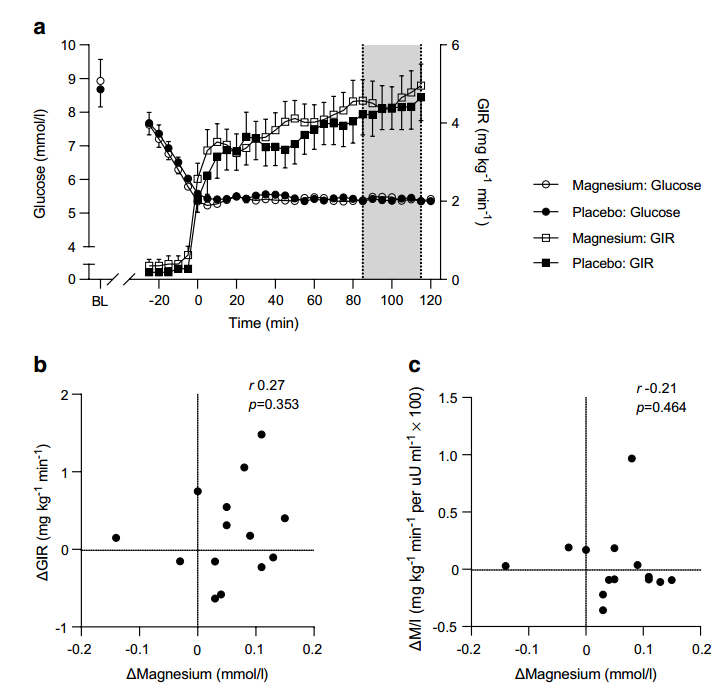
图1高胰岛素-正血糖钳夹期间血糖浓度和GIR的时间进程(A);血清镁浓度变化与平均GIR变化之间的相关性(B);补充镁后血清镁浓度变化与平均胰岛素敏感指数(M/I)变化之间的相关性(C)。(A)中的灰色区域表示葡萄糖钳夹的最后30分钟。数据以平均值±扫描电子显微镜(n=14)(A)或单值(b,c)表示。BL,基线

图2低镁血症相关症状出现频率(a)、严重程度(b)和日常生活影响(c)的问卷总分百分比。数据以单个值表示;柱状图为平均值±SEM
结论:尽管胰岛素治疗的2型糖尿病合并低镁血症患者的血清镁水平略有增加,但口服补镁制剂并不能改善这类患者的胰岛素敏感性。
原始出处:
Drenthen LCA, de Baaij JHF, Rodwell L,et al.Oral magnesium supplementation does not affect insulin sensitivity in people with insulin-treated type 2 diabetes and a low serum magnesium: a randomised controlled trial.Diabetologia 2023 Nov 03
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言