拨云见日,一例真性红细胞增多症的发现之旅
2023-08-21 检验之声 检验之声 发表于上海
作为检验科,要强化检验的临床意识,提升检验人员的综合分析和临床沟通能力,通过与临床的联系与沟通,可促进临床标本结果的正确解释和应用,这样医学检验才能够为临床的医疗诊断提供有效而准确的数据支持。
【前言】
随着医学技术的不断发展与完善,医学检验技术也朝着智能化、自动化、多元化的方向渐渐推进。目前,已经成为临床医生进行疾病诊断以及制定治疗方案的一项重要指导依据,而医学检验技术的提升也进一步促进了临床医学的发展和进步。此外,先进的医学检验技术的应用,也有效地综合了传统检验技术中微生物学、生物化学、免疫学、血液学等之间的分界情况,使各种检验项目可以一起进行检验并综合分析,这不但缩短了检验时间,同时也能够使患者病情得到更快更准确的诊断,从而提升临床治疗的时效性和有效性[1]。
【案例背景】
某医院患者,男,62岁,于10年前无明显诱因始出现头晕,诊断有“高血压病2级(极高危组)、左顶叶深部脑梗死”,近期加重伴左侧头皮、面部发麻1周收治入院。
临床查体:面色红紫半年余,伴一侧头皮、面部发麻及双下肢麻木。血压140/90mmHg,浅表淋巴结无肿大,脾脏轻度增大;心、肺、四肢关节无异常。
实验室检查:凝血常规(图1)示凝血酶原时间(PT)27.2s、活化部分凝血酶时间(APTT)67.8s、纤维蛋白原(FIB)1.68g/L、凝血酶时间(TT)25.2s、D-二聚体3.45ug/mL,JAK2(+)。红细胞沉降率12mm/h,C反应蛋白小于10mg/L,血培养(-),肝功能正常,肝炎血清检查(乙型肝炎、丙型肝炎、戊型肝炎等)正常。维生素B12为1000pg/ml。血氧饱和度(SPO2)大于95%。
腹部B型超声示:脾脏大(6.3cm×7.8cm),后腹膜淋巴结未触及肿大。
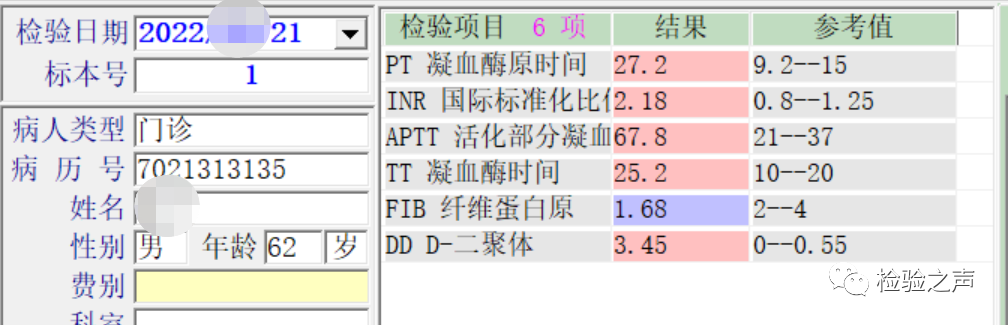
图1:患者凝血常规检查结果
该患者所在的神经内科医生给出的初步诊断为考虑再发脑梗及头晕待查,希望通过对检查结果的分析,寻找蛛丝马迹,指导下一步的诊疗。因为凝血常规中PT、APTT、TT全部延长,FIB下降,与患者的脑梗死病史不太符合,且患者查体并未发现有出血的临床表现,于是临床对凝血常规的结果产生了疑问。
【案例分析】
小迈在收到反馈后随即展开了排查,查看当天的质控结果均在控,且其余标本结果并无异常,排除了仪器故障的可能;患者肝功能检查正常,临床方面也否认患者存在肝病病史,且近期未服用抗凝药物。检查标本状态,患者标本不存在凝集现象,但血浆和红细胞的比例明显不寻常(图2)。
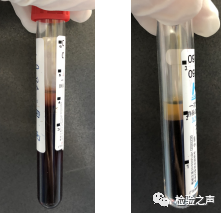
图2:患者标本
根据经验,我们判断患者的HCT可能偏高,于是查看患者血常规的结果(图3),其中血红蛋白(HGB)214g/L,红细胞计数(RBC)7.35×109/L,白细胞计数(WBC)10.97×109/L,血小板440×109/L,血细胞比容(HCT)68.7%。
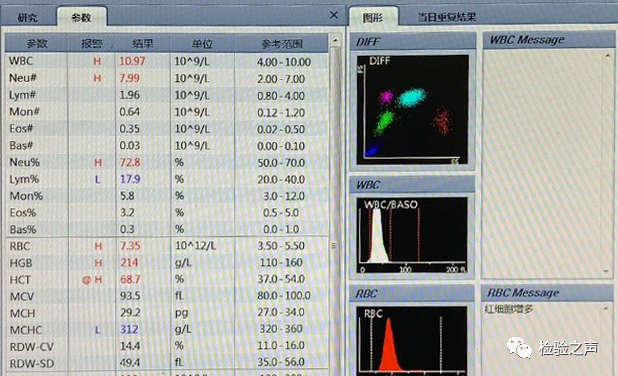
图3:患者血常规检查结果
果不其然,HCT达到了68.7%!这时我们很快想到了标本中抗凝剂的不足。凝血标本采血用的是国际血液学标准委员会ICSH推荐的浓度为109mmol/L的枸橼酸钠抗凝剂,且要求抗凝剂和血液比例是1:9,大约相当于抗凝剂与血浆的比例为1:5,而这个比例基于血细胞压积基本在正常的范围内,但随着血细胞压积的改变,血浆量也会随之发生变化,从而影响抗凝剂与血浆的比例,如不调整适合不同压积血液的抗凝量,则可能导致凝血结果的异常[2],因为Ca2+是凝血因子,参与内、外源性及共同凝血途径,当血液中加入枸橼酸钠抗凝剂后,与血液中Ca2+形成可溶性螯合物,从而阻止标本凝固达到抗凝作用,所以抗凝时去除的Ca2+和试验时的复Ca2+决定了抗凝比例。当HCT增高时,血浆含量相对减少,如果抗凝剂用量不变,就会引起抗凝剂相对过剩,导致抗凝时血浆中去除的Ca2+增加,血浆剩余Ca2+减少,引起试验时凝血因子Ca2+减少,导致凝血时间PT、APTT、TT延长,FIB下降。反之,HCT降低时,血浆量相应地增加,在抗凝剂含量仍保持不变情况下,就会造成抗凝剂的不足,导致抗凝时去除的Ca2+减少,试验时Ca2+过剩,凝血因子Ca2+过多,血浆凝固加速。所以《全国临床检验操作规程》(第四版)[3]建议,当患者HCT低于20%或高于55%时,就需要根据公式(抗凝剂(ml)=(100-HCT)×血液(ml)×0.00185)调整抗凝剂的比例。
最后,通过上述公式调整,抽取2ml血液,需要的抗凝剂为120ul,重新抽血复查,我们得到了与临床相符的凝血结果(图4)。
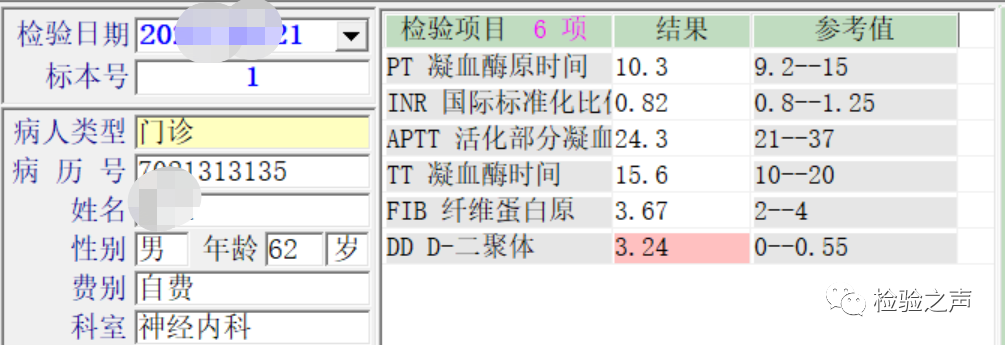
图4:患者复查后的凝血常规结果
【拨云见日】
我们将复查后的凝血结果报告给了临床,并说明了两次检测前后差异的原因。但是,事情到这里并没有结束。在排查此次凝血结果异常的过程中,我们同时也产生了一个疑问,患者的HCT为什么会如此高呢?而一般常见的HCT偏高的患者可能是新生儿、严重呕吐腹泻患者、大面积烧伤病人、真性红细胞增多症等。
通过再次对该患者血常规项目HGB、RBC、WBE、PLT以及患者皮肤红紫、面部发麻、头晕、脾肿大等临床表现的综合分析,我们意外的发现,这些特征和真性红细胞增多症( polycythemia vera,PV)非常相似,而当患者是PV的时候,随着红细胞数量增多,其释放的二磷酸腺苷(ADP)增多,可加速血小板的聚集与血栓的形成,同时也会使HCT增高[4]。这一发现让我们喜出望外,于是当即向临床医生进行了反馈,并建议他们排查PV。
临床医生采纳了我们的建议,于是对患者进行了骨髓活组织切片细胞学病理分析和血清促红细胞生成素(EPO)检查。在后续的跟进中了解到,临床最终确诊为真性红细胞增多症,该患者也得到了及时有效的治疗。
真性红细胞增多症( polycythemia vera,PV)简称真红,是一种以克隆性红细胞异常增多为主的慢性骨髓增殖性肿瘤(MPNs)。PV患者骨髓红系异常增殖导致外周血红细胞比容增加,血液黏稠度增高,常常伴白细胞计数和血小板计数增多、脾肿大等,血栓事件是PV患者最常见的并发症及死亡原因[5-7]。
根据《真性红细胞增多症诊断与治疗中国指南》(2022年版)[8]的诊断标准,在不具备开展基因检测条件的情况下,只要满足以下三个条件即可确诊为PV:①HGB>165g/L(男性),>160g/L(女性)或红细胞压积(HCT)>49%(男性),>48%(女性)或红细胞容量(RCM)升高;②骨髓活检示与年龄不符的细胞过多伴三系增生(全骨髓增生),包括显著红系、粒系、巨核系增生并伴有多形性成熟巨核细胞(细胞大小不等);③血清促红细胞生成素(EPO)低于正常水平。
PV常隐匿起病,且表现无特异性,PV患者常于日常体检或治疗其他疾病时发现血红蛋白高而就诊。PV患者的临床表现有头晕、头痛,乏力,肢体麻木、疼痛,腹胀、腹痛,胸闷、胸痛、憋气,皮肤瘙痒,鼻衄、牙龈出血,脾大,肝大等,PV患者还可表现为症状性高血压,高血压症状在原发病得到有效控制后能够得到有效缓解。患者临床表现不同,因此可能首次就诊于不同科室(如本案例患者就诊的是神经内科),故本病漏诊误诊率高。
【总结】
据有关学者的研究显示,国内PV患者血栓事件发生率约为35%[4],而血栓作为影响PV患者生存期的主要并发症,其形成是各种因素综合作用的结果[9]。本案例中,由于PV导致的HCT升高,在凝血检测过程中往往容易被实验者忽略,而如果延长的凝血时间一旦被临床采纳,错误的治疗将有可能加重患者的血栓,甚至引发严重的后果。
因此,作为检验科,要强化检验的临床意识,提升检验人员的综合分析和临床沟通能力,通过与临床的联系与沟通,可促进临床标本结果的正确解释和应用,这样医学检验才能够为临床的医疗诊断提供有效而准确的数据支持。
【参考文献】
[1].薛军卫.医院检验科生化质量控制管理工作中存在的问题及对策[J].临床医学研究与实践,2017,2(8):187-188.
[2]. 孙芳.PT、APTT测定中抗凝血比例的纠正[J].齐鲁医学检验,2004,15(1):65.
[3]. 尚红,王毓三,申子瑜.全国临床检验操作规程[M].第四版.北京:人民卫生出版社,2015.
[4].张孝天,闫志凌,徐开林.真性红细胞增多症患者血栓形成的影响因素[J].白血病·淋巴瘤,2018,27(09):559-562.
[5]Shi ZX , Xiao ZJ. Interpretation of the Chinese expert consensus on the diagnosis and treatment of polycythemia vera(2016)[J]. Chin J Hematol,2016,37(10):852-857.
[6]Bai J,Shi H, Ai L,et al. Survival and prognosis of patients with polycythemia vera:a study of 816 patients in a single Chinese center[J]. Zhonghua Yi Xue Za Zhi, 2015,95(18): 1364-1368.
[7]Bai J,Shao Z, Jing L, et al. Clinical analysis of 185 patients with polycythemia vera[J]. Zhonghua Xue Ye Xue Za Zhi,2002, 23(11): 578-580.
[8].中华医学会血液学分会白血病淋巴瘤学组.真性红细胞增多症诊断与治疗中国指南(2022年版)[J].中华血液学杂志,2022,43(07):537-541.
[9].吕占武, 徐霜清, 程兵等. 潜匿性真性红细胞增多症与真性红细胞增多症鉴别诊断[J]. 白血病.淋巴瘤, 2016(10):4.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言