血小板-白蛋白-胆红素指数(PALBI)联合AIMS65评分对肝硬化并发急性上消化道出血患者短期预后的预测价值
2024-02-26 戴天骄, 李静 临床肝胆病杂志 发表于威斯康星
肝硬化是一种常见的慢性晚期进行性肝病,全球每年约132万人因此死亡,是最常见的死亡原因之一
肝硬化是一种常见的慢性晚期进行性肝病,全球每年约132万人因此死亡,是最常见的死亡原因之一[1]。急性上消化道出血(acute upper gastrointestinal bleeding, AUGIB)是肝硬化的常见并发症[2-3],也是肝硬化患者死亡的重要原因,且6周病死率可达20%以上[4]。目前评估肝硬化并发AUGIB患者短期内(6周)死亡及再出血的预后研究较少,本研究拟通过结合国内外对血小板-白蛋白-胆红素指数(platelet-albumin-bilirubin index, PALBI)及AIMS65评分的最新研究进展,与目前应用较多的Child-Turcotte-Pugh(CTP)评分、终末期肝病模型(MELD)评分进行比较,对肝硬化并发AUGIB患者短期内再出血及死亡情况进行预测,从而评估PALBI评分与AIMS65评分联合检测的预测价值。
链接:白蛋白-胆红素评分(ALBI)、血小板-白蛋白-胆红素评分(PAIBI)
1. 资料与方法
1.1 研究对象
回顾性收集2021年2月—2022年10月在本院住院治疗的肝硬化并发AUGIB患者临床资料。纳入标准:(1)肝硬化的诊断符合2019年版《肝硬化诊治指南》[5];(2)因呕血或黑便等症状入院,并确诊为急性期(<5 d)上消化道出血者;(3)在本院住院治疗(入院后均行药物和/或内镜止血治疗),临床病例资料齐全。排除标准:(1)入院时或住院期间合并心脑血管疾病或心力衰竭患者;(2)入院时为非急性期(≥5 d)发生AUGIB患者;(3)合并消化道恶性肿瘤者(肝癌除外);(4)合并重症感染疾病者;(5)入院时缺乏相关数据资料,拒绝随访或电话信息缺失者,不配合治疗和血液学指标采集者,相关评分无法计算;(6)重复入院不除外,但不包含6周内再度由于AUGIB入院的患者。
1.2 研究方法
通过查阅病历资料、电话随访等方式收集患者的基本临床资料,包括一般情况(年龄、性别、肝硬化病因、伴随疾病、既往静脉曲张病史等);入院时血压;入院24 h临床症状(呕血、黑便、精神改变等);入院5 d内并发症情况(腹水、合并细菌感染、肝性脑病、门静脉血栓等)。所有患者均在入院后次日清晨空腹抽取静脉血,检测血常规、肝功能、肾功能及凝血四项等生化指标,分别计算AIMS65评分、PALBI评分、CTP评分、MELD评分,并比较4种评分对患者再出血的预测能力。计算公式分别为:(1)PALBI=2.02×log10[TBil(μmol/L)]-0.37×{log10[TBil(μmol/L)]}2-0.04×Alb(g/L)-3.48×log10[PLT(103/μL)]+1.01×{log10[PLT(103/μL)]}2,PALBI分为3级,≤-2.53分为1级,>-2.53分且≤-2.09分为2级,>-2.09分为3级[6]。(2)AMIS65评分:Alb<3 g/dL、收缩压<90 mmHg、意识改变、年龄>65岁以及国际标准化比值(INR)>1.5均为1分,反之为0分,评分为各指标之和。0~1分:低危;2~5分:高危[7]。(3)MELD=3.8×ln[TBil(mg/dL)]+11.2×ln(INR)+9.6×ln[Cr(mg/dL)]+6.4×(病因:胆汁淤积性或酒精性为0,其他为1)[8]。(4)CTP评分计算方式[9]见表1。
| 指标 | 1分 | 2分 | 3分 |
|---|---|---|---|
| 腹水 | 无 | 轻度 | 中、重度 |
| 肝性脑病 | 无 | 1~2 | 3~4 |
| Alb(g/L) | >35 | 28~35 | <28 |
| TBil(µmol/L) | <34 | 34~51 | >51 |
| PT(s) | <4 | 4~6 | >6 |
| 注:A级,5~6分;B级,7~9分;C级,10分及以上。 | |||
1.3 随访
以患者入院为研究起点,通过查阅病历资料及电话随访,主要随访终点为死亡,次要随访终点为再出血,当患者出现死亡或随访满6周即终止。
1.4 统计学方法
应用SPSS 26软件和MedCalc v19.5.3 进行统计学分析。正态分布的计量资料以x¯±s表示,两组间比较采用成组t检验;非正态分布的计量资料以M(P25~P75)表示,两组间比较采用Mann-Whitney U检验。计数资料两组间比较采用χ2检验。采用多因素Logistic回归模型分析死亡和再出血的危险因素。通过受试者工作特征曲线(ROC曲线)及曲线下面积(AUC)评估模型的预测能力;AUC的比较采用DeLong检验。P<0.05为差异有统计学意义。
2. 结果
2.1 基线特征
共纳入238例肝硬化并发AUGIB患者,其中男162例,女76例;年龄(59.68±11.31)岁。纳入患者基线特征详见表2。
| 指标 | 数值 |
|---|---|
| 男/女(例) | 162/76 |
| 呕血[例(%)] | 103(43.28) |
| 黑便[例(%)] | 177(74.37) |
| 既往有静脉曲张病史[例(%)] | 69(28.99) |
| 腹水[例(%)] | 54(22.69) |
| 肝性脑病[例(%)] | 50(21.01) |
| 高血压[例(%)] | 42(17.65) |
| 糖尿病[例(%)] | 52(21.85) |
| 吸烟史[例(%)] | 99(41.60) |
| 饮酒史[例(%)] | 108(45.38) |
| 年龄(岁) | 59.68±11.31 |
| 收缩压(mmHg) | 115.00(104.00~132.75) |
| PLT(×109/L) | 102.60(65.58~158.48) |
| Hb(g/L) | 73.45(56.80~95.28) |
| WBC(×109/L) | 6.60(4.31~8.96) |
| ALT(U/L) | 23.00(16.00~36.00) |
| AST(U/L) | 32.00(22.00~57.50) |
| ALP(U/L) | 89.00(62.00~130.00) |
| GGT(U/L) | 48.50(23.25~133.25) |
| Alb(g/L) | 28.90(24.48~33.00) |
| TBil(µmol/L) | 26.10(16.70~46.98) |
| Cr(µmol/L) | 69.85(55.10~96.65) |
| INR | 1.42(1.29~1.67) |
| PT(s) | 15.15(13.72~17.98) |
| CTP评分 | 7.00(6.00~9.00) |
| MELD评分 | 7.75(3.66~13.06) |
| AIMS65评分 | 2.00(1.00~3.00) |
| PALBI评分 | -1.87±0.49 |
2.2 生存组与死亡组、再出血组与未再出血组患者的临床资料及生化指标分析
肝硬化并发AUGIB患者中65例入院治疗后6周内死亡,病死率为27.3%;89例患者发生再出血,再出血率为37.4%。死亡组与生存组患者比较,呕血、既往有静脉曲张病史、Alb、TBil、INR、Cr、PT、收缩压、PALBI评分、AIMS65评分、CTP评分和MELD评分差异均有统计学意义(P值均<0.05)(表3)。再出血与未再出血组比较,呕血、糖尿病病史、Alb、TBil、INR、Cr、PT、PALBI评分、AIMS65评分、CTP评分和MELD评分差异均有统计学意义(P值均<0.05)(表4)。
| 指标 | 生存组(n=173) | 死亡组(n=65) | 统计值 | P值 |
|---|---|---|---|---|
| 男/女(例) | 119/54 | 43/22 | χ2=0.151 | 0.698 |
| 年龄(岁) | 59.23±11.57 | 60.89±10.60 | t=-1.009 | 0.314 |
| 呕血[例(%)] | 54(31.21) | 49(75.38) | χ2=37.552 | <0.001 |
| 黑便[例(%)] | 134(77.46) | 43(66.15) | χ2=3.167 | 0.075 |
| 既往有静脉曲张[例(%)] | 44(25.43) | 25(38.46) | χ2=3.895 | 0.048 |
| 腹水[例(%)] | 40(23.12) | 14(21.54) | χ2=0.067 | 0.795 |
| 肝性脑病[例(%)] | 32(18.50) | 18(27.69) | χ2=2.407 | 0.121 |
| 高血压[例(%)] | 29(16.76) | 13(20.00) | χ2=0.341 | 0.559 |
| 糖尿病[例(%)] | 43(24.86) | 9(13.85) | χ2=3.354 | 0.067 |
| 吸烟史[例(%)] | 77(44.51) | 22(33.85) | χ2=2.211 | 0.137 |
| 饮酒史[例(%)] | 80(46.24) | 28(43.08) | χ2=0.191 | 0.662 |
| 肝硬化病因[例(%)] | χ2=15.073 | 0.237 | ||
| HBV | 61(35.26) | 17(26.15) | ||
| HCV | 11(6.36) | 4(6.15) | ||
| 酒精性 | 67(38.73) | 20(30.77) | ||
| 原发胆汁性 | 13(7.51) | 1(1.54) | ||
| 自身免疫性 | 3(1.73) | 1(1.54) | ||
| 隐源性 | 30(17.34) | 23(35.38) | ||
| 病毒性合并酒精性 | 67(38.73) | 1(1.54) | ||
| 收缩压(mmHg) | 119.00(107.00~133.00) | 107.00(86.00~127.00) | Z=-3.747 | <0.001 |
| PLT(×109/L) | 99.00(64.60~143.20) | 118.20(69.60~198.60) | Z=-1.913 | 0.056 |
| Hb(g/L) | 71.90(56.70~95.80) | 78.10(56.80~94.00) | Z=-0.726 | 0.468 |
| WBC(×109/L) | 6.41(4.01~8.76) | 7.34(5.41~9.22) | Z=-1.819 | 0.069 |
| ALT(U/L) | 23.00(14.00~36.00) | 23.00(17.00~34.00) | Z=-0.550 | 0.583 |
| AST(U/L) | 32.00(21.00~55.00) | 36.00(25.00~72.00) | Z=-1.513 | 0.130 |
| ALP(U/L) | 87.00(61.00~125.00) | 94.00(65.00~156.00) | Z=-1.579 | 0.114 |
| GGT(U/L) | 45.00(22.00~112.00) | 65.00(28.00~159.00) | Z=-1.598 | 0.110 |
| Alb(g/L) | 30.00(26.00~34.00) | 25.00(22.00~28.50) | Z=-5.009 | <0.001 |
| TBil(µmol/L) | 22.70(15.40~36.10) | 35.60(26.00~92.00) | Z=-4.912 | <0.001 |
| Cr(umol/L) | 64.10(54.40~83.30) | 86.30(70.10~174.00) | Z=-4.645 | <0.001 |
| INR | 1.36(1.28~1.57) | 1.64(1.41~2.03) | Z=-4.394 | <0.001 |
| PT(s) | 14.60(13.70~16.80) | 17.30(14.40~21.90) | Z=-4.039 | <0.001 |
| CTP评分 | 7.00(6.00~8.00) | 9.00(7.00~11.00) | Z=-6.228 | <0.001 |
| MELD评分 | 6.12(2.33~9.95) | 13.51(9.17~22.69) | Z=-7.073 | <0.001 |
| AIMS65评分 | 1.00(0.00~2.00) | 3.00(2.00~3.00) | Z=-9.062 | <0.001 |
| PALBI评分 | -2.00±0.47 | -1.52±0.38 | t=-7.398 | <0.001 |
| 指标 | 未再出血组(n=149) | 再出血组(n=89) | 统计值 | P值 |
|---|---|---|---|---|
| 男/女(例) | 102/47 | 60/29 | χ2=0.028 | 0.868 |
| 年龄(岁) | 59.36±11.80 | 60.22±10.50 | t=-0.568 | 0.571 |
| 呕血[例(%)] | 49(32.89) | 54(60.67) | χ2=17.527 | <0.001 |
| 黑便[例(%)] | 111(74.50) | 66(74.16) | χ2=0.003 | 0.954 |
| 既往有静脉曲张[例(%)] | 37(24.83) | 32(35.96) | χ2=3.348 | 0.067 |
| 腹水[例(%)] | 31(20.81) | 23(25.84) | χ2=0.806 | 0.369 |
| 肝性脑病[例(%)] | 30(20.13) | 20(22.47) | χ2=0.183 | 0.668 |
| 高血压[例(%)] | 25(16.78) | 17(19.10) | χ2=0.207 | 0.649 |
| 糖尿病[例(%)] | 39(26.17) | 13(14.61) | χ2=4.367 | 0.037 |
| 吸烟史[例(%)] | 68(45.64) | 31(34.83) | χ2=2.678 | 0.102 |
| 饮酒史[例(%)] | 69(46.31) | 39(43.82) | χ2=0.139 | 0.709 |
| 肝硬化病因[例(%)] | χ2=10.853 | 0.542 | ||
| HBV | 52(34.90) | 26(29.21) | ||
| HCV | 9(6.04) | 6(6.74) | ||
| 酒精性 | 56(37.58) | 31(34.83) | ||
| 原发胆汁性 | 12(8.05) | 2(2.25) | ||
| 自身免疫性 | 2(1.34) | 2(2.25) | ||
| 隐源性 | 29(19.46) | 24(26.97) | ||
| 病毒性合并酒精性 | 9(6.04) | 2(2.25) | ||
| 收缩压(mmHg) | 117.00(106.00~132.00) | 110.00(94.00~137.00) | Z=-1.174 | 0.241 |
| PLT(×109/L) | 98.90(65.50~139.20) | 115.80(65.80~184.30) | Z=-1.585 | 0.113 |
| Hb(g/L) | 70.70(54.90~94.60) | 76.20(61.30~96.40) | Z=-1.446 | 0.148 |
| WBC(×109/L) | 6.56(3.97~8.62) | 7.08(5.05~9.44) | Z=-1.654 | 0.098 |
| ALT(U/L) | 22.00(14.00~36.00) | 23.00(17.00~37.00) | Z=-0.976 | 0.329 |
| AST(U/L) | 30.00(21.00~54.00) | 35.00(25.00~80.00) | Z=-1.943 | 0.052 |
| ALP(U/L) | 85.00(61.00~129.00) | 93.00(65.00~140.00) | Z=-1.135 | 0.256 |
| GGT(U/L) | 45.00(22.00~108.00) | 64.00(27.00~158.00) | Z=-1.676 | 0.094 |
| Alb(g/L) | 29.00(26.00~33.00) | 26.10(23.00~31.00) | Z=-3.232 | 0.001 |
| TBil(µmol/L) | 22.90(15.40~34.00) | 32.70(19.80~86.90) | Z=-3.966 | <0.001 |
| Cr(µmol/L) | 63.90(54.20~81.50) | 84.60(61.60~155.00) | Z=-4.584 | <0.001 |
| INR | 1.37(1.29~1.58) | 1.53(1.28~1.81) | Z=-2.606 | 0.009 |
| PT(s) | 14.60(13.80~17.00) | 16.00(13.70~19.60) | Z=-2.482 | 0.013 |
| CTP评分 | 7.00(6.00~8.00) | 9.00(7.00~10.00) | Z=-4.717 | <0.001 |
| MELD评分 | 6.35(2.31~9.44) | 11.24(5.77~21.07) | Z=-5.661 | <0.001 |
| AIMS65评分 | 1.00(1.00~2.00) | 2.00(1.00~3.00) | Z=-5.608 | <0.001 |
| PALBI评分 | -2.00±0.46 | -1.65±0.47 | t=-5.629 | <0.001 |
2.3 多因素Logistic回归模型分析
以单因素分析差异有统计学意义的指标为自变量,同时为避免多重共线性,采用相关性分析及计算方差膨胀因子,排除与PALBI评分、AIMS65评分具有共线性的变量,包括Alb、TBil、收缩压、INR、Cr、PT、CTP评分和MELD评分。以是否发生死亡为因变量,行Logistic回归分析,结果显示呕血、既往有静脉曲张病史、PALBI评分及AIMS65评分是影响肝硬化并发AUGIB患者短期死亡的独立危险因素(P值均<0.05)(表5);进一步将PALBI评分和AIMS65评分纳入Logistic回归分析,建立肝硬化并发AUGIB患者生存预测模型:Logit(P)=-1.992+1.126×PALBI评分+ 1.462×AIMS65评分。
| 变量 | B值 | SE | Wald | P值 | OR | 95%CI |
|---|---|---|---|---|---|---|
| 呕血 | 1.469 | 0.428 | 11.782 | <0.001 | 4.34 | 1.88~10.05 |
| 既往有静脉曲张 | 1.255 | 0.479 | 6.864 | 0.009 | 3.51 | 1.37~8.98 |
| PALBI评分 | 1.501 | 0.568 | 6.992 | 0.008 | 4.49 | 1.48~13.64 |
| AIMS65评分 | 1.348 | 0.251 | 28.793 | <0.001 | 3.85 | 2.35~6.30 |
以是否发生再出血为因变量,行Logistic回归分析,结果显示PALBI评分和AIMS65评分是影响肝硬化并发AUGIB患者短期再出血的独立危险因素(P值均<0.05)(表6);进一步将上述两项评分纳入Logistic回归分析,建立肝硬化合并AUGIB患者再出血预测模型:Logit(P)=0.278+0.945×PALBI评分+0.529×AIMS65评分。
| 变量 | B值 | SE | Wald | P值 | OR | 95%CI |
|---|---|---|---|---|---|---|
| 呕血 | 0.609 | 0.315 | 3.732 | 0.053 | 1.84 | 0.99~3.41 |
| 糖尿病病史 | -0.550 | 0.392 | 1.969 | 0.161 | 0.58 | 0.27~1.24 |
| PALBI评分 | 0.880 | 0.368 | 5.728 | 0.017 | 2.41 | 1.17~4.95 |
| AIMS65评分 | 0.458 | 0.156 | 8.635 | 0.003 | 1.58 | 1.17~2.15 |
2.4 ROC曲线分析
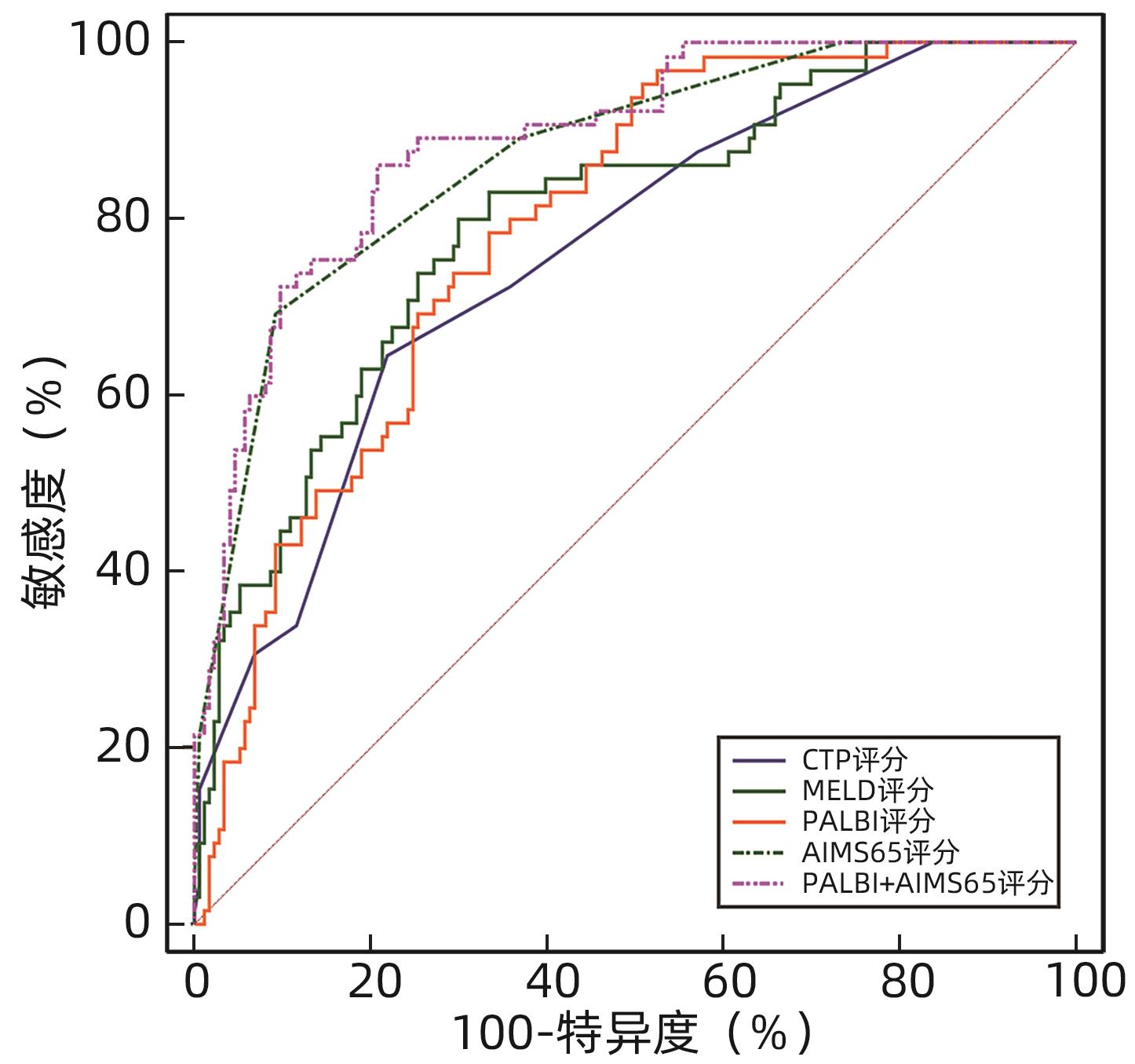
各评分预测6周内生存情况的ROC曲线结果显示,CTP评分、MELD评分、PALBI评分、AIMS65评分、PALBI联合AIMS65评分的AUC分别为0.758、0.798、0.789、0.870、0.888,其中PALBI联合AIMS65评分的AUC最大,高于4种评分单独预测(P值均<0.05)(表7,图1)。各评分预测6周内再出血的ROC曲线结果显示,CTP评分、MELD评分、PALBI评分、AIMS65评分、PALBI联合AIMS65评分的AUC分别为0.680、0.719、0.709、0.711、0.741,其中PALBI联合AIMS65评分的AUC高于4种评分单独预测(P值均<0.05),但特异度较低(表8,图2)。
| 评分系统 | AUC(95%CI) | 敏感度(%) | 特异度(%) | 最佳截断值 | P值 |
|---|---|---|---|---|---|
| CTP评分 | 0.758(0.699~0.811)1) | 64.62 | 78.03 | 8.00 | <0.001 |
| MELD评分 | 0.798(0.741~0.847)1) | 80.00 | 69.94 | 8.53 | <0.001 |
| PALBI评分 | 0.789(0.732~0.839)1) | 78.46 | 66.47 | -1.83 | <0.001 |
| AIMS65评分 | 0.870(0.821~0.910)1) | 69.23 | 90.75 | 2.00 | <0.001 |
| PALBI+AIMS65 | 0.888(0.841~0.925) | 86.15 | 79.19 | <0.001 | |
| 注:与PALBI+AIMS65比较,1)P<0.05。 | |||||
| 评分系统 | AUC(95%CI) | 敏感度(%) | 特异度(%) | 最佳截断值 | P值 |
|---|---|---|---|---|---|
| CTP评分 | 0.680(0.617~0.739)1) | 51.69 | 77.18 | 8.00 | <0.001 |
| MELD评分 | 0.719(0.658~0.776)1) | 57.30 | 80.54 | 10.55 | <0.001 |
| PALBI评分 | 0.709(0.647~0.766)1) | 67.42 | 67.11 | -1.83 | <0.001 |
| AIMS65评分 | 0.711(0.649~0.768)1) | 48.31 | 87.92 | 2.00 | <0.001 |
| PALBI+AIMS65 | 0.741(0.681~0.796) | 70.79 | 71.14 | <0.001 | |
| 注:与PALBI+AIMS65比较,1)P<0.05。 | |||||
3. 讨论
AUGIB是肝硬化的严重并发症,美国肝病学会指导意见[10]以及我国专家共识[11]明确提出6周内肝硬化患者的病死率可作为评估治疗效果的主要终点。我国《肝硬化门静脉高压食管胃静脉曲张出血的防治指南》[12]提出以6周为时间界限,定义出血控制后72 h~6周出现活动性出血为早期再出血,6周后为迟发性再出血。综上,6周内的再出血率和病死率可作为预测AUGIB患者预后情况的重点观测指标。此外,有超过60%的1~2年内有再出血情况的患者在出血有效控制后没有进一步行有效二级预防,且6周病死率达20%[13],主要与肝、肾功能不全和细菌感染有关。所以肝硬化并发AUGIB患者早期使用风险分层评分十分重要,一方面利于制订个体化治疗方案,减少治疗费用;另一方面可有效提高患者的生存率,降低再出血率。
本研究共纳入238例患者,其中65例死亡,病死率27.3%。既往研究[4, 14]显示,肝硬化并发AUGIB患者的6周内病死率高达20%,死亡危险因素包括年龄增加、合并症(如呼吸或心功能不全、肾衰竭和败血症)、严重的血流动力学不稳定或进一步出血的发展等[15]。考虑本研究纳入患者中肝硬化病史时间较长以及既往有静脉曲张病史的人数较多,故病死率偏高。
本研究发现在死亡组与生存组中,呕血、既往有静脉曲张病史、Alb、TBil、INR、Cr、PT、收缩压等差异均有统计学意义(P值均<0.05);多因素Logistic回归分析结果显示呕血、既往有静脉曲张病史、PALBI评分和AIMS65评分是肝硬化并发AUGIB患者短期内死亡的独立危险因素(P值均<0.05)。Li等[16]研究显示在非静脉曲张性AUGIB患者中,有呕血临床表现者较单纯有黑便但无呕血临床表现的患者病死率更高,与本研究结果一致。有研究[17]发现静脉曲张的严重程度是早期病死率相关的危险因素,30%~50%的肝硬化患者在首次静脉曲张出血发作后6周内死亡。肝硬化肝组织重塑引起的改变与肝内门静脉血流阻力增加有关,血液通过肝脏的侧支通路返回体循环,这些侧支通路的形成常导致急性静脉曲张破裂出血[14]。因此入院时有呕血临床表现、既往有静脉曲张病史是肝硬化AUGIB患者短期内死亡的重要预测因素[16]。进一步绘制ROC曲线显示PALBI评分联合AIMS65评分对肝硬化并发AUGIB患者入院后6周内的生存情况具有较高的预测价值(AUC=0.888),优于CTP评分及MELD评分。
再出血是肝硬化患者预后的另一重要结局,研究[18]显示肝硬化合并AUGIB患者早期(6周内)再出血率为30%~40%,本研究中患者再出血率为37.4%,与以上结果相符。本研究发现在再出血与未再出血组中,呕血、糖尿病病史、Alb、TBil、INR、Cr、PT等差异均有统计学意义(P值均<0.05);多因素Logistic回归分析结果显示PALBI评分和AIMS65评分是肝硬化并发AUGIB患者短期内再出血的独立危险因素(P值均<0.05)。进一步绘制ROC曲线,结果显示PALBI评分联合AIMS65评分对肝硬化合并AUGIB患者入院后6周内再出血的预测价值较低(AUC=0.741),准确性一般。
PALBI评分由Roayaie等[19]在2015年提出,研究[20]表明该评分是一项简单、客观的指标,在预测既往有失代偿肝硬化AUGIB患者的病死率方面优于CTP及MELD评分。此外,PALBI评分是通过肝功能和门静脉高压指标计算得出的客观评分,不受腹水和脑病的影响[20]。然而该评分系统也存在局限性,其仅考虑了反映肝功能的Alb和TBil,HBsAg阳性、AST和ALT等因素被排除在外。Alb半衰期较短,且受临床治疗(补充Alb)的影响,故PALBI评分1级患者不一定具有良好的肝功能,而其他相关原因导致的PLT、Alb、TBil水平低下的患者,并不一定肝功能受损严重。
2020年澳大利亚的一项大型多中心研究[7]测试了出血风险评分系统AIMS65,发现其与验证过的上消化道出血风险评分和肝病严重程度评分在预测病死率的准确性方面作用等同。AIMS65评分包括年龄和收缩压等指标,能够识别预后较差的老年和休克的患者,由此可以增加该评分预测短期病死率的准确性。AIMS65评分计算简便,因此易于缺乏管理急性静脉曲张破裂出血经验的一线医生所使用,该评分在预测病死率和再出血风险方面优于CTP及MELD评分[7]。
综上所述,PALBI评分和AIMS65评分简单客观、易于获取、使用方便,有利于其在临床实践中应用。二者联合在预测短期病死率方面表现较好,而在预测再出血率方面欠佳。因此,肝硬化并发AUGIB患者早期入院时可应用PALBI评分联合AIMS65评分对病情严重程度进行评估,及时对患者进行诊治,改善预后。
本研究也有一些局限性。首先,作为一项单中心研究,缺乏来自多中心的数据可能会导致潜在的偏倚;其次,本研究为回顾性分析,患者在住院期间接受了不同的止血治疗,而不同的治疗方法可能会影响预后。
原始出处:
戴天骄, 李静. 血小板-白蛋白-胆红素指数(PALBI)联合AIMS65评分对肝硬化并发急性上消化道出血患者短期预后的预测价值[J]. 临床肝胆病杂志, 2024, 40(2): 298-305. DOI: 10.12449/JCH240213.
文章中涉及的评分在线使用:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#肝硬化# #急性上消化道出血# #AIMS65评分#
22