Circulation:来自AHA呼吁-射血分数保留的心力衰竭中肺动脉高压的临床意义和病理生理学
2022-07-18 刘少飞 MedSci原创
本科学咨询的目的是为了澄清 本科学咨询的目的是澄清PH-HFpEF的关键知识差距,并提出解决这些差距的科学方向。
射血分数保留的心力衰竭(HFpEF)是世界上肺动脉高压(PH)的主要原因之一。PH的发展,特别是肺血管疾病(区别于功能性压力升高和血管功能障碍或重塑)是HFpEF不良后果的最强风险因素之一。尽管认识到这一点,但对于HFpEF(PH-HFpEF)引起的PH,目前还没有基于证据的治疗方法,部分原因是对其病理生理学了解不多。在这个行动呼吁中,我们鼓励科学界优先考虑对PHHFpEF的研究,这对合作、数据共享和临床试验设计等都有影响。本科学咨询的目的是为了澄清 本科学咨询的目的是澄清PH-HFpEF的关键知识差距,并提出解决这些差距的科学方向。
PH-HFpEF的定义、流行率和发病率
HFpEF的定义在社会声明、指南和临床试验中差异很大。同样不同的是PH-HFpEF的定义,通常是基于超声心动图数据,而不是黄金标准,即右心导管检查(RHC)。目前对不同PH血流动力学特征的共识定义,同时还有临床试验和流行病学研究中使用的替代定义。大多数关于HFpEF流行率的数据来自于登记处和基于电子健康记录的研究。因此,关于PH亚群的重要细节无法获得或可能不准确,因为这些来源主要依赖于国际疾病分类代码,并且与三级转诊人群的选择偏差有关。大多数HFpEF患者没有被转诊到RHC,这一事实也可能在有创血流动力学的回顾性队列中引入偏见,包括潜在的富含更多难以管理的患者。对怀疑有或没有PH的HF患者进行侵入性表型是很重要的,因为平均肺动脉(PA)压力≥19 mmHg的人和那些肺压轻度升高和肺血管阻力(PVR)≥2.2Wood单位的人死亡率特别高。
PH-HFpEF的诊断和血流动力学指标的解读
在怀疑有PH-HFpEF的病人中,RHC通常显示PH,PA楔压(PAWP)升高,以及正常或升高的PVR。然而,在某些情况下,PH可能存在而PAWP没有明显升高(通常在利尿剂治疗的情况下)。通过运动或液体挑战的诱导性运动可以揭示出左心室舒张功能障碍。这些方法可以提高诊断的准确性,但缺乏广泛的可行性和标准化,以及解释上的差异性。挑衅性操作广泛使用的实际限制包括设备限制和缺乏标准化的病人选择标准或以证据为基础的指南来解释测试结果。在有创心肺运动测试中,患者的体位因中心而异,包括直立、仰卧和半卧位,工作量协议甚至PH-HFpEF血流动力学定义(即平均PA压力/心输出量斜率与标准血流动力学变量)也是如此。当PH患者的静息PAWP较低,随后在挑衅时增加,他们一般被归类为PH-HFpEF或PH与隐性左心病。 目前还不清楚这些患者是仅仅充分利尿,还是静息脉搏持续低下,主要在运动或其他刺激时出现血流动力学充血。
迫切需要一种无创工具来全面描述HFpEF中存在的肺血管功能障碍、右心室(RV)-PA偶联和心内充盈压。一个理想的工具可以将没有PH的HFpEF患者与那些孤立的毛细血管后PH(Ipc-PH)与合并的毛细血管前和毛细血管后PH(Cpc-PH)进行无创区分。其中一项措施可能是无创评估RV-PA耦合(三尖瓣环面收缩压/PA收缩压),这与死亡风险增加有关,即使估计PA收缩压接近正常。对RV-PA耦合、估计的PVR、PA加速时间或超声心动图特征的组合进行仔细的超声心动图评估,可能有助于对PH-HFpEF患者进行风险分层,并推动进一步检测。然而,回声心动图虽然广泛使用且无创,但除了图像质量外,还有很大的局限性。 二维超声心动图不能完全描述房室的新月形解剖结构,也不能可靠地量化右心房压力,在估计运动高峰期的PA收缩压时,准确性有限。虽然三维超声心动图可以抵消其中的一些局限性,但在主流临床实践中并没有广泛使用。心脏磁共振成像对房车和静脉-心室-动脉耦合提供可靠和可重复的功能和容积评估,这对预后很重要。除了RV的评估,心脏磁共振成像(或心脏计算机断层扫描)的左心房容积和房间隔角度也有助于区分PH-HFpEF和PAH。然而,对PH患者进行适当的诊断和预后需要进行侵入性检测,因为目前关键的血液动力学参数,包括PAWP、PVR和心输出量,都不是无创性成像工具的有效措施。超声心动图检查中的刺激性操作可能会影响RHC上PH的预检概率,并提供对疾病的洞察力,特别是在观察到瓣膜疾病或左心室功能障碍的情况下。
非心血管因素对HFpEF的PH风险的影响
年龄、性别、种族和合并症对HFpEF患者的PH风险的具体影响需要进一步研究。在未选择的转诊队列中,女性和黑人是PH的风险因素,但目前还不清楚这是否是由治疗差异、社会经济地位或两者驱动的。系统地收集数据,检查其他合并症(如睡眠障碍性呼吸,房性心律失常和肺部疾病)对HFpEF的PH风险或结果的潜在影响是缺乏的。有证据表明,仅肥胖就会增加PA压力(但不是肺血管重塑)。肥胖和代谢综合征在高达50%的左心病导致的PH患者中并存,一些数据表明,代谢综合征和相关的炎症环境可能会导致肺血管疾病。睡眠相关的呼吸障碍在PH-HFpEF中很常见,并被怀疑通过间歇性缺氧导致细胞因子和荷尔蒙失调而导致肺血管重塑。尽管睡眠呼吸障碍与肺血管疾病之间的直接病理生理学联系尚未建立,但实施气道正压治疗与平均PA压力和PVR的重新降低有关。更全面地了解肥胖和PH之间的相互作用是至关重要的,因为肥胖-HFpEF的表型很常见,而且可能在病理生理上是不同的。
癌症和癌症治疗与心血管疾病风险的增加有关,包括HFpEF,通过对舒张期和微血管功能障碍的影响,以及其他机制。这些相互作用对肺部压力的潜在下游影响尚不清楚。此外,癌症疗法(最明显的是酪氨酸激酶抑制剂达沙替尼)也可能直接导致肺血管功能紊乱。这些观察结果突出表明,随着新的癌症治疗方法的出现和与癌症相关的心脑血管监测成为标准护理,需要对PH-HFpEF的风险在临床和流行病学方面保持警惕。
Cpc-PH: 诊断和病理生理学
Cpc-PH与Ipc-PH的不同之处在于存在PVR≥3个Wood单位。 Cpc-PH在回顾性HF转诊人群中的流行率为12% - 40%。将Cpc-PH与Ipc-PH区分开来很重要,因为Cpc-PH与较差的结果有关,与Ipc-PH患者相反,Cpc-PH患者是目前参加测试肺血管疾病疗法的目标临床试验的人群。Cpc-PH的血流动力学定义随着时间的推移而变化,应该标准化以促进临床试验,因为可能需要对Cpc-PH和Ipc-PH采取不同的治疗方法。Cpc-PH亚组的病理生理学尚不清楚。 慢性、严重的左心房高血压和左心房功能障碍导致的血管重塑通常被认为是Cpc-PH的主要驱动因素,这一概念是基于对风湿性二尖瓣狭窄患者的观察。然而,这种固定的阻塞模型与PH-HFpEF的充血和负荷的动态变化是不同的。 关于HFpEF中Cpc-PH的发展存在各种理论。虽然通常被认为是病理性的,但HFpEF中的肺血管变化可能是适应性的,特别是保护左心免受不可容忍的前负荷的影响。相反,Cpc-PH可能反映了Ipc-PH在持续的、严重的血流动力学充血驱动下的不适应性进展,或代表一种与PAH相似的中间血流动力学病理类型。静脉重塑发生在Cpc-PH中,可能代表了一个亚组的患者,他们的疾病类似于肺静脉闭塞症,而不是PAH本身。Cpc-PH可能存在受遗传变异或其他分子驱动因素影响的亚型,使左心房高血压患者容易发展为肺血管疾病。Cpc-PH和PAH共有的单核苷酸多态性已被确认,尽管这些变体对其他Cpc-PH队列的普遍性尚不清楚。后天的代谢功能紊乱(如肥胖、胰岛素抵抗)也可能增加PH-HFpEF患者发生血管重塑的风险。肥胖流行病的恶化将预示着Cpc-PH的流行率上升。也有可能许多在诊断时患有Ipc-PH的患者随着时间的推移发展为Cpc-PH,尽管缺乏纵向数据。
PH的病理生理学和理解HFpEF中血管重塑的转换方法
对参与调节PH-HFpEF的病理生理过程和细胞/分子机制知之甚少。现有的数据表明,PH-HFpEF的肺血管病理是多因素的,涉及复杂的系统改变。PH-HFpEF患者显示出全面的(静脉、不确定的血管和动脉)肺血管重塑,PH的严重程度与肺静脉和不确定的小血管的内膜增厚关系最密切。值得注意的是,只有一部分HFpEF患者显示>50%的静脉内膜增厚,这表明个体患者的疾病发展可以有明显的差异。无论左静脉收缩功能如何,都可以观察到这些结构变化,但在HFpEF中显得尤为突出。淋巴功能和排泄在肥胖、代谢综合征和慢性炎症状态下受到损害,这些都是HFpEF公认的并发症。有证据表明HFpEF的淋巴储备减少,这可能在PH-HFpEF中起作用,并对心脏功能和结果产生影响。RV病理学的作用和新出现的独特RV病理类型的证据也值得进一步研究。例如,在HFpEF和Cpc-PH患者中,运动可以掩盖受损的RV收缩储备和增强的心室间的相互依赖性,这在休息时可能不明显。对RV结构和功能的纵向研究是进一步研究的重点,因为有证据表明在HFpEF患者中RV的下降可能与左心室结构和功能的变化不相称。最近的数据还表明,在HFpEF患者中,房颤导致的心房肌病对促进肺血管疾病和RV功能障碍有潜在的贡献。心房颤动管理(即心律与心率控制)是否会影响PH和RV功能的自然历史尚不清楚。
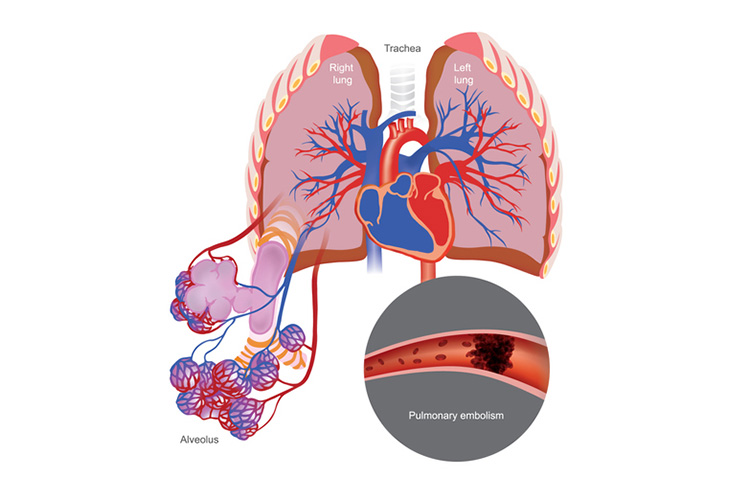
对肺血管结构的了解是至关重要的,但组织学研究仅限于对接受胸部手术或死后取样的HF患者进行肺部活检。随着蛋白质组学、转录组学和福尔马林固定石蜡包埋样本的数字空间分析的进展,尸检标本现在不仅提供了研究PH-HFpEF组织病理学的手段,也提供了研究分子机制的手段。
PH-HFpEF研究的一个重要缺陷是缺乏人类HF肺血管组织来描述分子机制。来自导管球囊尖端的PA内皮细胞的培养和分子分析以及相关的方法正在进行中,并可能提供一个新的途径来描述PA内皮细胞对压力源或潜在治疗方法的反应。经肺血样的分子分析可能会导致区分Ipc-PH和Cpc-PH的诊断工具,并促进系统生物学和omics方法对驱动肺部血管重塑的病理生理机制的研究。带有相关生物库的大型非识别数据库的不断扩大,为了解遗传变异和血浆标志物如何与PH-HFpEF风险相关提供了一个重要的调查途径。这些资源将成为动物模型中机械化基础研究的重要辅助手段,以验证或支持HFpEF中肺血管重塑发展的因果途径。
PH-HFpEF的动物模型
鉴于疾病表型的异质性和心脏/非心脏因素的差异性,需要谨慎选择相关和可靠的动物模型,因为许多模型可能只与PH-HFpEF患者的某一亚型相似。例如,单纯主动脉缩窄术(AoB)动物模型可能有助于检查心脏因素的贡献,而不受其他合并症的干扰。瘦肉精缺乏症(ob/ob)小鼠和高脂肪饮食暴露的小鼠已被用于建立代谢综合征相关的PH和HFpEF模型。 给易患代谢综合征的小鼠(AKR/J小鼠)提供高脂肪饮食,可再现PH-HFpEF的许多特征,包括在人类HFpEF中看到的独特的肥胖HFpEF相关的RV表型。注意不是所有的小鼠品系都会发生高脂肪饮食引起的PH-HFpEF,在易感品系中疾病表型是温和的。
最近在肥胖/代谢表型、合并症、肺血管病变和炎症的基础上建立了两个有希望的PH-HFpEF的多靶点大鼠模型。AoB、高脂肪饮食和奥兰扎平(一种与胰岛素抵抗有关的抗精神病药)的模型似乎再现了人类疾病的许多关键特征,尽管还没有关于运动不耐受、肾功能障碍和骨骼肌异常的报道。SU5416(血管内皮生长因子受体A型抑制剂,已知可诱导肺内皮损伤和细胞凋亡)和肥胖在ZSF1大鼠中的结合代表了一个可重复的模型,再现了人类PH-HFpEF中经常发现的系统性改变、合并症、不运动和运动不耐受的组合。由于50% - 88%的HFpEF患者会出现运动诱导的PH,即使是低水平的运动,这个模型可以作为一个重要的工具来探索HFpEF运动诱导PH的潜在机制和治疗方案。使用肺静脉束带会诱发严重的肺动脉、肺静脉和RV重塑,在HFpEF患者中已经观察到。由于表型的异质性和疾病的多因素性,寻找一个适合该疾病所有方面的理想的人工模型仍然具有挑战性。通过对特定问题的仔细定义,选择适当的适合目的的模型,以及对多维表型读数的全面描述,可以获得有用的临床洞察力。
治疗方法:
PH-HFpEF的管理是具有挑战性的,因为在HF-pEF的情况下缺乏被证实的PH治疗方法。 治疗继发性PH的传统做法是将最初的努力集中在治疗基本情况上。关于治疗方法的问题包括以下几个方面。(1) PH仅仅是疾病严重程度的一个标志,还是PH-HFpEF的真正治疗目标? (2) 在临床试验中是否应将Cpc-PH与Ipc-PH分开考虑? (3) 是否应该更多地考虑到RV功能障碍在HFpEF中的作用?
先前PH-HFpEF的局限性
迄今为止,左心病的PH疗法的随机对照试验(RCTs)包括HFpEF患者和射血分数降低的HF患者,诊断PH的方法不同,或应用不同的PH定义,使得确定治疗反应更加困难。在HFpEF RCTs中,对PH的前瞻性评价很少,这限制了对PH反应性的试验结果的解释。对PH的前瞻性评估的重要挑战包括(除其他外)对所有研究参与者进行RHC的可行性以及无创诊断标准的可靠性和可重复性。以前完成的和正在进行的HFpEF的3期RCT在对患者进行表型分析时有所不同,从简单的临床和生物标志物表型。 开发一个能合理区分Cpc-PH和Ipc-PH的无创诊断评分将是很有价值的。经过验证的无创评分将规避有创血流动力学测试对大型、多地点研究带来的限制,尤其是在资源有限的地区。
精准治疗和新的试验设计
HFpEF综合征的异质性是许多先前RCTs令人失望的记录的主要原因,并引发了对HFpEF的表型特异性应用的呼吁,精准医学试验对特定的HFpEF亚型(如PH-HFpEF)进行特定治疗。识别PH-HFpEF患者的新方法可以改善针对特定PH亚型的努力,并使试验招募更有效。例如,利用电子健康记录数据、心电图和超声心动图的机器学习也已被开发出来,用于自动识别特定类型的心肌疾病患者,并可应用于PH-HFpEF,以高通量的方式识别患者,成功的PH-HFpEF RCT可能需要新的RCT设计。 伞式设计包括对HFpEF患者的异质性群体进行表型分析(如生物标志物、超声心动图、侵入性血液动力学、运动测试),并确定更多的同质性亚型,如Cpc-PH,然后针对目标RCTs。通过这种方式,RCT对最有可能对所测试的治疗产生反应的患者进行富集(即富集试验),这是一种已经在多个PH-HFpEF试验中使用的方法。桶状试验涉及到识别具有类似疾病机制的患者,这些患者可能会被正在测试的治疗方法所改善。 例如,第1组、第2组(包括PH-HFpEF)和第3组的PH患者可以接受特定的基因变异或其他与肺血管重塑有关的分子标记的测试;如果存在,他们将被纳入一个RCT,专门针对与该基因变异相关的分子机制的药物。类似的方法可用于所有类型的PH,用于治疗RV功能障碍的药物或设备。在这些试验中,进入桶式试验的各种类型的疾病可以有一个统一的结果或不同的结果,这取决于疾病的类型。 最后,在适应性试验中,预先指定的规则被纳入,以考虑来自中间终点的早期信息,从而增加成功的可能性(通过归入最有可能受益的病人类型来提高潜在的疗效,改善安全性,或挑选最有可能显示出效益的最佳结果)。 此外,确定适当的临床试验终点对成功确定治疗干预措施非常重要。 从以前的HFpEF和PAH试验中学习,并使用HF复发住院率、6分钟步行距离(6MWD),PH-HFpEF试验的主要终点可能会受益。
结论:
PH-HFpEF是一种不断增长的流行病,发病率和死亡率很高,而且没有治疗方法。 PH-HFpEF的需求显然没有得到满足,而且具有致命性,因此必须在治疗发展的各个阶段采用新的解决方案。 我们强调了PH-HFpEF的关键知识差距,并提供了弥补这些差距的科学方向,希望在不久的将来为PH-HFpEF患者开发新的疗法。
参考文献:
Elucidating the Clinical Implications and Pathophysiology of Pulmonary Hypertension in Heart Failure With Preserved Ejection Fraction: A Call to Action: A Science Advisory From the American Heart Association; Evan L. Brittain, Thenappan Thenappan, Jessica H. Huston, Vineet Agrawal, Yen-Chun Lai, Debra Dixon, John J. Ryan, Eldrin F. Lewis, Margaret M. Redfield, Sanjiv J. Shah, Bradley A. Maron and on behalf of the American Heart Association Council on Cardiopulmonary, Critical Care, Perioperative and Resuscitation; Council on Arteriosclerosis, Thrombosis and Vascular Biology; Council on Lifestyle and Cardiometabolic Health; and Stroke Council See fewer authors; Originally published11 Jul 2022https://doi.org/10.1161/CIR.0000000000001079Circulation. 2022;0:10.1161/CIR.0000000000001079
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#病理生理学#
40
#射血分数保留#
55
#病理生理#
74
#生理学#
45
#动脉高压#
44
学习了,谢谢分享
43
#AHA#
43